29. Échocardiographie pédiatrique et fœtale
le point de vue d’un chirurgien cardiaque pédiatrique
B. Kreitmann
Depuis que l’échographie s’est imposée comme une évidence en cardiologie pédiatrique (en partie grâce à cela), cette spécialité a connu une évolution extraordinaire. Les examens anténataux permettent diagnostics et parfois même traitements avant la naissance. Cette étape, le début de la vie, n’est maintenant, dans certains cas, qu’un des stades évolutifs d’une cardiopathie déjà connue et « cadrée ». Les résultats de la prise en charge médicochirugi cale des cardiopathies, même les plus complexes, se sont améliorés de façon considérable. L’activité chirurgicale s’est modifiée, recentrée sur le nouveau-né et le nourrisson. Les schémas anciens de prise en charge en deux temps faisant suivre une chirurgie palliative première, une longue période d’attente, puis une reprise opératoire, ont souvent été effacés et redessinés. Parallèle ment, grâce aux succès médicochirurgicaux précoces, le nombre de patients complexes à suivre, à traiter souvent et à réopérer parfois a augmenté. Notre activité chirurgicale est ainsi maintenant également tournée vers les adoles cents, les jeunes adultes porteurs de cardiopathies souvent déjà connues et multi-opérées.
Tout cela n’a été possible que grâce à une interaction permanente entre tous, et notamment entre les médecins et les chirurgiens qui travaillent ensemble dans les domaines de l’enseignement, de la recherche et des soins appliqués à cette surspécialité, maintenant individualisée. Pour que cette interaction soit productive, fructueuse et rentable, de nombreux critères doivent être respectés. Un de ces critères est certainement le langage commun. Or, le langage échocardiographique est, pour nous, chirurgiens, une langue étran gère. Si ce modeste chapitre peut servir d’approche à la traduction, il aura atteint son but.
Notre formation initiale
Pour devenir chirurgien, il faut tout d’abord le vouloir. Ceci implique deux éléments fondamentaux qui vont déjà nous éloigner de l’échographiste. Il faut vouloir réfléchir en termes de traitement, et non de diagnostic (disons, en plai santant, que le chirurgien ne se préoccupe pas de ce qu’a le patient, mais uniquement de ce qu’il va pouvoir lui faire). Puis, il faut vouloir réfléchir en anatomiste. L’anatomie, science un peu aride aux étudiants de PCEM 1, est notre guide, notre support, notre source de certitude. Or l’échographie est surtout une méthode d’imagerie diagnostique, et son langage n’est pas celui de l’anatomie telle que nous l’avons appris. Nous avons appris à disséquer les spécimens anatomiques, puis à voir, en peropératoire, et à analyser les éléments du médiastin, dont, bien sûr, au premier chef, le cœur. Dans ces deux cas, le cœur est notre « réalité », il est en couleur mais il est arrêté en diastole et vide de sang. Les défects sont visualisés de manière différente selon l’expo sition utilisée et la voie d’abord choisie. Nous réfléchissons en ayant comme base de données cérébrales ces images anatomiques. Nos règles de grammaire sont très codifiées, avec le haut et le bas, les plans frontaux, transversaux et sagittaux. Nous avons appris à regarder les coupes transverses de haut en bas (la droite à droite et la gauche à gauche !) et à nous méfier des plans obliques. En première approximation, même les coupes échographiques standards ne nous sont pas accessibles sans un effort important. Par exemple, prenons une CIV membraneuse simple. Pour nous, il s’agit de l’absence d’une partie du septum interventriculaire, que nous avons appris à regarder en tant que tel, en étudiant la totalité du septum sur des spécimens, puis en regardant les CIV à travers la valve tricuspide (figure 29.1). L’échographiste nous montre, pour nous parler de la localisation de la CIV, une coupe parasternale petit axe centrée sur la valve aortique, où il nous montre un VD enroulé autour de la valve aortique (!) ; puis il nous montre, pour nous parler de sa gravité, une courbe Doppler qui ressemble à une stalactite (!) ; pour couronner le tout, les coupes transversales sont orientées de telle manière que les structures droites, comme la tricuspide, apparaissent à gauche de l’aorte. Enfin, la « réalité » de l’échographie est en noir et blanc, mais mobile. Le cœur se dilate, se contracte et les rapports anatomiques semblent changer en permanence.
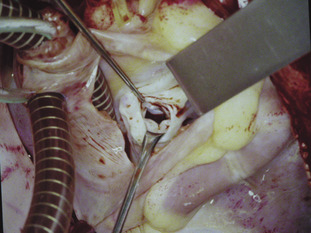 |
| Figure 29.1 Exposition transatriale et transtricuspidienne d’une CIV périmembraneuse avec tissu sous-tricuspidien. |
Pour mieux nous comprendre, il nous faut donc travailler d’abord sur la formation initiale. Les cardiologues en formation doivent toucher des cœurs, les disséquer et les tourner dans tous les sens. Ils doivent venir au bloc opératoire, et nous devons leur montrer patiemment à quoi correspondent ces structures anatomiques mal visibles et parfois difficiles à exposer. Les chirur giens en formation doivent passer de longues heures derrière les épaules des cardiologues, en essayant de faire apparaître progressivement une signification dans ce fatras de flocons de neige semblant se déplacer de manière aléatoire sur un écran d’échocardiographie. L’activité de cardiologie pédiatrique médicochirurgicale ne doit se faire qu’avec des réunions communes très fréquentes, dans lesquelles sont échangées des données d’imagerie avec écho graphies d’un côté et photos et/ou films peropératoires de l’autre.
Notre historique : rapprochement de voies parallèles ?
Il faut cependant noter que ces deux façons très différentes d’aborder l’intérieur du corps humain se sont rapprochées grâce à la digitalisation et l’irruption du traitement des données numériques, et notamment avec ce que l’on appelle maintenant « l’imagerie en coupe ». Même si cela peut aujourd’hui paraître nigaud aux plus jeunes, il faut rappeler que nous avons dû apprendre à comprendre les images de tomodensitométrie. Elles étaient très neuves, mais accessibles aux chirurgiens, car bien orientées (quoique inversées !) et très anatomiques. Ainsi, au fil des années, nous avons progressé en apprenant la relativité de l’anatomie radiologique travaillée par ordinateur. Nous avons appris à tenir compte de la résolution d’analyse, de la largeur de coupe et de tous ces facteurs qui n’existaient pas du temps de la radiologie analogique et « argentique ». Nous pouvons donc commencer à mieux comprendre l’analyse échographique. J’ai eu, il y a 12 ou 13 ans, du mal à comprendre comment un RVPAT pouvait être faussement diagnostiqué comme cœur triatrial. En effet, en vision chirurgicale, ces deux cardiopathies n’ont vraiment rien à voir. Et pourtant, j’avais vu de mes yeux l’échographie d’un bébé chez lequel le collecteur n’était pas visible et où, probablement pour des raisons de résolution différente, apparaissait en couleur un passage entre le collecteur pulmonaire et l’OG. À l’intervention, il s’agissait d’un RVPAT infradiaphragmatique. Il n’y avait bien sûr aucune continuité entre ces deux structures séparées par la cavité péricardique. Avec l’expérience, nous avons appris à nous méfier de ces images créées par la couleur qui semble toujours exagérer les éléments anatomiques et déborder de leurs limites. De la même manière, l’apparition de l’échographie 3D, l’augmentation de la préci sion d’analyse des appareils modernes, l’irruption dans la famille des explorations cardiologiques des scanners multi-barrettes et de l’IRM incitent les jeunes cardiologues à apprendre à réfléchir en terme d’anatomie « réelle ». Ainsi se rapprochent des visions assez éloignées de la réalité anatomique des cardiopathies et, si la langue reste différente, la compréhension mutuelle est de plus en plus facile.
Cardioscopies et échographies peropératoires
L’acquisition d’images cardioscopiques, obtenues assez facilement à l’aide d’un matériel dérivé des techniques de thoracoscopie [1], représente un apport important dans ce cheminement convergent. En effet, ces images sont très nettes, facilement récupérables et diffusibles et, surtout, elles sont obtenues sur un cœur en position anatomique, ou presque. Certes, le cœur est vide et arrêté, mais il n’est pas déformé par nos écarteurs, par notre façon (parfois difficile à expliquer) de nous exposer. Ainsi, ces images sont plus proches de la réalité au sens cardiologique du terme, et donc très utiles.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree







