Doses délivrées en scanographie. Quantification et optimisation
Estimation et expression des doses délivrées
Optimisation en pratique scanographique
Paramètres accessibles à l’utilisateur
Tension
Charge
Épaisseur de coupe
Collimation
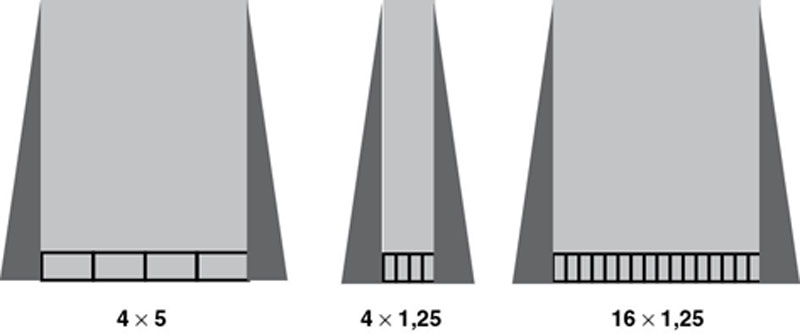
Comme la pénombre est constante, on constate que son importance relative est beaucoup plus importante, à épaisseur de détecteurs égale, pour un petit nombre de détecteurs (4 coupes) que pour un grand nombre (16 ou davantage). L’efficience de dose, rapport entre la dose utile (participant à la formation de l’image) à la dose totale exprime bien la baisse de rendement : elle est bien meilleure pour 4 × 5 mm que pour 4 × 1,25 mm et pour 16 × 1,25 mm que pour 4 × 1,25 mm.
Épaisseur de reconstruction
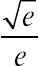 diminue donc quand l’épaisseur de coupe augmente. En d’autres termes, bien que le bruit de l’image augmente, le contraste des petits objets augmente quand l’épaisseur de coupe est inférieure à leur diamètre.
diminue donc quand l’épaisseur de coupe augmente. En d’autres termes, bien que le bruit de l’image augmente, le contraste des petits objets augmente quand l’épaisseur de coupe est inférieure à leur diamètre.![]()
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree


Doses délivrées en scanographie. Quantification et optimisation
11
La connaissance des doses délivrées lors des examens scanographiques est une obligation légale et un impératif absolu de bonne pratique, préalable obligatoire de la démarche de justification et d’optimisation. Chaque radiologue doit connaître, pour les principaux types d’examens qu’il réalise, le niveau de référence de la pratique nationale et vérifier que sa pratique ne dépasse pas régulièrement ce niveau. Il est tenu d’indiquer, sur le compte-rendu, « tous les éléments nécessaires à l’estimation de la dose ». Enfin, radiologues et manipulateurs devront rechercher, dans la pratique scanographique, les moyens d’optimiser les explorations, c’est-à-dire d’obtenir toute l’information utile avec la dose la plus faible possible, surtout pour les enfants, adolescents et jeunes adultes.
Outre l’obligation réglementaire, cette évolution s’impose pour répondre à une inquiétude grandissante du public vis-à-vis des rayonnements, suscitée par certains mouvements se réclamant de l’ écologie et amplifiée sans discernement par les médias. Connaître et maîtriser l’exposition aux rayonnements engendrée par nos machines est le préalable indispensable qui nous permettra d’assurer à nos patients que le risque de l’exposition à but diagnostique est sans commune mesure avec le bénéfice qu’apporte une exploration scanographique justifiée et performante, d’autant plus que les scanners rapides multicoupes amplifient le potentiel d’exposition. Sur chaque modèle de scanner, l’utilisateur dispose d’indicateurs permettant l’estimation de la dose délivrée. Il peut modifier les paramètres auxquels il a accès pour adapter cette exposition à l’information demandée. La connaissance de ces paramètres et de leur mode d’emploi est nécessaire pour utiliser ces scanners de façon optimale car ils méritent souvent la dénomination de pratique « spécialement irradiante » que leur a attribuée la directive Euratom 97-43.
Les valeurs et unités à employer en scanographie ont été détaillées dans le chapitre 3. En scanographie, les deux grandeurs utiles pour l’ évaluation de la dose sont l’index de dose scanographique (IDS, plus connu sous l’acronyme anglais de CTDI) et le produit Dose.Longueur (PDL).
Le CTDI est un index d’exposition quantifiant la dose délivrée en fonction des paramètres pour une coupe. Il montre immédiatement l’influence des paramètres choisis (kV et mAs) sur la dose. Pour tenir compte aussi d’un élément, essentiel en acquisition hélicoïdale, qui est le pas (pitch), les constructeurs affichent également (ou exclusivement) le CTDI au volume (CTDIvol), qui est le CTDI divisé par le pas (il est donc inférieur au CTDI nominal quand le pas est supérieur à 1, supérieur lorsque le pas est inférieur à 1). Cet index ne reflète cependant pas la dose totale reçue par le patient. Pour exprimer cette dose totale, il faut utiliser le produit Dose.Longueur, exprimé en mGy.cm. C’est cette grandeur qui est appropriée pour l’estimation de la dose qui figure sur le compte-rendu d’examen. Comme en radiologie conventionnelle avec le produit Dose.Surface (PDS), cette grandeur permet d’avoir une indication de la dose efficace correspondante, par utilisation de coefficients dépendant de la région explorée. Soulignons que si plusieurs acquisitions ont eu lieu sur une même région, on multipliera le PDL cumulé par le coefficient correspondant à cette région mais que, si l’exploration a porté sur plusieurs régions (thorax et tête par exemple), on multipliera le PDL de chaque région par un coefficient différent. Il faudra donc bien spécifier chaque valeur de PDL par région dans le compte-rendu. Rappelons que, en prenant en compte les nouveaux coefficients de la CIPR, on peut estimer rapidement la dose efficace, en divisant le PDL (en mGy.cm) par 500 pour la tête, par 65 pour l’abdomen et le pelvis, par 60 pour le thorax chez l’homme, par 50 pour le thorax chez la femme.
En pratique, la dose à mentionner sur le compte-rendu d’examen est le PDL ou le PDL cumulé par région (tête, cou, tronc). C’est une grandeur immédiatement accessible puisqu’elle est obligatoirement affichée sur la console de l’appareil. En outre, c’est la grandeur qui exprime les niveaux de référence scanographiques, que l’on peut consulter sur le site Internet « optimisation et niveaux de référence » auquel on accède à partir des sites Internet de la SFR (cf. chapitre 12).
Connaissant le niveau de référence de chaque type d’examen, l’utilisateur peut situer sa pratique au plan dosimétrique grâce au PDS qu’il note à chaque examen réalisé. En cas de dépassement régulier du niveau de référence, il doit s’interroger sur sa pratique et modifier éventuellement les paramètres ou la technique d’acquisition utilisés.
La dose délivrée par un modèle donné de scanner dépend de multiples paramètres, parmi lesquels certains ne sont pas modifiables directement tels que la distance du foyer à l’axe ou la filtration. En revanche, certains paramètres sont directement accessibles et peuvent être modifiés pour une optimisation des examens : ce sont la tension, la charge (produit de l’intensité par le temps d’ émission des rayons X) et le pas d’hélice.
L’augmentation de la tension (kV) augmente le débit de photons et la pénétration du faisceau de rayons X émis par le tube. En contrepartie, le contraste d’image diminue car l’absorption par les éléments du corps humain devient plus homogène mais, comme le bruit est également diminué (plus grande quantité de photons au détecteur), le rapport contraste/bruit n’est pas affecté en TDM. En radiologie conventionnelle, l’augmentation de la tension permet de composer avec la corpulence des patients, d’ égaliser les absorptions et d’effacer ainsi relativement l’os (radiographie pulmonaire), d’abaisser les temps de pose et, finalement, de diminuer les doses. Cependant, cette diminution de dose par l’augmentation de tension, en radiographie conventionnelle, n’est effective que parce qu’elle est obligatoirement couplée avec un contrôle automatique d’exposition (« cellule »), limitant l’ émission de rayonnement au strict nécessaire à une exposition correcte du récepteur. En revanche, en tomodensitométrie, ce dispositif de limitation automatique n’existe pas et la tolérance des récepteurs à l’excès d’exposition est très grande. Toute modification de la tension retentit fortement sur la dose-patient, puisque celle-ci varie sensiblement comme le carré de la tension. Passer de 120 à 140 kV augmente la dose d’environ 40 %. L’expérience montre que les protocoles d’exploration scanographiques sont préréglés avec des tensions relativement élevées, ce qui permet d’assurer une constance des explorations, quel que soit le morphotype du patient. On voit ainsi dans la plupart des services utiliser les mêmes paramètres (par exemple, pour un examen d’abdomen 140 kV, 300 mAs) pour un patient adulte de 90 kg et pour une adolescente de 45 kg. La conservation de cette tension élevée n’est justifiée que si elle s’accompagne d’une diminution nettement plus importante (division par 2 à 4) de la charge (mAs). La règle qui énonçait, en radiologie conventionnelle, que la même variation de noircissement était obtenue par un doublement des mAs ou une augmentation de 20 % des kV reste valable en scanner, mais elle a été oubliée des utilisateurs (comme en radiologie numérique) parce qu’elle n’a plus de traduction sur l’image en raison de la tolérance des détecteurs. En pratique, il est tout à fait souhaitable, notamment dans les services ayant une activité pédiatrique, de disposer de protocoles d’exploration à tension réduite (pour la même charge par rotation) pour les enfants ou les adultes de faible corpulence ce qui est souvent plus simple que de modifier la charge dans un protocole fixe, et a donc plus de chance d’ être appliqué en routine. Surtout, la diminution de la tension dans un protocole reste, sur la plupart des machines, compatible avec l’emploi des logiciels de réduction de dose (cf. infra), alors que l’emploi de ces protocoles ne permet plus un préréglage de la charge.
C’est le produit de l’intensité du courant appliqué à la cathode par le temps d’application de ce courant. Cette grandeur s’exprime en milliampère.seconde (mAs) en radiologie.
La charge est le paramètre le plus facilement corrélé à la dose ; en effet, il exprime directement la quantité de photons émise. Toute réduction ou augmentation de charge réduit ou augmente dans la même proportion l’exposition du patient. La réduction de dose que l’on peut obtenir en diminuant la charge est cependant limitée par l’augmentation du bruit qui en résulte. En effet, le bruit est inversement proportionnel à la racine carrée de la charge, ainsi il augmente de 40 % quand la charge est divisée par deux.
Tous les constructeurs proposent actuellement des protocoles automatisés dans lesquels la charge est liée au pas utilisé. Le rapport signal sur bruit sera ainsi constant, quel que soit le pas choisi (cf. infra).
Avec les scanners multicoupes, ce terme n’est plus univoque. Il faut en effet distinguer la collimation, largeur du faisceau de rayons X dans l’axe des Z à l’entrée des détecteurs, qui est l’ épaisseur d’acquisition, de l’ épaisseur de reconstruction, utilisée soit pour une visualisation directe dans le plan d’acquisition, soit pour une visualisation dans tout autre plan par reconstruction.
Elle détermine la largeur du faisceau, dans l’axe Z, donc l’ épaisseur nominale de coupe qui est définie comme la largeur du profil de coupe à mi-hauteur (cf. fig. 3-2). Elle s’exprime en multiples de l’ épaisseur de détection choisie, selon le nombre de détecteurs sélectionnés. Par exemple, une collimation de 2 cm correspond à 16 × 1,25 ou 8 × 2,5. La différence réside alors principalement dans l’ épaisseur minimale de coupe qui peut être reconstruite, plus petite dans le premier cas, donc de meilleure qualité pour les reconstructions multiplanaires. Un point très important est l’importance relative de la pénombre (overbeaming) selon l’ épaisseur de coupe. En effet, afin que les détecteurs situés aux extrémités de la couronne de détecteurs dans l’axe Z soient exposés à la même quantité de rayonnement que les détecteurs centraux, la collimation primaire ne doit pas être strictement limitée à la couverture des détecteurs mais un peu plus large, afin que les bords du faisceau dans l’axe Z, constitués de rayonnement de pénombre, ne soient pas inclus dans la mesure. Comme cette pénombre est indépendante de l’ épaisseur de la collimation, plus la collimation est étroite, plus son importance relative (donc l’exposition inutile) augmente. C’est ce que certains constructeurs traduisent par « l’efficience de dose », affichée avec les informations de dose. Ce paramètre attire l’attention de l’utilisateur sur la proportion de rayonnement qui contribue réellement à la formation de l’image, et il est d’autant plus faible que l’exposition non contributive à l’image augmente (fig. 11-1 ).
Figure 11-1 Influence de la collimation primaire sur la dose. Le faisceau primaire est nécessairement plus large que la couronne de détecteurs dans l’axe Z, afin que l’exposition des détecteurs soit homogène.
Elle gouverne le bruit de l’image. Avec la technologie multicoupes, la tendance naturelle des utilisateurs est de réduire l’ épaisseur de coupes, à l’acquisition (collimation) mais également en reconstruction primaire. Le bruit est inversement proportionnel à l’ épaisseur de coupe de reconstruction. C’est pourquoi certains systèmes adaptent automatiquement la charge à l’ épaisseur de coupe sélectionnée pour la reconstruction primaire, en diminuant la charge proportionnellement à l’ épaisseur de coupe choisie pour cette reconstruction. Avec un scanner multicoupe, on peut reconstruire des coupes plus épaisses ou plus fines que celles choisies initialement pour la reconstruction « de première visualisation », la limite inférieure étant celle de l’ épaisseur déterminée initialement par le couplage de détecteurs. Par exemple, si l’on choisit une collimation de 8 × 1,25, on peut choisir une épaisseur de coupes de reconstruction primaire comprise entre 1,5 et 10 mm mais on ne peut reconstruire de coupes inframillimétriques, ce qui limite la résolution spatiale des reconstructions pour les structures très fines. Selon les systèmes, on peut alors sélectionner les détecteurs plus fins situés au centre de la barrette de détecteurs dans l’axe Z (4 × 0,5 mm ou 4 × 0,625, par exemple), ce qui permettra des reconstructions infra millimétriques, en sachant que l’efficience de dose va alors être de l’ordre de 40 %, c’est-à-dire que 60 % du rayonnement ne participera pas à la formation de l’image mais seulement à la dose. Il faut noter que le contraste naturel des structures osseuses ou du parenchyme pulmonaire peut très bien s’accommoder d’un bruit élevé, donc de coupes très fines, en reconstruisant les images avec un filtre spécifique (filtre spatial ou « dur ») et en les visualisant en fenêtre large. La résolution en densité nécessite un rapport contraste sur bruit suffisant mais la diminution d’ épaisseur de coupe, e, n’est pas pénalisante quand on recherche de petites lésions, car, si le bruit varie en sens inverse de la racine carrée de l’épaisseur, le contraste des petits objets varie en sens inverse de l’épaisseur de coupe, puisque l’effet de volume partiel diminue. Le rapport contraste sur bruit des petites lésions variant comme e e






