23. Échocardiographie fœtale
L. Fermont
Introduction
La cardiologie prénatale est née à partir du moment où les développements des techniques ultrasonores ont permis l’extension des examens échocardio graphiques aux fœtus, conduisant à la détection et à l’évaluation du retentissement circulatoire des principales cardiopathies congénitales et des troubles du rythme ou de la conduction [1]. Le patient est un fœtus, ce qui confère à cette spécialisation une modification de la conduite et du raisonne ment du cardiologue pédiatre confronté à son patient habituel qui, même nouveau-né, dispose de sa propre personnalité, y compris juridique.
Avant la naissance, les parents confrontés à l’annonce d’une cardiopathie « non curable au moment du diagnostic » disposent du droit reconnu par la législation et la jurisprudence d’être en mesure de demander que la grossesse soit interrompue. La viabilité périnatale elle-même n’est pas en cause. En règle générale, une telle demande, régulièrement soumise à l’approbation de l’un des centres nationaux agréés de médecine fœtale, ne rencontre pas d’obstacle à partir du moment où la délibération et les contrôles spécialisés concluent à l’impossibilité de pouvoir obtenir une anatomie cardiaque normale ou proche de la normale, notamment l’incapacité de reconstituer une anatomie et une fonction biventriculaires. Le concept de l’interruption de la grossesse fait par conséquent partie du quotidien du cardiologue pédiatre impliqué dans le déroulement de la médecine fœtale. La détection imprévue d’une malformation cardiaque conduit à conseiller quasi systématiquement l’analyse du caryotype, excluant également une microdélétion 22q1.1. La prise en charge thérapeutique précoce peut être modifiée par le diagnostic prénatal (cardiopathie obstructive, cardiopathie ductodépendante et TGV) [2].
Le rôle du cardiologue pédiatre apparaît ainsi clairement.
– Définir l’incurabilité d’une cardiopathie en fluctuant sans cesse entre les risques de mort, d’invalidité, de chances de succès des différentes formes anatomofonctionnelles des cardiopathies complexes dans le but d’adapter au mieux l’attitude déterminée par les conclusions pronostiques et les demandes des parents.
– Utiliser une cardiopathie congénitale comme signe d’appel d’une affection plus générale, augmentant ainsi l’efficacité diagnostique de l’échographie générale.
– Prévoir un risque hémodynamique et organiser la naissance en fonction de la probabilité de survenue d’une désadaptation circulatoire ou du pronostic des cardiopathies en cause, en sachant s’opposer à toute exigence d’interruption de grossesse qui paraîtrait injustifiée à partir du moment où les traitements proposés ont fait la preuve de leur efficacité même s’ils comportent un risque de complications dépendant de lésions non visibles lors des examens prénataux ou secondaires à des accidents iatrogènes ou évolutifs néonataux.
Le cardiologue pédiatre agit par conséquent en tant que conseiller d’une famille et d’une équipe obstétricale. Son action part nécessairement d’une interrogation provenant de la mise en évidence, de la suspicion ou de la présence:
– d’un élément accentuant un risque cardiologique (antécédent familial, arythmie, malformation extracardiaque, affection maternelle tels un diabète ou une maladie auto-immune, mise en évidence d’une clarté nucale anormale lors de l’échographie du 1er trimestre) ;
– d’une anomalie échographique réelle ou supposée détectée par l’échogra phiste au cours de l’un des trois examens d’étude de la morphologie générale du fœtus. Environ 70 % des cardiopathies congénitales sont repérées dans ce groupe où aucun signe d’appel n’aide à l’individualisation d’un risque cardiologique et où le diagnostic prénatal ne peut provenir que de l’analyse systématique des éléments constitutifs de l’anatomie et de la fonction du cœur fœtal.
Le cœur fœtal normal
– la position et l’orientation du cœur fœtal dans le thorax, ainsi que sa fréquence cardiaque ;
– l’incidence des 4 cavités qui reconnaît le VG lisse sans insertion papillaire septale au VD trabéculé (figure 23.1) ;
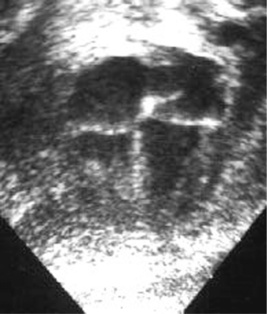 |
| Figure 23.1 Incidence 4 cavités d’un cœur fœtal normal. Le VD se reconnaît par l’insertion plus apicale de la valve tricuspide et par ses trabéculations. Le VG a une paroi lisse. La valve du foramen ovale bombe vers l’OG (shunt droite-gauche auriculaire). |
– les deux anneaux AV de diamètre équilibré avec un anneau tricuspidien discrètement décalé vers l’apex par rapport à l’anneau mitral ;
– le septum interventriculaire séparant les deux ventricules ;
– le septum interauriculaire séparant les deux oreillettes avec une contiguïté septale atrioventriculaire. La valve du foramen ovale visualisée dans l’OG indique l’oreillette recevant le sang du retour veineux pulmonaire. Les veines caves s’abouchent à l’OD. Les relations anatomiques OD-VD et OG-VG défi nissent la concordance AV normale. Quelques particularités peuvent être détaillées à ce stade de l’examen :
– la visualisation d’un ou plusieurs points hyperéchogènes de l’appareil mitral est pareillement le plus souvent sans conséquence pathologique et la régression spontanée néonatale est la règle (figure 23.2). Encore faut-il être certain qu’aucune pathologie anatomique n’est associée, auquel cas cette image constituerait un signe d’appel faisant conseiller la pratique d’un caryotype fœtal,
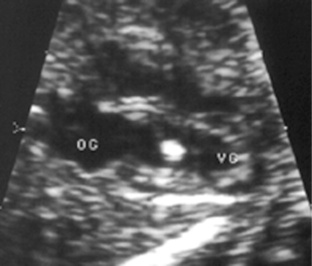 |
| Figure 23.2 Incidence 4 cavités avec un aspect hyperéchogène de l’appareil mitral (aspect de balle de ping-pong). |
– une prépondérance de l’OD peut constituer un signe d’appel faisant con seiller un contrôle spécialisé. Il s’agit souvent de variantes normales créées par une restriction du foramen ovale, fréquente au cours du 3e trimestre accentuant la diminution physiologique du débit sanguin qui traverse le foramen ovale provenant de la veine ombilicale. Il s’agit parfois d’une expansion anévrismale du foramen ovale (figure 23.3), qui peut être par fois à l’origine d’extrasystoles d’ordinaire isolées,
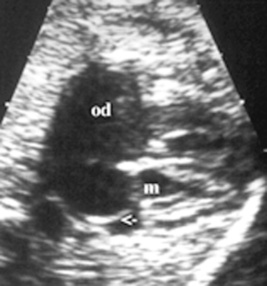 |
| Figure 23.3 Expansion anévrismale de la valve du foramen ovale donnant un aspect de prépondérance de l’OD. |
– par la rotation du transducteur, on obtient une vue transverse des deux ventricules, utile pour visualiser le raccourcissement circonférenciel des deux ventricules et mesurer le septum interventriculaire en M Mode (figure 23.4) ;
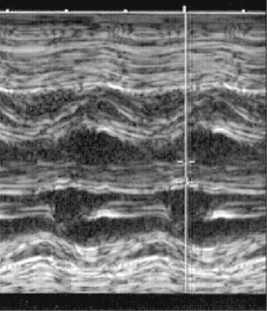 |
| Figure 23.4 Mode TM transventriculaire permettant une mesure du septum interventriculaire. |
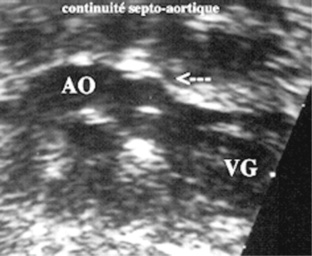
– l’étude du pédicule artériel AO-AP (Figure 23.5, Figure 23.6 and Figure 23.7). L’incidence longitudinale identifie le départ d’un 1er vaisseau à partir du VG. Il est postérieur. Les valves sigmoïdes sont fines et bien mobiles. La paroi postérieure et l’anneau sigmoïdien sont en continuité fibreuse avec le feuillet antérieur de la valve mitrale (continuité mitroaortique). La paroi antérieure est en continuité avec le septum interventriculaire (continuité ou absence de décalage septo-aortique). Ce vaisseau tubulaire prend une direction caudo-crâniale, à peu près parallèle au rachis, avant de dessiner une crosse fermée à convexité supérieure, de laquelle sont issues des collatérales vasculaires à destinée cervicale. Une rotation du transducteur vers l’épaule gauche du fœtus identifie la seconde artère, issue du VD, oblique vers l’arrière et qui se divise en une branche droite, une branche gauche et le CA qui le fait communiquer avec l’AO descendante donnant un aspect de trifurcation vasculaire, ce qui permet l’évaluation du diamètre et de la fonction du CA. La filière « tronc de l’AP-CA-AO descendante » dessine une crosse dite la « crosse du CA », à ne pas confondre avec la crosse de l’AO dont la convexité est plus aiguë. En disposition normale, l’identification simultanée des segments artériels proximaux est exclue : les deux artères ne sont pas dans des plans identiques et leurs directions sont différentes. Il se croisent si bien que lorsqu’un vaisseau est identifié selon une incidence longitudinale, l’autre a une incidence perpendiculaire, transversale. Ces différents éléments conduisent à conclure que le vaisseau postérieur est l’AO et est issu du VG tandis que le vaisseau antérieur est l’AP et est issu du VD : la concordance ventriculo-artérielle est normale ;