Chapitre 8 Pathologie bénigne de l’endomètre
Nous voudrions dans ce chapitre faire le point sur :
Polypes de l’endomètre
Le polype de l’endomètre est fait de tissu endométrial, sa taille est variable, pouvant remplir toute la cavité utérine. Son pédicule est plus ou moins long, permettant la sortie du polype par l’orifice cervical.
Les polypes peuvent être soit uniques, soit multiples.
Diagnostic
Diagnostic clinique
Le diagnostic peut être clinique :
 si le polype apparaît au niveau du col ; 5 % des polypes qui apparaissent au niveau du col sont des polypes de l’endomètre, l’orifice externe du col étant évasé et le col entrouvert ;
si le polype apparaît au niveau du col ; 5 % des polypes qui apparaissent au niveau du col sont des polypes de l’endomètre, l’orifice externe du col étant évasé et le col entrouvert ;
 un authentique polype du col peut être associé, dans 15 % des cas environ, à un polype endométrial. Il faudra donc toujours le rechercher.
un authentique polype du col peut être associé, dans 15 % des cas environ, à un polype endométrial. Il faudra donc toujours le rechercher.
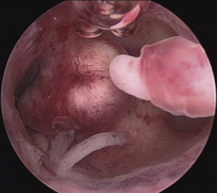
Hystéroscopie (figure 8.2)
L’hystéroscopie diagnostique, pratiquée en ambulatoire, permet de voir le polype, d’apprécier sa topographie, son unicité ou sa multiplicité.
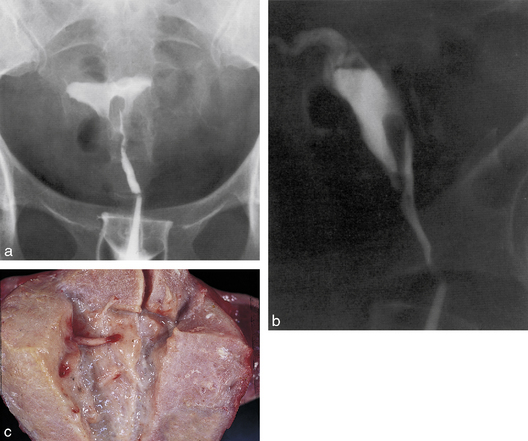
Hystérographie (figures 8.3 et 8.4)
Elle est moins utilisée actuellement sauf dans le cadre du bilan d’une infertilité.
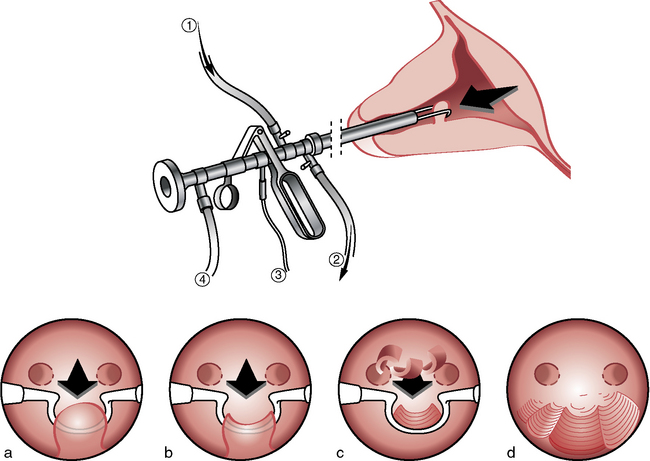
Figure 8.3 Résection à l’anse diathermique d’un polype sous-muqueux de 1 cm de diamètre. Vue opératoire.
1. Arrivée du glycocolle. 2. Sortie du glycocolle. 3. Branchement électrique. 4. Lumière froide.
L’examen anatomopathologique permet seul de faire un diagnostic certain et d’affirmer la bénignité.
Traitement
Le traitement du polype est son ablation. Elle peut se discuter si la patiente est asymptomatique et non ménopausée. Elle est faite le plus souvent avec un résecteur hystéroscopique (cf. figure 8.3) ce qui permet de ne pas faire un geste aveugle, et de bien vérifier l’exérèse de la totalité du polype.
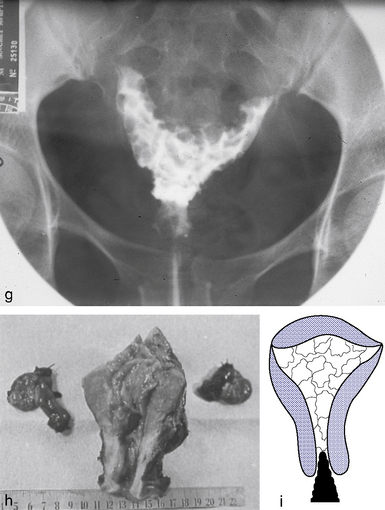
Hyperplasie de l’endomètre (planche 8.1.e à k)
L’hyperplasie endométriale correspond à une prolifération architecturale et cytologique des glandes et du stroma de l’endomètre. L’endomètre est épais dans tout ou partie de sa surface ; la muqueuse « godronne » pouvant former des polypes qui s’échappent par le col. En général, l’épaississement de la muqueuse s’arrête au niveau de l’isthme.
Planche 8.1 Imagerie de l’hyperplasie de l’endomètre
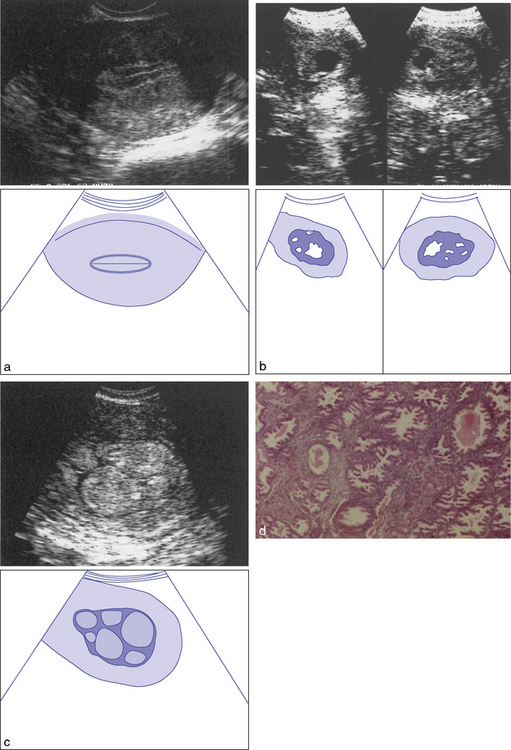
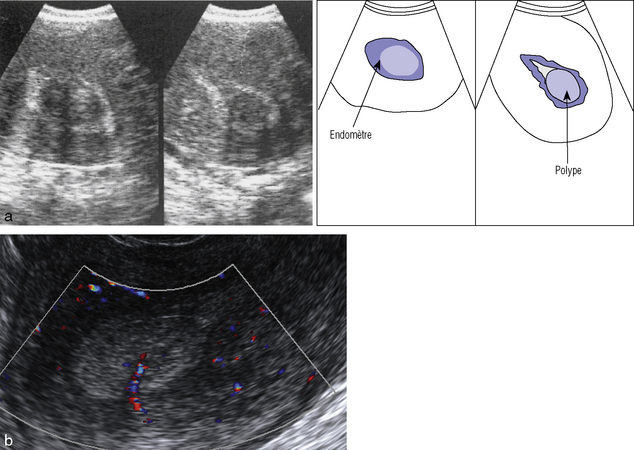
Étude de l’endomètre en échographie vaginale.
a. Coupe transverse de l’utérus : imprégnation estrogénique normale de milieu de cycle.
b. Coupes sagittale et longitudinale : hyperplasie glandulokystique.
c. Hyperplasie polypoïde : coupe sagittale de l’utérus.
Étude microscopique
 l’hyperplasie simple qui correspond à une densification des glandes avec augmentation du rapport glande sur stroma ;
l’hyperplasie simple qui correspond à une densification des glandes avec augmentation du rapport glande sur stroma ;
 l’hyperplasie complexe qui correspond aux lésions comportant une très forte densification des glandes et une augmentation importante du rapport glandes/stroma avec hétérogénéité et complexité des structures glandulaires ;
l’hyperplasie complexe qui correspond aux lésions comportant une très forte densification des glandes et une augmentation importante du rapport glandes/stroma avec hétérogénéité et complexité des structures glandulaires ;
 l’hyperplasie simple avec atypies qui correspond aux lésions d’hyperplasie simple associées à des atypies cellulaires ;
l’hyperplasie simple avec atypies qui correspond aux lésions d’hyperplasie simple associées à des atypies cellulaires ;
 l’hyperplasie complexe atypique qui correspond aux lésions d’hyperplasie complexe associées à des atypies cellulaires et nucléaires.
l’hyperplasie complexe atypique qui correspond aux lésions d’hyperplasie complexe associées à des atypies cellulaires et nucléaires.
Étude clinique
L’échographie (planche 8.1.a à d) surtout vaginale permet de mesurer l’épaisseur de l’endomètre. Les valeurs seuils maximales habituellement retenues sont : 8 mm en première partie de cycle, 12 mm en deuxième partie, 5 mm au cours de la ménopause sans TSH et 8 mm avec TSH (Merviel et al., 2000). On peut aussi observer une hyperéchogénicité franche et des microkystes en cas d’hyperplasie glandulokystique. Cette hyperplasie est visible sur toutes les coupes sagittales ou transversales. Elle n’est cependant pas la preuve du diagnostic qui ne peut être apportée que par l’histologie.
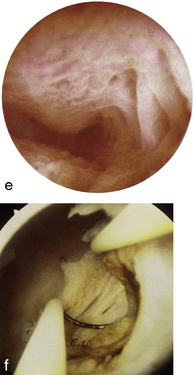
L’hystéroscopie (planche 8.1.e et f) permet une visualisation complète de la cavité utérine, de faire le diagnostic d’hyperplasie diffuse ou polypoïde et de prélever les zones les plus douteuses. Malgré la visualisation de la cavité utérine et la réalisation de biopsies dirigées, il persiste 3 % de faux négatifs dans le diagnostic des hyperplasies atypiques voire des cancers (Sorenson et al., 1996).
L’hystérographie (planche 8.1.g à k) est actuellement moins employée mais peut montrer :
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree