Chapitre 21 Hémorragies génitales en dehors de la grossesse
• Diagnostiquer la cause d’une hémorragie génitale de la période pubertaire et mettre en route la conduite la plus appropriée. (C)
• Diagnostiquer la cause d’une hémorragie génitale de la période d’activité génitale et mettre en route la conduite la plus appropriée. (A)
• Diagnostiquer la cause d’une hémorragie génitale de la période ménopausique et mettre en route la conduite la plus appropriée. (A)
La définition d’hémorragie génitale n’est pas toujours simple en dehors de signes cliniques d’anémie. On considère comme normales des règles qui durent moins de 7 jours, nécessitent moins de six protections par 24 heures et surviennent dans un délai supérieur à 21 jours (Slap, 2003). Les ménorragies sont donc des règles plus importantes en durée, en volume (> 80 mL), en fréquence et les métrorragies des saignements qui surviennent entre les règles ou en l’absence de règles (avant le puberté ou après la ménopause). Si le saignement est irrégulier au cours du cycle, on parle de ménométrorragies. La prévalence des ménométrorragies est estimée à 12 % dans la population générale et augmente avec l’âge pour atteindre 24 % chez les femmes de 36–40 ans (CNGOF, 2008).
Les étiologies sont multiples et sont rapportées dans le tableau 21.1.
Tableau 21.1 Principales étiologies des hémorragies génitales en dehors de la grossesse, d’après Cowoir et Morrison*.
| Enfants | Adolescentes et adultes |
|---|---|
| • Lésions génitales : Vaginite Corps étranger Traumatisme Tumeurs | • Hémorragies utérines fonctionnelles Hyperestrogénie Hypoestrogénie |
| • Troubles endocriniens : Absorption d’estrogènes Puberté précoce Tumeur ovarienne | • Pathologies de la filière génitale Bénignes : Malignes : Pathologie générale : |
* Management of abnormal genital bleeding in girls and woman. N Engl J Med 1991; 324 : 1710-5.
 un raisonnement permettant une approche du diagnostic ou la mise en train d’explorations complémentaires ;
un raisonnement permettant une approche du diagnostic ou la mise en train d’explorations complémentaires ;
 un traitement qui, en dehors de l’urgence, devra être étiologique.
un traitement qui, en dehors de l’urgence, devra être étiologique.
Diagnostic des hémorragies génitales à la puberté
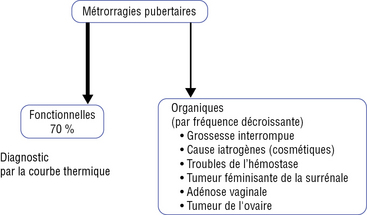
Causes des hémorragies de cette période (figure 21.1)
Elles sont rappelées dans la figure 21.2. Elles sont dominées par les causes fonctionnelles en rapport avec :
 une maturation insuffisante du gonadostat hypothalamique qui n’a pas encore réglé son seuil de rétrocontrôle ;
une maturation insuffisante du gonadostat hypothalamique qui n’a pas encore réglé son seuil de rétrocontrôle ;
 une insuffisance de sécrétion de LHRH ou un trouble de la pulsabilité de sécrétion de cette hormone (Thibauld, 2005).
une insuffisance de sécrétion de LHRH ou un trouble de la pulsabilité de sécrétion de cette hormone (Thibauld, 2005).
Interrogatoire
 la notion d’installation récente des règles ;
la notion d’installation récente des règles ;
 de cycles irréguliers courts ou associés à des périodes de spanioménorrhée, voire d’aménorrhée ;
de cycles irréguliers courts ou associés à des périodes de spanioménorrhée, voire d’aménorrhée ;
 la notion de rapports sexuels, voire de prise de contraceptifs ;
la notion de rapports sexuels, voire de prise de contraceptifs ;
 l’existence d’hémorragies lors de soins dentaires ou d’amygdalectomie, d’épistaxis.
l’existence d’hémorragies lors de soins dentaires ou d’amygdalectomie, d’épistaxis.
Étiologies
 une grossesse interrompue avec rétention placentaire : gros utérus à l’examen, col ouvert, débris dans le vagin. Une échographie, un dosage de l’HCG peuvent être utiles en cas de doute ;
une grossesse interrompue avec rétention placentaire : gros utérus à l’examen, col ouvert, débris dans le vagin. Une échographie, un dosage de l’HCG peuvent être utiles en cas de doute ;
 un saignement d’origine iatrogène : la composition des médicaments absorbés sera vérifiée ;
un saignement d’origine iatrogène : la composition des médicaments absorbés sera vérifiée ;
 une tumeur sécrétante des ovaires perçue au toucher rectal ou visible à l’échographie ;
une tumeur sécrétante des ovaires perçue au toucher rectal ou visible à l’échographie ;
 des troubles de l’hémostase : thrombopathie, maladie de von Willebrand. Vingt pour cent des hémorragies de la période pubertaire sont dues a un trouble de l’hémostase congénital ou acquis (purpura thrombopénique) ;
des troubles de l’hémostase : thrombopathie, maladie de von Willebrand. Vingt pour cent des hémorragies de la période pubertaire sont dues a un trouble de l’hémostase congénital ou acquis (purpura thrombopénique) ;
 une adénose vaginale ou un adénocancer du vagin. C’est une cause rare puisque le Distilbène® qui en avait augmenté la fréquence a été retiré du commerce en France en 1977;
une adénose vaginale ou un adénocancer du vagin. C’est une cause rare puisque le Distilbène® qui en avait augmenté la fréquence a été retiré du commerce en France en 1977;
Traitement des hémorragies fonctionnelles de la puberté
Il est différent selon les situations.
Formes sévères (hémoglobine < 8 g/dL)
 un traitement anti-émétique pour aider à supporter les effets digestifs des fortes doses d’estrogènes ;
un traitement anti-émétique pour aider à supporter les effets digestifs des fortes doses d’estrogènes ;
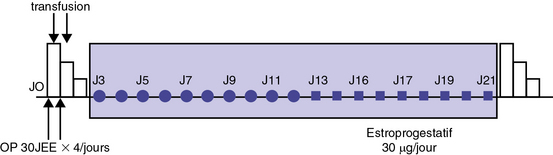
 l’acide tranexamique (Exacyl®) 4 à 8 cp/j pour améliorer l’efficacité hémostatique. Le traitement estroprogestatif sera poursuivi 3 à 6 mois. Des fenêtres thérapeutiques sont ensuite proposées mais les hémorragies pubertaires sévères nécessitent souvent la poursuite d’un traitement hormonal prolongé ;
l’acide tranexamique (Exacyl®) 4 à 8 cp/j pour améliorer l’efficacité hémostatique. Le traitement estroprogestatif sera poursuivi 3 à 6 mois. Des fenêtres thérapeutiques sont ensuite proposées mais les hémorragies pubertaires sévères nécessitent souvent la poursuite d’un traitement hormonal prolongé ;
 dans certains cas très rares, en cas d’échec du traitement médical, après une hystéroscopie avec pour but d’éliminer une cause locale, on peut envisager une embolisation des artères utérines qui permet de stopper le saignement en préservant l’utérus et les possibilités de procréation. Les hémorragies pouvant être liées à des modifications vasculaires de type angiome.
dans certains cas très rares, en cas d’échec du traitement médical, après une hystéroscopie avec pour but d’éliminer une cause locale, on peut envisager une embolisation des artères utérines qui permet de stopper le saignement en préservant l’utérus et les possibilités de procréation. Les hémorragies pouvant être liées à des modifications vasculaires de type angiome.
Diagnostic des hémorragies génitales à la période d’activité génitale
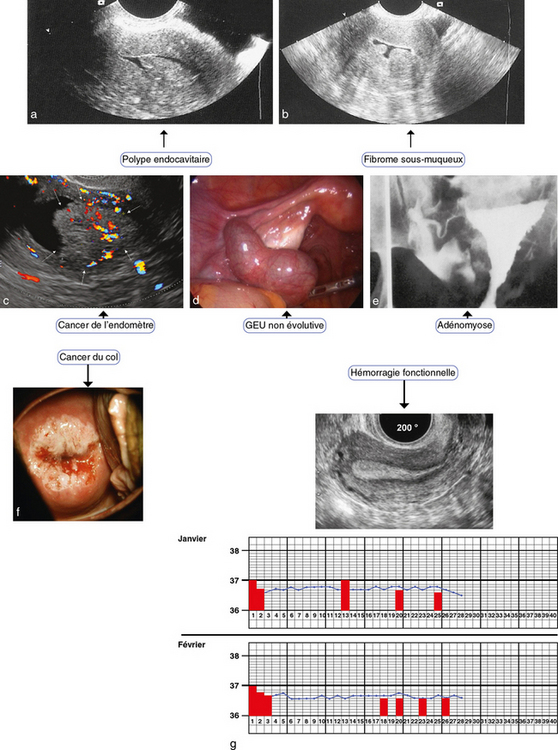
Un utérus petit, un col fermé, une courbe de température basse, un taux d’HCG négatif permettent d’éliminer la grossesse et d’envisager les causes de métrorragies qui sont schématisées sur la planche 21.1.
Un interrogatoire ciblé recherchera la notion de pathologie utérine connue, d’hypothyroïdie, d’antécédents personnels ou familiaux de troubles de l’hémostase type maladie de Willebrand. On recherchera enfin un oubli de pilule, une interaction médicamenteuse (CNGOF, 2008).
Les examens complémentaires sont :
 la numération formule sanguine avec plaquettes pour apprécier l’importance du saignement et d’éventuels troubles de la coagulation ;
la numération formule sanguine avec plaquettes pour apprécier l’importance du saignement et d’éventuels troubles de la coagulation ;
 une échographie vaginale ou abdominale pour aider au diagnostic étiologique ;
une échographie vaginale ou abdominale pour aider au diagnostic étiologique ;
 l’IRM : elle n’est pas recommandée en première intention mais peut être proposée en deuxième intention pour réaliser la cartographie des fibromes ou en cas de suspicion d’adénomyose ;
l’IRM : elle n’est pas recommandée en première intention mais peut être proposée en deuxième intention pour réaliser la cartographie des fibromes ou en cas de suspicion d’adénomyose ;
 l’hystéroscopie avec sérum physiologique avec prélèvement histologique : elle peut être proposée en première moitié de cycle en cas d’image suspecte intra-utérine.
l’hystéroscopie avec sérum physiologique avec prélèvement histologique : elle peut être proposée en première moitié de cycle en cas d’image suspecte intra-utérine.
Grossesse extra-utérine
Elle doit être le diagnostic à ne pas manquer, en raison du risque vital encouru par la jeune femme : le retard de règles, la notion de malaises avec lipothymies, la taille de l’utérus trop petite par rapport à l’âge théorique de la grossesse, la masse annexielle douloureuse associée à la vive douleur du Douglas, orienteront le diagnostic que la cœlioscopie confirmera.
Cancer du col
Il doit être évoqué par principe, que les métrorragies soient ou non provoquées.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree