Chapitre 6 Col normal et pathologie bénigne du col
• Reconnaître l’aspect d’un col – (B) : de nullipare ; multipare ; femme enceinte ; femme ménopausée.
• Décrire les variations du col au cours du cycle. (C)
• Reconnaître la zone de jonction squamocylindrique au spéculum. (B)
• Reconnaître une cervicite et mettre en œuvre le traitement le plus approprié. (B)
• Reconnaître un polype du col et mettre en œuvre le traitement le plus approprié. (B)
• Reconnaître un œuf de Naboth. (B)
• Diagnostiquer une lésion virale du col et expliquer les principales modalités thérapeutiques. (B)
Différents aspects physiologiques du col
Rappel histologique
Il est indispensable pour comprendre les aspects physiologiques et pathologiques du col.
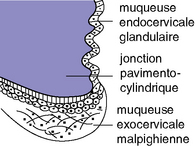
L’exocol est tapissé d’un épithélium malpighien (figure 6.1). Le canal endocervical est tapissé d’une muqueuse cylindrique. La jonction entre ces deux tissus s’appelle la jonction squamocylindrique ou pavimentocylindrique. L’exocol est la portion visible au spéculum. Elle peut comporter les deux types de muqueuse.
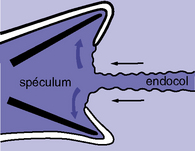
L’endocol est la partie du col non visible au spéculum. L’orifice externe clinique est l’endroit au-delà duquel on cesse de voir au spéculum la muqueuse endocervicale. La jonction pavimentocylindrique n’est pas forcément située au niveau de l’orifice externe (figures 6.2 et 6.3). Les valves du spéculum, en écartant les faces du vagin, tendent à dérouler le canal endocervical et à déplacer la zone de jonction en dehors.
Aspects d’un col normal
Chez la nullipare
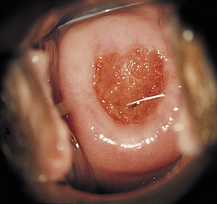
L’orifice externe du col est arrondi, souvent la zone de jonction pavimentocylindrique correspond à l’orifice externe du col. La muqueuse exocervicale est rose, identique à celle du vagin mais bien lisse et sans pli (figure 6.4).
Chez la femme qui a accouché
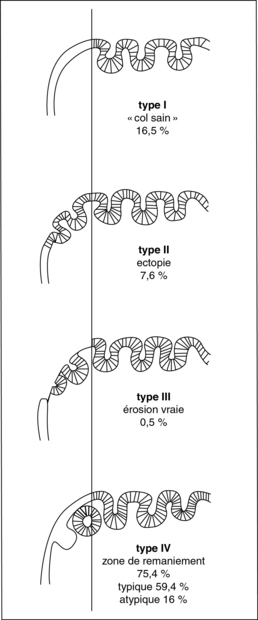
L’orifice externe est légèrement ouvert transversalement. On voit en général la muqueuse endocervicale plus rouge, apparaissant après acide acétique comme une multitude de grains arrondis régulièrement tassés les uns contre les autres. C’est ce que l’on appelle l’ectropion (figure 6.5). Il se définit comme le débordement de l’épithélium cylindrique glandulaire de plus de 5 mm en périphérie de l’orifice externe anatomique (Marchetta, 2004).
Ce qui importe ici, c’est de bien connaître la jonction entre les deux muqueuses.
L’ectropion n’est pas une disposition anatomique définitive. L’épithélium glandulaire sera remplacé par de l’épithélium malpighien plus ou moins rapidement. Ce processus de réépidermisation qui peut durer 5 à 15 ans constitue la zone de remaniement. En termes histologiques, le processus de réépithélialisation est la métaplasie qui correspond au remplacement progressif de l’épithélium glandulaire par de l’épithélium malpighien.
Deux modalités sont possibles :
 réépidermisation par glissement de l’épithélium pavimenteux qui recouvre l’épithélium glandulaire (cf. figure 6.3) ;
réépidermisation par glissement de l’épithélium pavimenteux qui recouvre l’épithélium glandulaire (cf. figure 6.3) ;
 réépidermisation à partir des cellules de réserve de l’épithélium glandulaire se multipliant pour donner un épithélium malpighien.
réépidermisation à partir des cellules de réserve de l’épithélium glandulaire se multipliant pour donner un épithélium malpighien.
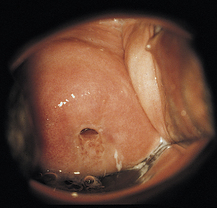
Quel que soit le type de remaniement, les îlots glandulaires persistent sous le tissu malpighien. Le mucus ne pouvant plus s’échapper, il se forme des kystes glandulaires appelés œufs de Naboth (cf. figure 6.12).
Glaire cervicale
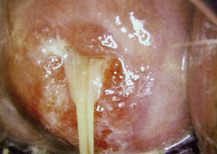
Elle est importante à observer car elle reflète l’activité de l’épithélium cylindrique endocervical qui est sous dépendance hormonale. Il faut, pour bien la voir, nettoyer le col avec une compresse sèche et la faire sourdre en pinçant un peu le col entre les deux valves du spéculum (figure 6.6).
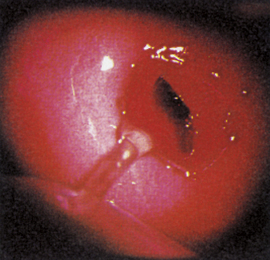
Figure 6.6 Col au 14e jour du cycle.
L’orifice cervical est ouvert ; la glaire est abondante et limpide.
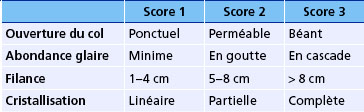
Le score d’Insler est utile pour préciser cette sécrétion (tableau 6.1) :
 entre 8 et 10 : on admet que la sécrétion cervicale est bonne ;
entre 8 et 10 : on admet que la sécrétion cervicale est bonne ;
 entre 4 et 7 : elle est insuffisante ;
entre 4 et 7 : elle est insuffisante ;
Pathologie bénigne du col
Lésions infectieuses non spécifiques
Caractéristiques des cervicites
Les cervicites sont caractérisées par :
 une coloration rouge de la muqueuse exocervicale identique à celle du vagin ;
une coloration rouge de la muqueuse exocervicale identique à celle du vagin ;
 une coloration rouge de la muqueuse endocervicale (souvent visible) et qui saigne parfois au contact ;
une coloration rouge de la muqueuse endocervicale (souvent visible) et qui saigne parfois au contact ;
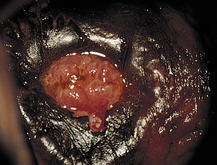
 une glaire louche, voire purulente (figure 6.7) ;
une glaire louche, voire purulente (figure 6.7) ;
 des douleurs à la mobilisation utérine, voire de la température.
des douleurs à la mobilisation utérine, voire de la température.
La coloration au Lugol (figure 6.8) peut montrer un aspect ponctué (le Lugol ne prenant que par endroits), typique du Trichomonas (cf. planche 20.1).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree