Chapitre 34 Échographie mammaire
Introduction : cancer du sein
L’échographie mammaire est indispensable ou très utile :
• pour reconnaître le caractère liquidien d’un kyste ;
• pour caractériser une image ambiguë en mammographie ;
• pour compléter la mammographie, en dépistage, en cas de densité mammaire élevée, surtout chez les femmes à haut risque de cancer du sein ;
• pour guider un prélèvement percutané pour les images visibles en échographie.
Indications
Technique
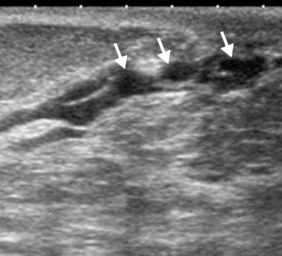
Le balayage avec la sonde linéaire haute fréquence large bande (10 à 15 MHZ) se fait quadrant par quadrant avec des plans orthogonaux (radiaire et anti-radiaire ou axial et longitudinal). La zone rétro-mamelonnaire est difficile à visualiser en raison des cônes d’ombre ; il faut donc compléter l’exploration par des mouvements circulaires en inclinant la sonde vers l’arrière du mamelon (figure 34.1).
L’intérêt du Doppler couleur et du Doppler énergie est modeste et n’améliore pas la sensibilité.
Résultats
Sein normal
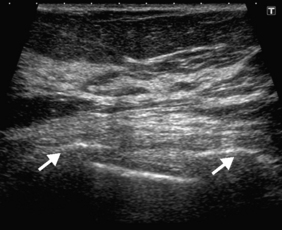
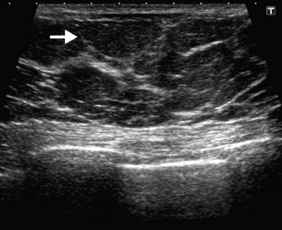
Le sein est glandulaire et fibreux. À l’échographie, le tissu glandulaire est hyperéchogène, parcouru par des canaux galactophores au contenu liquidien anéchogène, plus ou moins bien visibles selon l’âge de la patiente et leur contenu. Le tissu adipeux est hypoéchogène, organisé en lobules entremêlés à la glande. La proportion entre ces deux composantes varie avec l’âge, qui entraîne une involution adipeuse du sein. Les ligaments de Cooper qui amarrent le tissu glandulaire au plan sous-cutané, apparaissent comme des lignes hyperéchogènes à la manière d’un réseau et peuvent être source d’artefacts d’atténuation que l’on reconnaîtra en modifiant l’axe de la sonde (figures 34.2 et 34.3). Dans le creux axillaire, les ganglions sont visibles sous forme de structures ovalaires au cortex hypoéchogène fin (moins de 3 mm) et au hile central hyperéchogène.
Pathologie
La description de la lésion précise :
• sa forme : ovale, ronde, irrégulière ;
• son orientation par rapport au revêtement cutané : un axe horizontal est parallèle à la tête de la sonde, un axe vertical est parallèle à l’axe du faisceau ultrasonore. La plupart des tumeurs malignes a un axe vertical alors que les tumeurs bénignes ont un axe horizontal ;
• ses contours : c’est la zone de transition entre la masse et le tissu environnant. Ils peuvent être circonscrits, lobulés, anguleux, indistincts ou spiculés ;
• l’interface avec les tissus adjacents. En cas de lésion agressive, une interruption du tissu normal adjacent au contact de la lésion peut être visible. Un nodule bénin qui respecte l’architecture de la glande mammaire refoule plutôt les tissus environnants sans les envahir. Un halo hyperéchogène irrégulier peut être visible à l’interface entre un carcinome infiltrant et le tissu normal adjacent alors qu’en périphérie des nodules bénins, il s’agit plutôt d’un liseré échogène fin et régulier.
• le type d’échogénicité : anéchogène, hyperéchogène, hypoéchogène ou isoéchogène, homogène ou hétérogène. L’échogénicité s’apprécie par rapport à celle de la graisse mammaire. Le caractère anéchogène, c’est-à-dire sans aucun écho interne traduit le contenu liquidien de l’image et permet de caractériser un kyste ou une ectasie galactophorique. Les cancers sont le plus souvent hypoéchogènes, mais l’échogénicité est un signe peu fiable, certains cancers pouvant être isoéchogènes. Un bon réglage du gain est indispensable pour évaluer ce paramètre ;
• les modifications acoustiques postérieures. Selon les caractéristiques propres des tissus traversés, le faisceau ultrasonore peut être modifié. En arrière d’un kyste bénin, le renforcement du faisceau est franc car la propagation du faisceau ultrasonore est facilitée en milieu liquidien. À l’inverse, en arrière d’une lésion dense, une atténuation postérieure (ou « cône d’ombre ») est en faveur d’une néoplasie. Ce signe doit être utilisé avec prudence car certains cancers hautement cellulaires ont un renforcement postérieur ;
• la vascularisation : une néoangiogenèse peut être recherchée en Doppler couleur, mais ne permet pas une orientation diagnostique particulière.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree