Chapitre 26 Puberté et problèmes gynécologiques de l’adolescente1
• Expliquer les principaux stades du développement de la puberté. (B)
• Énumérer les principales causes des hémorragies de la puberté. (B)
• Mettre en œuvre les explorations qui permettront de préciser l’étiologie d’un retard pubertaire. (C)
• Mettre en œuvre les explorations qui permettront de préciser l’étiologie d’une puberté précoce. (C)
Rappel physiologique de la puberté normale
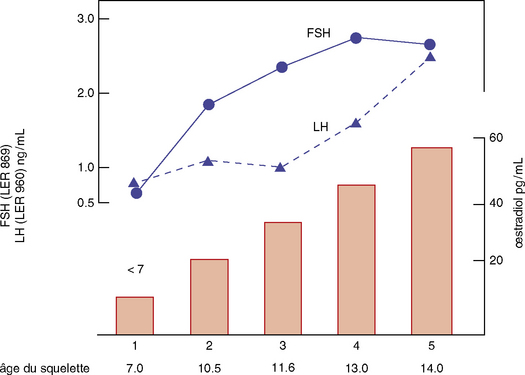
Le début de la puberté (figure 26.1) est marqué par l’apparition d’une sécrétion pulsatile de LH-RH, stimulant la sécrétion de gonadotrophines FSH et LH par l’hypophyse. La sécrétion de LH-RH est en relation avec une levée de l’inhibition du neurotransmetteur acide γ aminobutyrique ou GABA sur les cellules à LH-RH et une augmentation de l’activité stimulante du système glutamate médiée par les récepteurs N-méthyl-D-aspartate (NMDA) (Le Breton, 2002). L’apparition de l’activité pulsatile de la LH-RH est sous la dépendance de la sécrétion de Kisspeptine, hormone secrétée par certaines cellules de la région hypothalamique de l’aire préoptique. Cette sécrétion est rendue possible grâce à l’acquisition par l’organisme de réserves énergétiques suffisantes dont le marqueur est la leptine, hormone dont la valeur dans le sang est proportionnelle à la masse adipeuse. Récemment, des travaux ont montré le rôle des cellules gliales dans le transfert de signaux stimulants (Forest, 1997; Sultan, 1999).
Clinique de la puberté normale chez la fille
Développement mammaire
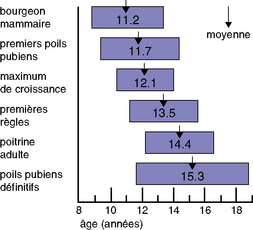
Dans la plupart des cas, il est le premier à se manifester sous la forme d’une surélévation du mamelon par une petite glande uni- ou bilatérale. En moyenne, cet événement se produit à 11 ans, avec des extrêmes allant de 8 à 13 ans (figure 26.2). Le développement des seins peut être classé en cinq stades selon Tanner (figure 26.3 et tableau 26.1).
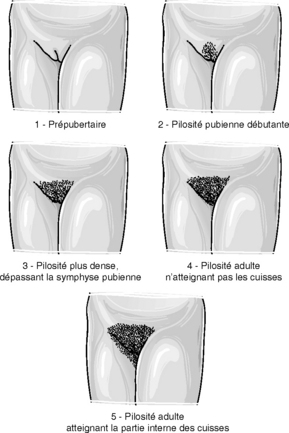
Figure 26.3 Développement de la pilosité P1 à P5 selon Marshall et Tanner.
D’après Endocrinologie en gynécologie et obstétrique, B. Letombe, S. Catteau-Jonard, G. Robin, collection « Pratique en gynécologie-obstétrique », Elsevier-Masson, 2012.
Tableau 26.1 Développement normal du sein.
| S1 | Aucun développement mammaire. État prépubertaire |
| S2 | Surélévation du mamelon par une petite glande, élargissement de l’aréole |
| S3 | Saillie franche au sein, pigmentation nette de l’aréole et du mamelon, mais l’aréole est dans le prolongement du sein |
| S4 | Élargissement du sein avec surélévation de l’aréole par rapport au plan du sein |
| S5 | Sein adulte, bien développé, avec aréole au niveau du plan du sein |
| Le passage de S2 à S5 est variable suivant les cas, en moyenne 4 ans, avec des extrêmes allant de 1 an et demi à 9 ans (5e au 95e percentile) | |
(d’après Marshall et Tanner)
Développement de la pilosité pubienne
Sa cotation est également celle de Tanner (figure 26.4, tableau 26.2).
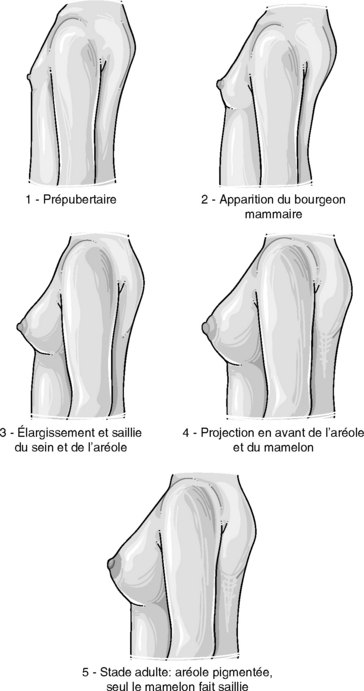
Figure 26.4 Développement des seins (S1 à S5) selon Marshall et Tanner.
D’après Endocrinologie en gynécologie et obstétrique, B. Letombe, S. Catteau-Jonard, G. Robin, collection « Pratique en gynécologie-obstétrique », Elsevier-Masson, 2012.
Tableau 26.2 Les différentes étapes du développement de la pilosité.
| P1 | Absence de poils. État prépubertaire |
| P2 | Présence de quelques poils noirs longs, clairsemés, apparaissant sur les grandes lèvres ou le mont de Vénus |
| P3 | Poils noirs, peu abondants sur le mont de Vénus |
| P4 | Poils abondants en triangle à base étroite sur le pubis |
| P5 | Poils en triangle franc sur le pubis, mais respectant les cuisses |
| P6 | Poils denses débordants sur la face interne des cuisses |
| Le passage de P2 à P5 se fait en moyenne en 2 ans et demi, avec des extrêmes allant de 1 an et demi à 3 ans | |
Développement des organes génitaux internes
Il est facilement accessible par l’échographie :
 utérus : longueur, avant 2 ans = 20 mm (14–35) ; de 2 à 8 ans = 29 mm (17–37), de 8 à 12 ans, avant la puberté = 36 mm (29–50), après la puberté = 60 mm (50 à 80). L’utérus impubère a une forme de goutte, l’isthme et le col représentent les deux tiers du volume utérin total, la ligne de vacuité utérine est soit invisible soit légèrement marquée ;
utérus : longueur, avant 2 ans = 20 mm (14–35) ; de 2 à 8 ans = 29 mm (17–37), de 8 à 12 ans, avant la puberté = 36 mm (29–50), après la puberté = 60 mm (50 à 80). L’utérus impubère a une forme de goutte, l’isthme et le col représentent les deux tiers du volume utérin total, la ligne de vacuité utérine est soit invisible soit légèrement marquée ;
 ovaires : ils sont difficiles à mettre en évidence avant 3 ans ; à partir de cet âge, ils sont mesurables et leur longueur est inférieure à 2 cm ; leur épaisseur et leur largeur, inférieures à 1 cm. Dès 5 à 6 ans, leur structure devient hétérogène avec aspect microfolliculaire. À la puberté, les ovaires mesurent 2,5 à 3 cm de long avec présence d’image liquidienne de 7 à 8 mm de diamètre (André, 1986).
ovaires : ils sont difficiles à mettre en évidence avant 3 ans ; à partir de cet âge, ils sont mesurables et leur longueur est inférieure à 2 cm ; leur épaisseur et leur largeur, inférieures à 1 cm. Dès 5 à 6 ans, leur structure devient hétérogène avec aspect microfolliculaire. À la puberté, les ovaires mesurent 2,5 à 3 cm de long avec présence d’image liquidienne de 7 à 8 mm de diamètre (André, 1986).
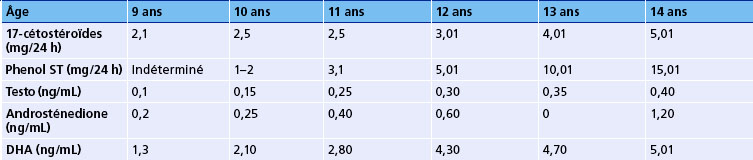
Modification des sécrétions hormonales (tableau 26.3)
 stade P1 (9–11 ans) = 9 pg/mL (0–29) ;
stade P1 (9–11 ans) = 9 pg/mL (0–29) ;
 stade P2 = 18,3 pg/mL (7–38) ;
stade P2 = 18,3 pg/mL (7–38) ;
 stade P3 = 26,8 pg/mL (16–44) ;
stade P3 = 26,8 pg/mL (16–44) ;
Le test LH-RH montre des réponses variant avec le stade pubertaire : avant la puberté, vers 10 ans, le pic de FSH est de 6 UI/L en moyenne, et celui de LH à 3 UI/L. Pendant la puberté la réponse de la FSH se modifie peu, tandis que la réponse en LH augmente progressivement pour atteindre 18 UI/L en fin de puberté. En pratique, on considère la réponse en LH de type pubertaire quand elle atteint 8 unités, valeur variable suivant le laboratoire doseur (cf. figure 26.1) (Brauner, 2001).
Pubertés pathologiques
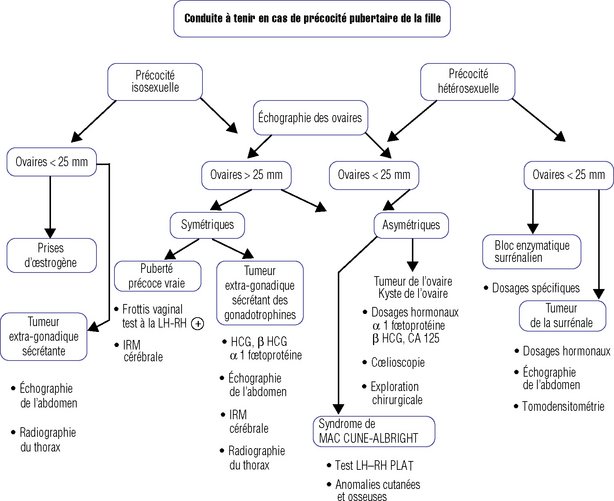
Puberté précoce (figure 26.5)
La précocité pubertaire se définit par l’apparition d’un ou plusieurs caractères sexuels secondaires avant l’âge de 8 ans (Cabrol, 1999).
Précocités isosexuelles
Développement d’un caractère sexuel secondaire isolé
Cette situation correspond au développement prématuré isolé des seins (prémature thélarche des Anglo-Saxons) ou au développement prématuré isolé de la pilosité pubienne (prémature pubarche), voire aux premières règles isolées (prémature ménarche).
 l’examen clinique soigneux ne retrouve pas de développement, même mineur, d’autres caractères sexuels et, dans le cas des ménarches prématurées, l’échographie pelvienne est strictement prépubère ;
l’examen clinique soigneux ne retrouve pas de développement, même mineur, d’autres caractères sexuels et, dans le cas des ménarches prématurées, l’échographie pelvienne est strictement prépubère ;
 le développement reste isolé dans les mois qui suivent la découverte, imposant une surveillance clinique régulière.
le développement reste isolé dans les mois qui suivent la découverte, imposant une surveillance clinique régulière.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree