Chapitre 24 Algies pelviennes
• Énumérer les principales étiologies des algies pelviennes chroniques, d’origine génitale ou extragénitale. (B)
• Conduire l’interrogatoire et l’examen clinique en cas de douleurs pelviennes. (A)
• Hiérarchiser les examens complémentaires devant une algie pelvienne chronique. (B)
• Diagnostiquer une dysménorrhée. (B)
• Mettre en route les thérapeutiques les plus appropriées devant une dysménorrhée essentielle. (B)
• Énumérer les principales causes des syndromes douloureux pelviens aigus. (B)
• Expliquer les aspects psychosomatiques des algies pelviennes chroniques et leurs conséquences socio-économiques. (B)
Une enquête faite en Angleterre a montré que 20 à 30 % des femmes se plaignaient de douleurs pelviennes ; 45 à 97 % de dysménorrhée et 8 % seulement de dyspareunie (Zondervan, 1998).
Le médecin de famille est donc souvent confronté au problème des algies pelviennes :
 soit du fait de l’intensité et de la soudaineté de la douleur posant des problèmes de conduite thérapeutique en urgence ;
soit du fait de l’intensité et de la soudaineté de la douleur posant des problèmes de conduite thérapeutique en urgence ;
 soit du fait de la persistance et de la chronicité de cette douleur rebelle aux thérapeutiques usuelles et de plus en plus mal acceptées par la femme et son entourage.
soit du fait de la persistance et de la chronicité de cette douleur rebelle aux thérapeutiques usuelles et de plus en plus mal acceptées par la femme et son entourage.
Examen clinique d’une femme algique
Interrogatoire
Pour caractériser la douleur les éléments suivants seront précisés.
La topographie pelvienne, périnéale, lombaire. Il sera utile de préciser la position de la douleur en demandant à la femme de mettre en évidence les zones douloureuses sur un schéma du corps humain. Cette schématisation permet de révéler plusieurs sites douloureux, et de comparer à deux consultations successives les éventuelles modifications de la plainte. Plus de 60 % des femmes présentant des douleurs pelviennes chroniques ont aussi des céphalées et 90 % des lombalgies (Howard, 2003a).
Le moment d’apparition dans le cycle doit être précisé :
 prémenstruelle, la douleur débute avant les règles (24 heures) de courte durée, elle disparaît dès que le flux sanguin s’établit franchement ;
prémenstruelle, la douleur débute avant les règles (24 heures) de courte durée, elle disparaît dès que le flux sanguin s’établit franchement ;
 protoméniale, la douleur survient dès le début du flux menstruel, elle est intense et de courte durée (quelques heures) ;
protoméniale, la douleur survient dès le début du flux menstruel, elle est intense et de courte durée (quelques heures) ;
 téléméniale, la douleur apparaît au milieu des règles, maximale à la fin, elle disparaît avec l’arrêt de l’écoulement sanguin.
téléméniale, la douleur apparaît au milieu des règles, maximale à la fin, elle disparaît avec l’arrêt de l’écoulement sanguin.
Le type de la douleur sera recherché :
 à type de pesanteur, tiraillement, picotement, plus ou moins lancinant ;
à type de pesanteur, tiraillement, picotement, plus ou moins lancinant ;
 à type de torsion ou de coliques survenant par crises de quelques minutes ;
à type de torsion ou de coliques survenant par crises de quelques minutes ;
 d’intensité variable (mesurée par une échelle analogique, numérique), associée ou non à des signes d’accompagnement de type digestif (nausée, vomissement, diarrhée, constipation), urinaire (pollakiurie, brûlures à la miction), allergique (urticaire, migraine, lipothymie), voire à des signes gynécologiques : leucorrhée, saignements, tension des seins… ;
d’intensité variable (mesurée par une échelle analogique, numérique), associée ou non à des signes d’accompagnement de type digestif (nausée, vomissement, diarrhée, constipation), urinaire (pollakiurie, brûlures à la miction), allergique (urticaire, migraine, lipothymie), voire à des signes gynécologiques : leucorrhée, saignements, tension des seins… ;
 de siège hypogastrique, médian, uni- ou bilatéral, localisé ou diffus ;
de siège hypogastrique, médian, uni- ou bilatéral, localisé ou diffus ;
Les antécédents seront étudiés :
 date des premières règles, caractères et régularité du cycle ;
date des premières règles, caractères et régularité du cycle ;
 obstétricaux : dates, modalités, complications des accouchements, des fausses couches ;
obstétricaux : dates, modalités, complications des accouchements, des fausses couches ;
 gynécologiques : leucorrhées, salpingites ;
gynécologiques : leucorrhées, salpingites ;
 chirurgicaux : interventions abdominopelviennes génératrices d’adhérences (appendicite compliquée, péritonites), interventions sur l’appareil génital (kystes ovariens, endométriose, interventions pour rétroversion, ou algies pelviennes). On essaiera autant que faire se peut de se procurer les comptes rendus pour vérifier l’organicité et l’importance des lésions anatomiques ;
chirurgicaux : interventions abdominopelviennes génératrices d’adhérences (appendicite compliquée, péritonites), interventions sur l’appareil génital (kystes ovariens, endométriose, interventions pour rétroversion, ou algies pelviennes). On essaiera autant que faire se peut de se procurer les comptes rendus pour vérifier l’organicité et l’importance des lésions anatomiques ;
 les antécédents généraux : rhumatologiques, urinaires, intestinaux ;
les antécédents généraux : rhumatologiques, urinaires, intestinaux ;
 les modalités de contraception : pilule, stérilet, préservatifs ;
les modalités de contraception : pilule, stérilet, préservatifs ;
L’interrogatoire n’est jamais trop long, trop précis, il doit permettre de mettre la femme en confiance. Souvent il sera nécessaire de le reprendre en cours d’examen ou après ce dernier. La notion de violences sexuelles subies dans l’enfance ou à l’âge adulte est difficile à exprimer pour la femme. Il faudra savoir, avec tact et délicatesse, au fil des entretiens, la mettre sur cette piste de « l’indicible » (Fritel, 2006).
Examen physique méthodique
 en position debout de face pour rechercher une hernie une éventration ; de dos à la recherche d’un tassement vertébral, d’un trouble de la posture ;
en position debout de face pour rechercher une hernie une éventration ; de dos à la recherche d’un tassement vertébral, d’un trouble de la posture ;
 en position assise pour rechercher un problème postural ;
en position assise pour rechercher un problème postural ;
Examen général
 L’aspect, le morphotype, le développement des seins, des poils.
L’aspect, le morphotype, le développement des seins, des poils.
 Au niveau de l’abdomen : une éventuelle cicatrice d’intervention antérieure.
Au niveau de l’abdomen : une éventuelle cicatrice d’intervention antérieure.
 La statique, surtout celle du bassin et de la colonne vertébrale (recherche de points douloureux, d’un signe de Lasègue, d’une scoliose, d’une limitation de mobilité…).
La statique, surtout celle du bassin et de la colonne vertébrale (recherche de points douloureux, d’un signe de Lasègue, d’une scoliose, d’une limitation de mobilité…).
Examen gynécologique
Il sera détaillé. L’inspection recherche :
 au niveau de la vulve : une atrophie, une dermatose (lésions de grattage), une béance, une distance anovulvaire courte. Il précise l’état de l’hymen ;
au niveau de la vulve : une atrophie, une dermatose (lésions de grattage), une béance, une distance anovulvaire courte. Il précise l’état de l’hymen ;
 au niveau du périnée : une cicatrice de déchirure ou d’épisiotomie étoilée, blanche, mal vascularisée, un prolapsus à la poussée avec déroulement surtout antérieur de la paroi vaginale ;
au niveau du périnée : une cicatrice de déchirure ou d’épisiotomie étoilée, blanche, mal vascularisée, un prolapsus à la poussée avec déroulement surtout antérieur de la paroi vaginale ;
 au niveau de l’anus : des hémorroïdes ;
au niveau de l’anus : des hémorroïdes ;
 au niveau des glandes de Bartholin et de Skene : une émission de pus à la pression.
au niveau des glandes de Bartholin et de Skene : une émission de pus à la pression.
L’examen au spéculum de taille adaptée, sans lubrifiant, recherche :
 une leucorrhée plus ou moins évocatrice :
une leucorrhée plus ou moins évocatrice :
 de gonocoque : les prélèvements au niveau de l’urètre, des glandes de Bartholin et de l’endocol sont faits sur milieux spécifiques,
de gonocoque : les prélèvements au niveau de l’urètre, des glandes de Bartholin et de l’endocol sont faits sur milieux spécifiques, une glaire cervicale louche ou purulente ;
une glaire cervicale louche ou purulente ;
 au niveau du col à l’examen direct puis après acide acétique et Lugol :
au niveau du col à l’examen direct puis après acide acétique et Lugol :
Dans le cul-de-sac postérieur du vagin, on recherchera en mettant la valve antérieure des nodules d’endométriose de la cloison rectovaginale (cf. planche 15.3.a).
Le toucher vaginal à un ou deux doigts, combiné au palper abdominal apprécie :
 le corps utérin : sa position (anté- ou rétroversé), son volume, sa régularité, sa mobilité d’avant en arrière et latéralement pour mettre en tension les ligaments utéro-sacrés. En cas de douleur à la mobilisation, il est important de faire préciser si cette mobilisation reproduit la douleur spontanée ;
le corps utérin : sa position (anté- ou rétroversé), son volume, sa régularité, sa mobilité d’avant en arrière et latéralement pour mettre en tension les ligaments utéro-sacrés. En cas de douleur à la mobilisation, il est important de faire préciser si cette mobilisation reproduit la douleur spontanée ;
 les culs-de-sac latéraux et les annexes, difficiles à bien examiner chez une femme obèse, à différencier des masses coliques ;
les culs-de-sac latéraux et les annexes, difficiles à bien examiner chez une femme obèse, à différencier des masses coliques ;
 le cul-de-sac de Douglas et les ligaments utéro-sacrés ;
le cul-de-sac de Douglas et les ligaments utéro-sacrés ;
On terminera l’entretien en s’intéressant à la vie sexuelle du couple.
Examens complémentaires
 une échographie par voie abdominale et vaginale ; c’est l’examen le plus utile qui permettra d’étudier :
une échographie par voie abdominale et vaginale ; c’est l’examen le plus utile qui permettra d’étudier :
 les ovaires, qui peuvent présenter un ou des kystes ; il faudra rechercher particulièrement une endométriose,
les ovaires, qui peuvent présenter un ou des kystes ; il faudra rechercher particulièrement une endométriose, un examen cytobactériologique des urines ;
un examen cytobactériologique des urines ;
 une numération formule sanguine avec dosage de la C-réactive protéine ;
une numération formule sanguine avec dosage de la C-réactive protéine ;
 un prélèvement bactériologique endocervical ;
un prélèvement bactériologique endocervical ;
 le scanner a peu d’indications en gynécologie en dehors des cancers, l’échographie vaginale étudiant beaucoup mieux les organes génitaux ;
le scanner a peu d’indications en gynécologie en dehors des cancers, l’échographie vaginale étudiant beaucoup mieux les organes génitaux ;
 l’IRM peut être indiquée si on soupçonne une endométriose profonde, une malformation utérine ou vaginale ;
l’IRM peut être indiquée si on soupçonne une endométriose profonde, une malformation utérine ou vaginale ;
 l’échographie endorectale est supérieure à l’IRM en cas d’endométriose profonde de la cloison rectovaginale ;
l’échographie endorectale est supérieure à l’IRM en cas d’endométriose profonde de la cloison rectovaginale ;
 la cœlioscopie peut être très utile mais c’est un geste chirurgical dont on devra peser soigneusement l’indication. Elle permet de confirmer la présence d’une endométriose ou d’adhérences. Elle est souvent normale. La présence d’adhérences ou d’endométriose ne prouve pas qu’il s’agit de la cause des douleurs car si on compare la fréquence, l’importance des adhérences ou de l’endométriose chez les femmes stériles ou chez les femmes algiques ces deux pathologies sont plus fréquentes chez les femmes stériles, alors qu’elles se plaignent beaucoup moins de douleurs que les femmes qui consultent pour douleurs chroniques (Howard, 2003b).
la cœlioscopie peut être très utile mais c’est un geste chirurgical dont on devra peser soigneusement l’indication. Elle permet de confirmer la présence d’une endométriose ou d’adhérences. Elle est souvent normale. La présence d’adhérences ou d’endométriose ne prouve pas qu’il s’agit de la cause des douleurs car si on compare la fréquence, l’importance des adhérences ou de l’endométriose chez les femmes stériles ou chez les femmes algiques ces deux pathologies sont plus fréquentes chez les femmes stériles, alors qu’elles se plaignent beaucoup moins de douleurs que les femmes qui consultent pour douleurs chroniques (Howard, 2003b).
Recherche d’une étiologie
 les algies pelviennes aiguës qui sont souvent des urgences ;
les algies pelviennes aiguës qui sont souvent des urgences ;
 les algies pelviennes chroniques non périodiques, c’est- à-dire sans rapport avec les règles ;
les algies pelviennes chroniques non périodiques, c’est- à-dire sans rapport avec les règles ;
 les dysménorrhées qui sont donc des douleurs périodiques, précédant, accompagnant ou suivant les règles ;
les dysménorrhées qui sont donc des douleurs périodiques, précédant, accompagnant ou suivant les règles ;
Algies pelviennes aiguës
Trois étiologies doivent être évoquées : les torsions d’annexes, les infections génitales, la grossesse extra-utérine (Chapron, 2000).
Infection pelvienne. Les endométrites aiguës apparaissent au décours d’une fausse couche, d’une IVG, d’un accouchement. Elles sont marquées par des douleurs pelviennes basses associées à une fièvre à 38 ou 39°. À l’examen, on observe des leucorrhées nauséabondes, ou des métrorragies, avec au toucher vaginal un gros utérus mou et douloureux à la mobilisation. Un traitement antibiotique s’impose.
Les salpingites ont un tableau clinique voisin mais dans un contexte de maladie sexuellement transmissible. Étant donné les aspects cliniques trompeurs, la cœlioscopie est souvent nécessaire pour affirmer le diagnostic, faire les prélèvements bactériologiques et mettre en route les antibiotiques (cf. chap. 13, p. 181).
Grossesse extra-utérine. Elle associe un retard de règle, des métrorragies à des douleurs pelviennes à type de coliques salpingiennes. Il faut toujours y penser chez une femme en période d’activité génitale. Le dosage de l’HCG positif associé à un utérus vide à l’échographie permet de faire le diagnostic et de poser l’indication de cœlioscopie ou de traitement médical.
Algies pelviennes chroniques
Algies pelviennes chroniques. Elles sont un problème fréquent. La prévalence dans les soins de santé primaire est de 38/1000 pour les femmes âgées de 15 à 75 ans soit des taux comparables à l’asthme ou aux lombalgies (Zondervan, 2000). L’étiologie des douleurs pelviennes chroniques est le plus souvent non gynécologique. Dans une large étude anglaise en population les causes gynécologiques des douleurs n’arrivent qu’en troisième position (20,2 % des cas) derrière les causes gastro-intestinales (37,7 %) et urinaires (30,8 %) (Zondervan, 2000).
Ces douleurs pelviennes chroniques peuvent être rythmées par le cycle ou non.
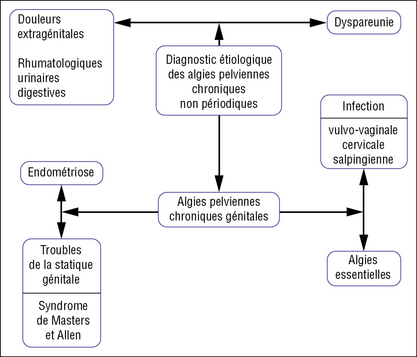
Algies pelviennes chroniques non rythmées par le cycle (figure 24.1). Il s’agit de douleurs évoluant depuis plus de 6 mois et souvent accompagnées d’un retentissement comportemental ou social. Elles peuvent être d’origine extragénitale (urinaire, digestive, rhumatologique), génitale (infection, endométriose, trouble de la statique) ou n’apparaître qu’aux rapports, il s’agit de dyspareunie.
Douleurs extragénitales
Rhumatologiques
Leur diagnostic est difficile car :
 les douleurs génitales ont souvent une projection postérieure et une irradiation de type sciatique ;
les douleurs génitales ont souvent une projection postérieure et une irradiation de type sciatique ;
 les affections rhumatologiques lombo-sacrées, sacro-iliaques ou de la hanche peuvent avoir une expression purement pelvienne.
les affections rhumatologiques lombo-sacrées, sacro-iliaques ou de la hanche peuvent avoir une expression purement pelvienne.
L’examen clinique et radiographique, notamment de la charnière lombo-sacrée, va orienter vers :
Urinaires
Les douleurs sont liées à la miction :
 douleur vésicale croissante avec le remplissage vésical soulagé par la miction dans les cystites ;
douleur vésicale croissante avec le remplissage vésical soulagé par la miction dans les cystites ;
 douleur lombaire permictionnelle en cas de reflux urétral ;
douleur lombaire permictionnelle en cas de reflux urétral ;
L’urétrocystoscopie peut visualiser un cancer du col propagé à la vessie, une endométriose vésicale.
Dyspareunies
Il faut rechercher une dysfonction sexuelle plus profonde en explorant les différents registres :
Les dyspareunies superficielles ou d’intromission font rechercher :
 une épisiotomie douloureuse plus souvent qu’une déchirure ;
une épisiotomie douloureuse plus souvent qu’une déchirure ;
 une cure de prolapsus avec une myorraphie des releveurs de l’anus trop serrés, ne permettant pas le passage de deux doigts ;
une cure de prolapsus avec une myorraphie des releveurs de l’anus trop serrés, ne permettant pas le passage de deux doigts ;
 chez la jeune femme, un vaginisme qui nécessite des explications d’anatomie, de physiologie. Il faudra rechercher la notion de violences sexuelles, éventuellement avec un psychologue qui pourra ensuite la prendre en charge ;
chez la jeune femme, un vaginisme qui nécessite des explications d’anatomie, de physiologie. Il faudra rechercher la notion de violences sexuelles, éventuellement avec un psychologue qui pourra ensuite la prendre en charge ;
 chez la femme ménopausée, une atrophie vulvaire avec au maximum un kraurosis vulvæ ;
chez la femme ménopausée, une atrophie vulvaire avec au maximum un kraurosis vulvæ ;
Les dyspareunies de présence font rechercher :
 une vaginite, en particulier mycosique ;
une vaginite, en particulier mycosique ;
 une atrophie vaginale postménopausique ou de castration ;
une atrophie vaginale postménopausique ou de castration ;
 une sécheresse pathologique des muqueuses (syndrome de Gougerot-Sjögren).
une sécheresse pathologique des muqueuses (syndrome de Gougerot-Sjögren).
Les dyspareunies profondes, balistiques ou de choc font rechercher :
 une lésion du col : déchirure ou endocervicite ;
une lésion du col : déchirure ou endocervicite ;
 une lésion annexielle : dystrophie ovarienne, adhérences inflammatoires séquellaires ;
une lésion annexielle : dystrophie ovarienne, adhérences inflammatoires séquellaires ;
 un syndrome de Masters et Allen ;
un syndrome de Masters et Allen ;
 une endométriose localisée aux ligaments utéro-sacrés, parfois visible au fond du vagin.
une endométriose localisée aux ligaments utéro-sacrés, parfois visible au fond du vagin.
Le traitement dépendra de la cause. Les œstrogènes amélioreront la trophicité locale après la ménopause. Il faut se garder des gestes chirurgicaux hâtifs. Ne croyez pas guérir une dyspareunie hypocondriaque qui a déjà usé dix médecins avant vous. La douleur est pour cette patiente sa seule raison d’être. Toute prise en charge psychologique est longue et ne peut se faire qu’après avoir établi un climat de confiance et y être « autorisé » par la patiente (cf. chap. 31 p. 489).
Douleurs pelviennes chroniques d’origine génitale (planche 24.1)
Elles posent des problèmes très difficiles car toute douleur chronique a une composante psychique ; même non périodique, il existe souvent une recrudescence prémenstruelle par congestion locale. Plusieurs causes sont à rechercher (ACOG, 2004).
Planche 24.1 Algies pelviennes chroniques génitales
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree