Chapitre 23 Aménorrhées secondaires
• Conduire l’interrogatoire et l’examen clinique d’une femme présentant une aménorrhée secondaire. (A)
• Interpréter les données de la courbe thermique chez une femme présentant une aménorrhée secondaire. (B)
• Prescrire et interpréter les dosages hormonaux, chez une femme ayant une aménorrhée secondaire. (B)
• Décrire les principales causes des aménorrhées secondaires et les hiérarchiser. (A)
• Mettre en œuvre les principales explorations nécessaires pour la recherche de l’étiologie d’une aménorrhée secondaire. (B)
• Décrire les éléments cliniques et biologiques qui, devant une aménorrhée secondaire, font suspecter un syndrome des ovaires micropolykystiques ou une hyperprolactinémie. (B)
C’est l’absence de règles depuis plus de 3 mois.
Il est utile de connaître les différentes étiologies pour évoquer d’emblée les plus fréquentes.
Examen clinique
Interrogatoire
Il est capital car il va permettre de retrouver un contexte évocateur. Il permet de préciser :
 le mode d’apparition de l’aménorrhée : arrêt brutal des règles chez une femme jusque-là bien réglée, secondaire à une période de spanioménorrhée d’aggravation progressive, réapparition de troubles préexistant à la prise de contraception estroprogestative, absence de reprise de cycles à l’arrêt de la contraception ;
le mode d’apparition de l’aménorrhée : arrêt brutal des règles chez une femme jusque-là bien réglée, secondaire à une période de spanioménorrhée d’aggravation progressive, réapparition de troubles préexistant à la prise de contraception estroprogestative, absence de reprise de cycles à l’arrêt de la contraception ;
 un changement de climat, de lieu d’habitation, un choc psycho-affectif ;
un changement de climat, de lieu d’habitation, un choc psycho-affectif ;
 une modification récente du poids (dénutrition, alimentation trop sélective, anorexie, ou prise progressive et importante de poids) ;
une modification récente du poids (dénutrition, alimentation trop sélective, anorexie, ou prise progressive et importante de poids) ;
 une activité sportive intense ;
une activité sportive intense ;
 les antécédents généraux et gynéco-obstétricaux, curetage ou IVG récent, suites de couches pathologiques ;
les antécédents généraux et gynéco-obstétricaux, curetage ou IVG récent, suites de couches pathologiques ;
 les thérapeutiques utilisées récemment, en particulier les estroprogestatifs et surtout les neuroleptiques ;
les thérapeutiques utilisées récemment, en particulier les estroprogestatifs et surtout les neuroleptiques ;
 les conditions psychologiques de survenue de l’aménorrhée : insertion familiale ou professionnelle difficile, antécédents psychiatriques, etc.
les conditions psychologiques de survenue de l’aménorrhée : insertion familiale ou professionnelle difficile, antécédents psychiatriques, etc.
Enfin, on recherchera l’existence ou non de rapports fécondants.
Examen clinique
L’examen clinique proprement dit comporte :
 l’étude du poids avec le calcul de l’IMC et la mesure du tour de taille ;
l’étude du poids avec le calcul de l’IMC et la mesure du tour de taille ;
 l’examen minutieux des seins, avec recherche de galactorrhée ou de tension mammaire ;
l’examen minutieux des seins, avec recherche de galactorrhée ou de tension mammaire ;
 la recherche d’un excès de pilosité ou des signes de virilisation : hirsutisme, acné, séborrhée, alopécie.
la recherche d’un excès de pilosité ou des signes de virilisation : hirsutisme, acné, séborrhée, alopécie.
L’examen de l’appareil génital, recherchera :
Examens complémentaires
Test à la progestérone
Il permet, lorsque les règles surviennent 2 jours après l’arrêt, d’affirmer que :
Dosages hormonaux plasmatiques
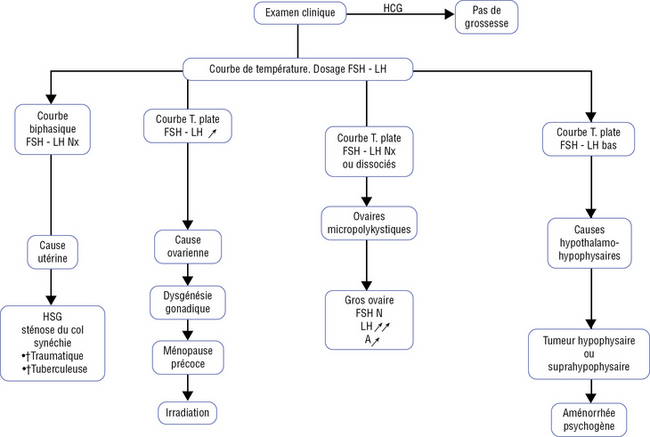
Ils doivent être utilisés devant un problème d’aménorrhée. Il s’agit du dosage des hormones gonadotropes FSH-LH, de prolactine, et éventuellement des androgènes (cf. figure 23.1). On rappelle qu’il est inutile de doser FSH et LH sous pilule estroprogestative puisque les taux sont toujours bas.
Diagnostic étiologique (ASRM, 2004)
La grossesse doit d’abord être éliminée car elle contre-indique certaines explorations :
 sa symptomatologie peut être modifiée par l’arrêt de la grossesse ou la GEU ;
sa symptomatologie peut être modifiée par l’arrêt de la grossesse ou la GEU ;
 un test de grossesse fait trop tôt peut être faussement négatif.
un test de grossesse fait trop tôt peut être faussement négatif.
On recherchera donc un gros utérus mou, un col violacé, une courbe de température en plateau.
La grossesse ayant été éliminée, il faut distinguer deux sortes d’aménorrhées secondaires :
Aménorrhée survenant dans un contexte évocateur
Aménorrhée post-pilule
La notion de prise récente et d’arrêt de la pilule permet de faire le diagnostic. Le désir d’enfants plus tardif (première grossesse à 30 ans) explique la découverte d’insuffisance ovarienne primitive dans ce tableau clinique avec réserve ovarienne basse (cf. chap. 3). L’attitude thérapeutique consiste à patienter pendant 3 mois, sous contraception mécanique au besoin, puis nécessite la réalisation de dosages évaluant la fécondité (FSH, LH, prolactine, AMH) de façon urgente car la fécondité diminue à partir de 25 ans. En cas d’examens favorables, l’induction d’ovulation par le Clomid® (1 à 2 cp/j pendant 5 jours) sera envisagée.
Aménorrhée–galactorrhée
 un dosage de la prolactinémie de base qui sera confirmé en cas d’élévation par un second dosage dans un autre laboratoire (cf. chap. 3) ;
un dosage de la prolactinémie de base qui sera confirmé en cas d’élévation par un second dosage dans un autre laboratoire (cf. chap. 3) ;
 une IRM de l’antéhypophyse. Cet examen est essentiel pour détecter les adénomes à prolactine de l’antéhypophyse souvent de petit volume ;
une IRM de l’antéhypophyse. Cet examen est essentiel pour détecter les adénomes à prolactine de l’antéhypophyse souvent de petit volume ;
 le champ visuel est plus accessoire, fonction de la taille de l’adénome et de sa localisation proche du chiasma optique.
le champ visuel est plus accessoire, fonction de la taille de l’adénome et de sa localisation proche du chiasma optique.
Si la prolactine est élevée (> 50 μg/L ou 1 500 mU/L) deux cas sont possibles :
 soit un adénome hypophysaire est indiscutablement visible sur les clichés d’IRM :
soit un adénome hypophysaire est indiscutablement visible sur les clichés d’IRM :
 il peut s’agir d’un micro-adénome (diamètre < 10 mm) et il faut en faire le traitement chirurgical ou le traiter médicalement,
il peut s’agir d’un micro-adénome (diamètre < 10 mm) et il faut en faire le traitement chirurgical ou le traiter médicalement, s’il s’agit d’un macroprolactinome (diamètre > 10 mm), il faut le traiter médicalement après avoir testé les autres fonctions endocrines de l’antéhypophyse, pour permettre ultérieurement un geste chirurgical plus efficace,
s’il s’agit d’un macroprolactinome (diamètre > 10 mm), il faut le traiter médicalement après avoir testé les autres fonctions endocrines de l’antéhypophyse, pour permettre ultérieurement un geste chirurgical plus efficace, dans tous les cas, le retour de la prolactinémie à la normale, levant le frein hypophysaire, permet la libération des gonadotrophines et le retour des menstruations ;
dans tous les cas, le retour de la prolactinémie à la normale, levant le frein hypophysaire, permet la libération des gonadotrophines et le retour des menstruations ; soit l’IRM ne montre rien ou une image qui prête à discussion. Un traitement médical par un dérivé de l’ergot de seigle, la bromocriptine (Parlodel®) à la dose de 2 à 4 comprimés par jour en deux prises, à dose très progressive en commençant avec 1 comprimé le soir au coucher, est possible, ramenant le taux de prolactine à la normale. La réapparition de cycles ovulatoires et la possibilité de grossesse attestent alors de la guérison. Il faudra avoir prescrit un moyen de contraception mécanique si aucune grossesse n’est souhaitée.
soit l’IRM ne montre rien ou une image qui prête à discussion. Un traitement médical par un dérivé de l’ergot de seigle, la bromocriptine (Parlodel®) à la dose de 2 à 4 comprimés par jour en deux prises, à dose très progressive en commençant avec 1 comprimé le soir au coucher, est possible, ramenant le taux de prolactine à la normale. La réapparition de cycles ovulatoires et la possibilité de grossesse attestent alors de la guérison. Il faudra avoir prescrit un moyen de contraception mécanique si aucune grossesse n’est souhaitée.
Le médicament le plus récent et le plus puissant est un autre dérivé de l’ergot, la cabergoline (Dostinex®). La prise d’un comprimé une fois par semaine au coucher avec une petite collation est un gage de son efficacité. Le traitement de l’hyperprolactinémie est toujours nécessaire pour éviter la carence estrogénique source d’ostéoporose ultérieure.