Chapitre 2 Imagerie de l’épaule
2.1 Pathologie de la coiffe des rotateurs
Anatomie de la coiffe des rotateurs et de la longue portion du biceps (fig. 2.1 et 2.2)
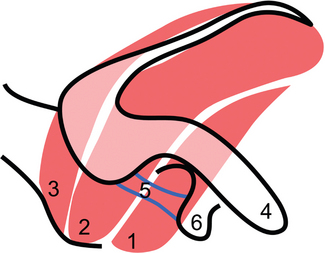
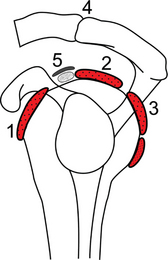
La coiffe des rotateurs se compose, d’avant en arrière, de quatre muscles qui entourent la tête humérale : le subscapulaire, le supra-épineux, l’infra-épineux et le teres minor ou petit rond. Le tendon de la longue portion du biceps est situé entre les tendons des muscles subscapulaire et supra-épineux qui délimitent un espace dénommé « intervalle des rotateurs ».
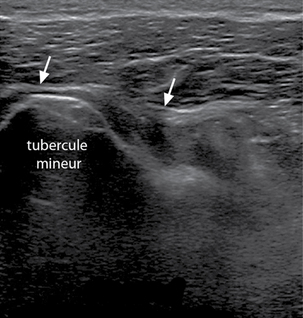
Le muscle subscapulaire s’insère à la face antérieure de la scapula et se termine sur la partie supéro-médiale du tubercule mineur. Rotateur médial du bras, il est innervé par les nerfs subscapulaires supérieur et inférieur. La longue portion du biceps brachial s’insère à la partie supérieure de la cavité glénoïdienne, sur le tubercule supraglénoïdal et la partie supérieure du labrum, traverse horizontalement la cavité articulaire à la partie supéro-antérieure de la tête humérale, puis descend verticalement dans le sillon intertuberculaire où elle est entourée par sa gaine synoviale. Elle se poursuit par le corps charnu du chef long du biceps, rejoint un peu plus bas par le chef court. Le tendon distal s’insère sur la partie postérieure de la tubérosité radiale. Une expansion fibreuse, appelée lacertus fibrosus, va s’insérer sur l’aponévrose antébrachiale. Le biceps brachial est innervé par le nerf musculo-cutané, il est supinateur puis fléchisseur de l’avant-bras. Le muscle supra-épineux s’insère dans la fosse supra-épineuse de la scapula et se termine sur la facette supérieure du tubercule majeur ; abducteur de l’épaule, il est innervé par le nerf suprascapulaire. Le muscle infra-épineux naît de la partie supéro-médiale de la fosse infra-épineuse de la scapula et se termine sur la facette moyenne du tubercule majeur ; rotateur latéral et à moindre degré abducteur de l’épaule, il est innervé par le nerf suprascapulaire. Le muscle teres minor naît de la moitié supérieure du bord axillaire de la scapula et se termine sur la facette postérieure du tubercule majeur ; rotateur latéral du bras, il est innervé par le nerf axillaire.
La coiffe des rotateurs est surmontée par la voûte acromiale constituée par la partie inférieure de l’articulation acromio-claviculaire. Vers l’avant, cet auvent osseux est poursuivi par le ligament coraco-acromial puis, vers le bas, par la pointe du processus coracoïde et le ligament coraco-huméral.
Les muscles de la coiffe des rotateurs sont séparés de la voûte coraco-acromiale par la bourse sub-acromio-deltoïdienne. Cette bourse est posée sur les cinq muscles et assure le glissement des structures musculaires par rapport à la voûte ostéo-ligamentaire sus-jacente.
Étiopathogénie des douleurs de la coiffe des rotateurs
Le fonctionnement du complexe articulaire de l’épaule est un compromis permanent entre la mobilité et la stabilité. La coiffe des rotateurs joue un rôle fondamental dans la stabilisation et le centrage actif de la tête humérale. Elle est particulièrement sollicitée chez le sujet sportif qui utilise son épaule à des vitesses élevées et à des amplitudes extrêmes. Les mécanismes des lésions sont multiples ; les plus fréquents incluent les microtraumatismes répétés, en particulier lors de la pratique d’un sport de lancer ou d’armé du bras, et les macrotraumatismes dans les sports de contact. Ils s’intriquent avec les pathologies dégénératives du sportif d’âge mûr [134, 156]. Il existe ainsi une très probable association de facteurs intrinsèques, correspondant aux lésions de tendinose, et de facteurs extrinsèques, correspondant aux conflits de l’épaule. Rappelons que l’étude anatomopathologique des tendons lésés ne révèle pas de véritable réaction inflammatoire et que le terme de « tendinite » doit ainsi être banni.
Formes microtraumatiques par hypersollicitation
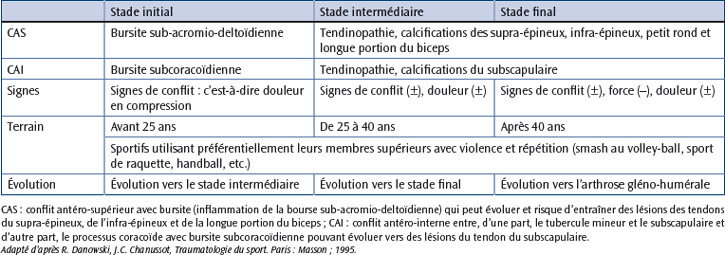
Des microtraumatismes liés aux mouvements de l’épaule effectués au-dessus du plan horizontal et fréquemment répétés peuvent entraîner des lésions de la coiffe des rotateurs. Une instabilité gléno-humérale souvent minime du sujet jeune favorise ces lésions. Cette hypersollicitation de l’épaule favorise les conflits de l’épaule, responsables de l’apparition de bursopathies sub-acromio-deltoïdiennes, qui peuvent être isolées ou associées à des tendinopathies [126] (tableau 2.1).
Conflit antéro-supérieur (ou subacromial)
Deux facteurs principaux concourent à la survenue de ce type de lésion. D’une part, les mouvements répétés, en particulier en élévation et rotation, entraînent des frottements importants de la face supérieure de la coiffe, pouvant aboutir à des zones de nécrose sur le trajet des tendons, notamment celui du supra-épineux qui est le plus exposé. D’autre part, la vascularisation des tendons de la coiffe est relativement précaire au niveau de la zone hypovasculaire critique de Codman (localisée pour le tendon supra-épineux à 1 cm de son insertion sur le tubercule majeur et pour le long biceps à 2 cm de son insertion sur le tubercule supraglénoïdien) [48, 119]. Néanmoins, la plupart des ruptures du tendon supra-épineux sont observées au niveau de son insertion même, et non au niveau de cette zone critique [4, 136].
C’est Neer [142] qui le premier a montré la prédisposition anatomique à l’atteinte tendineuse au niveau de l’espace de glissement subacromial et l’existence d’un conflit antéro-supérieur dénommé impingement syndrome.
Les lésions dégénératives de la coiffe peuvent être ainsi liées à divers facteurs :
– anatomiques : liés à l’engagement de la partie tendineuse de la coiffe au sein d’un espace restreint, limité en haut par l’acromion, l’articulation acromio-claviculaire, le ligament coraco-acromial et la coracoïde en avant ;
– constitutionnels : en relation avec des variations anatomiques du défilé subacromial. Bigliani et al. [21] ont décrit trois types de forme d’acromion : plat (type I), concave vers le bas (type II) et crochu (type III), ce dernier type favorisant, semble-t-il, le conflit [64]. Un quatrième type d’acromion, concave vers le haut, a été décrit ultérieurement [68]. Les autres facteurs constitutionnels sont la présence d’un acromion oblique vers le bas et latéralement dans le plan frontal [62], ou encore la présence d’un os acromial [140, 191]. Avant 30 ans le diagnostic d’os acromial devra être prudent étant donné la fusion tardive physiologique des trois noyaux d’ossification de l’acromion, obtenue généralement vers 25 ans ;
– acquis : en raison d’anomalies réduisant les dimensions du défilé subacromial (arthrose acromio-claviculaire [81, 149, 191], enthésophytes acromiaux, épaississement [68, 190] ou anomalie de longueur [33] du ligament coraco-acromial, présence d’une bursite sub-acromio-deltoïdienne, cal osseux hypertrophique, etc.) ; en raison de lésions traumatiques (macrotraumatisme aigu, microtraumatismes répétés) d’ordre sportif ou professionnel ;
– vasculaires, correspondant à l’existence d’une zone critique mal vascularisée.
Jobe et al. [107] met en avant le rôle de la laxité ligamentaire pour expliquer la tendinopathie de la coiffe des rotateurs. Une hypermobilité de l’épaule due à la déstabilisation progressive de l’épaule favorise de façon non négligeable les lésions de la coiffe. Ces hypermobilités sont souvent modérées et donc peu expressives en tant que telles, et ce sont les lésions de coiffe qui sont au premier plan.
L’âge favorise aussi la dégénérescence tendineuse. Neer a ainsi proposé trois stades chronologiques dans l’atteinte des tendons de la coiffe des rotateurs [142] :
– stade I chez des sujets jeunes de moins de 25 ans lors d’un surmenage entraînant un œdème des tendons et de la bourse séreuse, habituellement totalement réversible ;
– stade II chez des sujets entre 25 et 40 ans, avec une épaule douloureuse lors des activités physiques entraînant une tendinopathie et un épaississement fibreux de la bourse sub-acromio-deltoïdienne partiellement réversible ;
– stade III chez des sujets de plus de 40 ans au long passé douloureux avec une coiffe présentant des ruptures dégénératives partielles ou totales d’un ou de plusieurs tendons associées à des remaniements géodiques du tubercule majeur ou de la face inférieure de l’acromion.
Conflit antéro-médial (ou conflit subcoracoïdien)
Il fait intervenir l’extrémité du processus coracoïde et le tubercule mineur, délimitant avec le ligament coraco-huméral le défilé subcoracoïdien au sein duquel chemine le tendon du muscle subscapulaire à sa partie inférieure, mais aussi la portion horizontale du tendon du chef long du muscle biceps brachial [77]. Ce conflit est observé dans les mouvements d’élévation antérieure et de rotation médiale du bras. Il est plus fréquent en cas de rupture de la coiffe des rotateurs [165], surtout si cette rupture est large [145].
Conflit postéro-supérieur (ou conflit postéro-sub-glénoïdien)
Il a été mis en évidence par Walch et al. [195]. Il correspond à un conflit entre le tubercule majeur de l’humérus et la partie postéro-supérieure du rebord glénoïdien dans la position de l’armé du bras. Il est lié à des mouvements forcés et répétés en abduction et rotation latérale observés habituellement dans les sports de lancer (service au tennis ou au volley, handball, base-ball, mais également natation, etc.).
Des lésions peuvent alors être observées au niveau de la face profonde du tendon du muscle supra-épineux et à moindre degré du tendon du muscle infra-épineux (fig. 2.3), mais également au niveau de la face profonde du tendon du chef long du muscle biceps brachial. On peut également observer des lésions labrales, osseuses et cartilagineuses intéressant principalement la région postéro-supérieure de la glène scapulaire, ou encore des lésions cartilagineuses de la partie postéro-supérieure de la tête humérale.
Ces conflits peuvent être favorisés par une instabilité antérieure en relation avec une distension progressive du ligament gléno-huméral inférieur, ou encore une instabilité postéro-supérieure. L’insuffisance de la rétroversion humérale pourrait aussi jouer un rôle en provoquant un contact précoce entre la face profonde du tendon et le rebord glénoïdien lors de l’armé du bras [198].
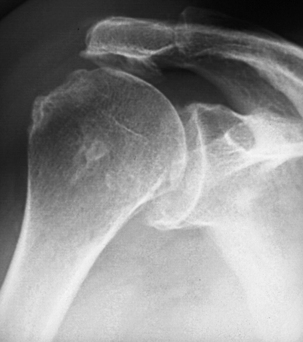
Radiographie standard : techniques et résultats [59]
Les radiographies standard doivent être systématiques devant toute douleur de l’épaule [42, 80]. Elles donnent une vue d’ensemble de la région et éliminent parfois une autre pathologie, notamment une fracture du tubercule majeur fréquemment méconnue, ou encore une pathologie tumorale. Elles recherchent des facteurs anatomiques extrinsèques favorisant l’apparition d’un conflit et d’une atteinte des tendons de la coiffe des rotateurs [49]. Elles ne montrent pas directement le contenu (bourse et coiffe), mais peuvent détecter certains signes indirects de conflit et de souffrance tendineuse, notamment la présence de calcifications.
Sur la base des conférences de consensus de 1996 et de 2004, ainsi que d’une étude préliminaire, Morvan et al. [139] conseillent en cas de suspicion de pathologie médicale de la coiffe des rotateurs la réalisation d’incidences de face classiques en rotation médiale et latérale (de préférence en décubitus), d’une incidence de face vraie en décubitus (ou incidence de Railhac et al. [151]), et d’un profil subacromial.
Les incidences de face classiques sont réalisées en double obliquité après repérage sous scopie : rotation du tronc d’environ 45° vers le côté à examiner, et rayon descendant d’environ 25° afin d’être tangent à l’interligne gléno-humérale ainsi qu’à l’espace subacromial. Elles recherchent principalement la présence de calcifications tendineuses (la rotation variable permettant de dégager les différents tendons) et de signes indirects de rupture tendineuse étendue (espace subacromial mesuré à moins de 7 mm), en rappelant qu’une épaisseur normale de cet espace ne permet pas de préjuger de la qualité de la coiffe [51, 83]. À un stade chronique, on observe les signes d’un conflit direct entre la face inférieure de l’acromion, apparaissant concave vers le bas, et l’extrémité supérieure de l’humérus pouvant apparaître globalement arrondie, ces deux structures étant alors le siège d’irrégularités, de condensation et de lacunes osseuses. Ce type de remaniement, s’il est présent uniquement au niveau du tubercule majeur, a une moindre spécificité et correspond, selon les auteurs, soit à des signes de conflit antéro-supérieur, soit à des signes de rupture tendineuse [81, 100]. À un stade plus avancé encore viennent s’ajouter des signes d’omarthrose excentrée, la rotation latérale présentant alors la meilleure sensibilité.
L’incidence de face vraie en décubitus est réalisée en décubitus dorsal strict, bras en rotation neutre et rayon vertical. Elle présente de nombreux avantages. C’est tout d’abord la seule des incidences de base permettant une étude correcte de l’articulation acromio-claviculaire. En plus d’une meilleure qualité photographique ainsi que d’une plus faible irradiation, associée à une facilité de réalisation et à une bonne reproductibilité, elle étudie plus efficacement la scapula, la clavicule, la paroi thoracique latérale et l’extrémité supérieure de l’humérus que les incidences de face classiques [139]. Elle permet également une étude plus fiable de l’espace subacromial. En effet, du fait de l’ascension physiologique de l’humérus en décubitus dorsal, l’espace acromio-huméral reflète plus précisément l’épaisseur de la coiffe des rotateurs (fig. 2.4). C’est à ce titre que l’incidence de face en décubitus remplace actuellement l’incidence de Leclercq, moins sensible et de spécificité proche. Elle pourrait probablement remplacer également l’incidence de face classique en rotation neutre [139].
L’incidence de profil subacromial (ou profil de coiffe, de Lamy ou de Neer) doit être systématique dans ce contexte de conflit ou de lésion de coiffe. Elle présente plusieurs intérêts : confirmation de la localisation d’éventuelles calcifications, étude de l’espace subacromial de profil (intérêt alors du décubitus), de la morphologie de l’acromion et de l’espace subcoracoïdien.
Dans le cas particulier du conflit postéro-supérieur, on peut observer une lacune de la portion postéro-supérieure de la tête humérale ou plus rarement un remaniement du tubercule majeur. La recherche d’un remaniement de la partie postéro-supérieure du rebord glénoïdien est facilitée par la réalisation d’incidences de profil glénoïdien de Bernageau comparatives [158, 198]
Méthodes d’imagerie permettant la visualisation directe de la coiffe : technique et résultats
Échographie [34]
L’échographie permet un abord facile et peu coûteux de la coiffe et de l’intervalle des rotateurs. Depuis son apparition dans le domaine des explorations musculo-squelettiques, elle n’a cessé de se perfectionner, avec actuellement l’accès à un matériel haut de gamme, aux sondes hautes fréquences ainsi qu’au mode harmonique, permettant la détection et l’évaluation de lésions subtiles comme le sont parfois les ruptures partielles de la coiffe des rotateurs [88].
Elle doit être réalisée systématiquement de façon bilatérale. Chaque tendon doit être étudié dans son grand et son petit axe. Grâce à une étude dynamique, elle permet la visualisation directe des conflits.
À l’état normal
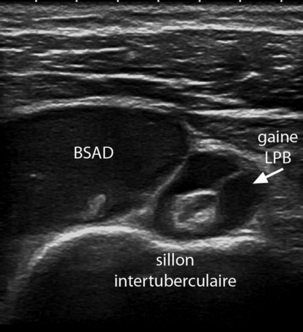
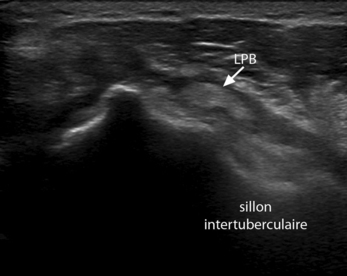
– Le tendon de la longue portion du biceps est bien visible dans sa portion verticale, hyperéchogène, ovalaire et homogène dans le plan transversal ; il est le plus souvent plaqué contre le versant médial du sillon intertuberculaire. Il est entouré à ce niveau par une gaine synoviale, expansion de l’articulation gléno-humérale, au sein de laquelle on visualise volontiers et de façon physiologique une faible quantité de liquide, insuffisante pour entourer complètement le tendon. Il ne présente pratiquement jamais une section arrondie dans les cas normaux. En coupe longitudinale, ses bords sont parallèles et il présente un aspect fibrillaire régulier. Sa section s’aplatit en regard du pôle supérieur de la tête humérale. Sa partie horizontale proximale proche de son insertion glénoïdienne est souvent difficile à visualiser et son insertion même n’est pas accessible en échographie.
– Le tendon subscapulaire est étudié en rotation latérale du bras afin de le « dérouler » au maximum. Il est formé de bandes tendineuses hyperéchogènes en nombre variable (le plus souvent trois ou quatre), entourées de fibres musculaires fortement hypo-échogènes qui suivent ces lames tendineuses pratiquement jusqu’à son insertion sur le tubercule mineur.
– Le tendon supra-épineux, pour être visible, doit être dégagé de l’auvent acromio-claviculaire par antépulsion de la tête humérale (paume de la main posée sur le haut de la fesse homolatérale) en évitant la rotation médiale (le coude doit pointer vers l’arrière). Il a une échostructure et une épaisseur très variable en fonction du degré de tension auquel on le soumet et de l’âge du patient. Un tendon étudié correctement présente une échogénicité intermédiaire avec une composante fibrillaire peu marquée dans le sens longitudinal. À sa partie antérieure, il existe une composante plus fibrillaire responsable d’un renforcement hyperéchogène spécialement bien visualisé chez les sportifs. L’épaisseur du tendon supra-épineux est d’environ 6 mm, il peut être plus épais chez certains athlètes et est souvent plus fin chez les femmes et les personnes âgées [52]. Au niveau de la fosse supra-épineuse, on peut suivre sa ramification au sein du corps musculaire dont la taille et l’échostructure seront étudiées en comparaison au muscle trapèze sus-jacent.
– Le tendon infra-épineux est étudié en rotation médiale et adduction afin de l’« enrouler » correctement autour de la tête humérale. Sa portion musculaire hypo-échogène vient entourer le tendon jusqu’à 2 cm de sa zone d’insertion. La structure tendineuse est identique à celle du supra-épineux et leurs fibres ne peuvent être dissociées (interpénétration des fibres expliquant probablement l’absence de caractère fibrillaire marqué habituellement observé pour les autres tendons). Ce tendon se ramifie ensuite au sein du corps musculaire situé dans la fosse infra-épineuse.
– Le tendon petit rond est étudié dans le même temps que le tendon infra-épineux. Il longe en effet sa face inférieure et va s’insérer sur la partie postéro-inférieure du tubercule majeur, sur une facette souvent distincte de celle de l’infra-épineux. Son corps musculaire, plus petit et de section arrondie, est parfois fusionné avec celui de l’infra-épineux, et ils présentent tous deux une aponévrose centrale marquée. Leur taille respective et leur échostructure sont étudiées en comparaison au muscle deltoïde sus-jacent.
– La bourse sub-acromio-deltoïdienne est située entre le plan profond du deltoïde et la face superficielle des tendons de la coiffe. Elle est visible sous forme d’un complexe comportant une fine lame liquidienne hypo-échogène centrale, entourée par deux feuillets très fins de graisse péribursale hyperéchogènes, le tout mesurant 2 mm d’épaisseur environ [192].
Les manœuvres dynamiques recherchent des conflits lors de la mobilisation de l’épaule. La rotation médiale et latérale du bras permet de visualiser, sur une coupe transversale antérieure, le glissement du subscapulaire sous le processus coracoïde. Sur une coupe frontale oblique, les mouvements d’abduction et de rotation permettent de visualiser le passage du supra-épineux sous le ligament coraco-acromial.
Aspect en pathologie
Ruptures des tendons de la coiffe des rotateurs
On définit comme rupture transfixiante une rupture intéressant toute l’épaisseur du tendon, faisant communiquer la cavité articulaire avec la bourse sub-acromio-deltoïdienne. Une rupture non transfixiante ou partielle n’intéresse qu’une partie de l’épaisseur du tendon. Il pourra s’agir de la portion superficielle (ou bursale) du tendon, de sa portion profonde (ou articulaire) ou encore de sa portion intermédiaire (lésion centrale ou interstitielle au niveau de l’enthèse et clivage intratendineux). Une rupture complète intéresse l’ensemble du tendon dans son petit axe (par exemple d’avant en arrière pour le tendon supra-épineux) ; elle pourra être transfixiante ou non. Elle est incomplète dans le cas contraire. Cette dernière notion peut cependant prêter à confusion avec la notion de rupture transfixiante ou non transfixiante.
Ruptures transfixiantes
Au stade aigu ou subaigu, en dehors des arrachements complets, rares en pratique courante, un tendon déchiré apparaît tuméfié, hypo-échogène et hétérogène. Le siège exact de la rupture ne peut que très rarement être précisé [33] et le diagnostic d’atteinte transfixiante se fonde essentiellement sur le signe indirect de la présence des épanchements. L’épanchement intra-articulaire est recherché en particulier au niveau de la gaine du tendon bicipital, par une coupe horizontale à hauteur du sillon intertuberculaire. Cet épanchement doit toujours être évalué par comparaison au côté opposé puisqu’il est physiologique dans 6,9 % des cas, comme l’ont montré Hollister et al. [96]. Il s’agit d’un signe de souffrance aspécifique, pouvant être d’origine osseuse, articulaire, ligamentaire ou tendineuse. L’épanchement péri-articulaire est visualisé au niveau de la bourse sub-acromio-deltoïdienne. Le liquide est recherché le long du versant latéral du tubercule majeur, sous le ligament acromio-coracoïdien mais surtout par une coupe horizontale antérieure, en avant du sillon intertuberculaire. L’épanchement prend la forme à ce niveau d’une lame anéchogène tapissant à la fois le versant antérieur du subscapulaire et du tendon de la longue portion du biceps. La survenue d’un épanchement au sein de la bourse est également aspécifique puisqu’il peut traduire une lésion du versant superficiel du supra-épineux, mais est observée également en cas de traumatisme sans lésion tendineuse évidente ou dans le conflit antéro-supérieur. Cet épanchement est rare à l’état normal puisqu’il n’est observé que chez 3,4 % des individus [39]. Le « double épanchement » est constitué de l’association des deux types d’épanchement décrits ci-dessus (fig. 2.5). Mis en évidence chez seulement l,7 % de la population normale, il traduit dans la plupart des cas la présence d’une communication entre les deux compartiments, avec une valeur prédictive positive de 95 % [96], bien que certains auteurs aient rapporté des valeurs moindres (54 %) [2]. Cette association peut également témoigner, mais très rarement chez le jeune sportif, d’une double pathologie.
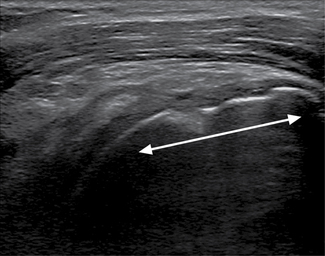
Les signes échographiques d’une rupture transfixiante peuvent être visibles directement au niveau du tendon : non-visualisation de la coiffe (fig. 2.6) en cas de rupture large ; interruption des fibres tendineuses de la face profonde à la face superficielle, avec ou sans rétraction tendineuse, remplacées par une zone hypo- ou anéchogène en cas de rupture plus modérée [104]. En l’absence de rétraction tendineuse, la rupture sera d’autant plus facilement observée qu’il existe un épanchement articulaire qui comble le manque tendineux. Dans le cas contraire, on pourra effectuer des manœuvres de compression tendineuse avec la sonde au niveau des zones suspectes afin de faciliter la différenciation entre le tendon sain et la rupture. Pour certains, la présence d’une pseudo-atrophie tendineuse, correspondant en fait au remplacement incomplet du défect tendineux par un matériel échogène de nature diverse (fibrose, synoviale épaissie, etc.), constituerait un signe intéressant de rupture transfixiante, se traduisant par une perte du contour convexe normal du tendon et l’apparition d’un méplat, voire d’une concavité supérieure (fig. 2.7) [31].
En dehors de ces signes directs, il faut rechercher des signes indirects [104], qui pour certains sont parfois rencontrés en cas de rupture non transfixiante. Il s’agit notamment du bombement vers le bas des fibres profondes du muscle deltoïde tapissées par les parois de la bourse sub-acromio-deltoïdienne et la graisse péribursale, tendant à combler le vide laissé par la rupture tendineuse. Les irrégularités corticales du tubercule majeur sont significativement associées aux ruptures des tendons de la coiffe des rotateurs et en particulier aux ruptures transfixiantes du supra-épineux ; elles constituent un signe indirect sensible et de bonne valeur prédictive négative [104]. La visualisation d’une ligne hyperéchogène à l’interface entre le cartilage et l’articulation est un signe fréquemment observé en cas de rupture transfixiante, dénommé le « signe de la double corticale », « signe du cartilage découvert » ou encore « signe de l’interface cartilagineuse ». Cependant, il s’agit d’un signe subjectif et il peut être observé en l’absence de lésion tendineuse transfixiante [69]. Finalement, l’association d’un épanchement articulaire et de la bourse sub-acromio-deltoïdienne est, comme déjà décrit ci-dessus, un signe indirect très évocateur de rupture transfixiante [96]. La présence d’un épanchement intra-articulaire isolé a été rapportée plus récemment comme un signe indirect fiable de rupture du tendon supra-épineux, avec une précision diagnostique de 80 % [104].
La rupture du tendon supra-épineux peut s’étendre aux tendons adjacents [219].
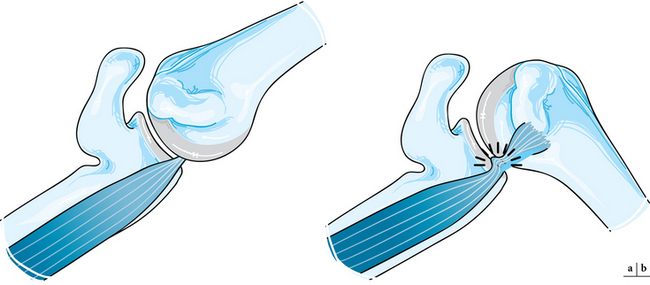
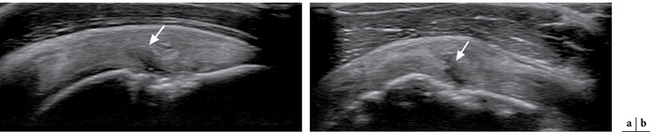
La désinsertion du subscapulaire est visible directement si elle est complète (fig. 2.8). Le tendon disparu est parfois remplacé par une fine ligne hypo-échogène. Dans un pourcentage élevé de cas, il s’y associe une luxation interne du tendon de la longue portion du biceps brachial.
Ruptures non transfixiantes (ou partielles) [193]
Elles siègent, dans leur grande majorité, sur le versant articulaire de la coiffe et atteignent préférentiellement la moitié antérieure du supra-épineux. Leur distinction avec une tendinopathie focale est parfois délicate, mais de peu de conséquence étant donné l’attitude conservative adoptée dans les deux cas.
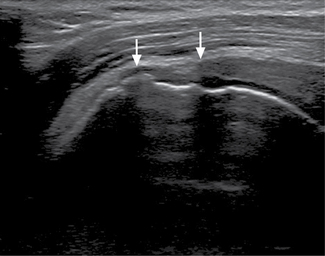
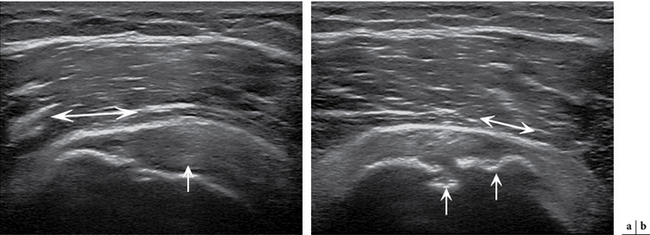
Les lésions partielles profondes sont plus fréquentes et sont visualisées sous la forme d’une interruption des fibres tendineuses de la face articulaire du tendon, remplies par du liquide articulaire (fig. 2.9). Elles apparaissent souvent comme des anomalies d’échogénicité mixte, hyper- et hypo-échogènes, volontiers associées à des irrégularités de la surface du tubercule majeur [28, 181, 193]. Le recours à la mobilisation de l’épaule peut faciliter la visualisation de la déchirure en permettant au liquide de mieux la pénétrer.
Guérini et al. [88] ont récemment proposé une méthode didactique permettant d’appréhender la sémiologique échographique des ruptures partielles des tendons infra- et supra-épineux, fondée sur la « théorie des cordes ». Chacun de ces tendons est considéré comme la réunion d’un contingent superficiel et d’un contingent profond, assimilés à deux « cordes ». On distingue ainsi les fissures transfixiantes des fissures partielles (superficielles, profondes et intratendineuses) selon le caractère intègre ou non de chacune de ces deux cordes. En cas de rupture de la face superficielle du tendon supra-épineux, la présence d’une « corde profonde » correspondant à la persistance d’une portion tendineuse profonde permettrait d’affirmer le caractère non transfixiant de la rupture et ainsi l’étanchéité de la coiffe (fig. 2.10) [88].
Dans le cas particulier des désinsertions partielles du tendon subscapulaire, le tendon du long biceps s’étale sur la partie supérieure de la berge médiale de la gouttière intertuberculaire et peut apparaître subluxé lors de la mise en rotation latérale forcée (fig. 2.11).
Amyotrophie des masses musculaires et dégénérescence graisseuse
Elles sont visibles sous la forme d’une perte de volume et d’un remaniement hyperéchogène, bien visualisés par rapport aux muscles controlatéraux et aux muscles adjacents (comparaison du supra-épineux avec le trapèze sus-jacent, et comparaison de l’infra-épineux et du petit rond avec le deltoïde sus-jacent) (fig. 2.12). L’infiltration graisseuse musculaire intéresse avec prépondérance l’infra-épineux ; elle est importante à signaler car elle va nuire au pronostic fonctionnel d’une réparation tendineuse. La mesure en pourcentage de l’infiltration graisseuse en échographie est plus difficile qu’avec d’autres techniques d’imagerie [85, 213].
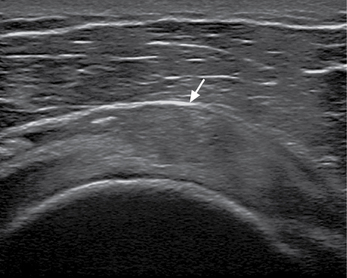
Tendinopathies (fig. 2.13)
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree