Chapitre 9 Imagerie du rachis
La recherche de performances accrues aussi bien chez le sportif de haut niveau que chez le sportif amateur occasionnel est responsable d’une augmentation des blessures. Celles-ci regroupent des lésions variées en rapport avec des traumatismes uniques, parfois sévères (compétition automobile, ski, parachutisme, etc.), ou des microtraumatismes répétés (tennis, course à pied, gymnastique, etc.).
Les traumatismes aigus du rachis sont causés, dans l’ordre, par les accidents de roulage (50 %), les chutes et les traumatismes sportifs. Ils font partie par ailleurs des traumatismes les plus dévastateurs lors les sports récréatifs [6].
Troubles statiques de l’enfant sportif
Faire du sport ou avoir une activité physique est une nécessité pour les enfants, même s’ils présentent des anomalies rachidiennes de type scoliose ou hypercyphose [41]. La contre-indication à la pratique du sport doit être exceptionnelle, éventuellement temporaire, même sur un rachis arthrodésé.
Les traumatismes sportifs apparaissent dans les cas où le potentiel énergétique est augmenté (usage du trampoline par exemple) [62].
Il faut définitivement bannir certaines croyances accusant les sports asymétriques d’être à l’origine des scolioses, comme le tennis ou le golf. Néanmoins, une scoliose vraie (déviation frontale non complètement réductible associée à une rotation fixée des vertèbres concernées) de plus de 10° devrait faire éviter les sports acrobatiques, alors que les sports asymétriques devront faire l’objet d’un suivi attentif. Les sports en extension axiale pourront être conseillés, tels le basket-ball, le trapèze ou le dos crawlé.
Maladie de scheuermann
Il semble que la découverte d’une maladie de Scheuermann (ostéochondrose vertébrale juvénile) soit plus fréquente en milieu sportif. Cette fréquence serait même d’autant plus élevée que le sujet a commencé tôt son activité sportive [14, 108, 112].
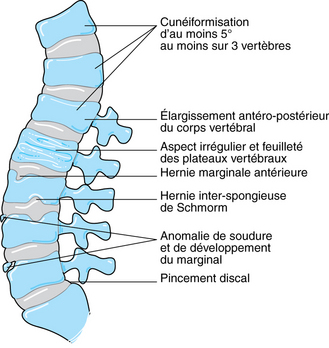
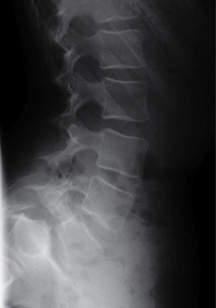
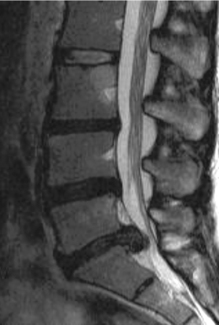
Il faut obligatoirement tenir compte des critères diagnostiques de Sorenson : la cunéisation antérieure de cinq vertèbres ou plus de trois vertèbres adjacentes, l’aspect feuilleté des plateaux, la sclérose marginale, la hernie de Schmorl, l’anomalie de soudure et de développement du listel marginal, le pincement discal, et la diminution de l’espace intervertébral, le tout survenant chez un adolescent en période de croissance (fig. 9.1).
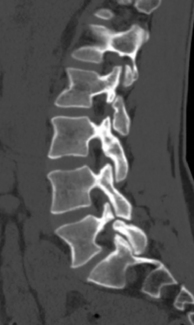
D’un point de vue radiologique, on peut distinguer quatre phases. La phase « pré-Scheuermann » correspond à l’image du listel marginal se projetant trop bas par rapport au plateau vertébral déjà ossifié. La phase de début correspond à l’aspect feuilleté des plateaux vertébraux et à l’amincissement de l’espace intervertébral, de manière pluri-étagée. La phase d’état voit apparaître les nodules de Schmorl (fig. 9.2). Enfin, la quatrième phase est celle de la cunéisation des vertèbres.
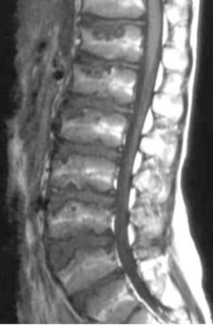
Fig. 9.2 Maladie de Scheuermann.
IRM, coupe sagittale en pondération T1. Présence de hernies intraspongieuses.
La mesure de l’angle de cyphose et de la maturation osseuse (test de Risser) permet de suivre l’évolution et de décider de la mise en place d’un éventuel traitement.
Rachis et microtraumatismes répétés
Pour rappel, 90 % de la population générale a été confrontée à un problème de lombalgie au moins une fois dans son existence. Pour 40 % de ces sujets, on constate un passage à la chronicité.
À l’IRM, les lésions les plus fréquemment rencontrées sont l’avulsion de l’apophyse antérieure vertébrale (fréquente chez les jeunes femmes sportives), la dégénérescence discale, la spondylolyse et/ou le spondylolisthésis, la contusion musculaire et l’œdème des pédicules [12].
Spondylolyse
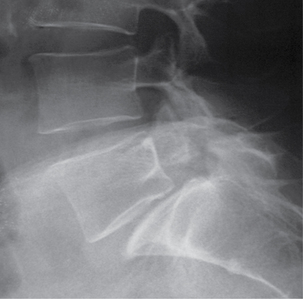
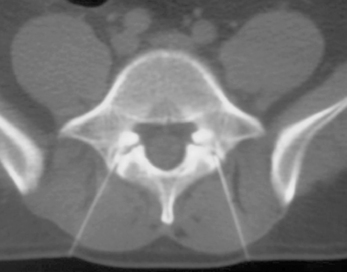
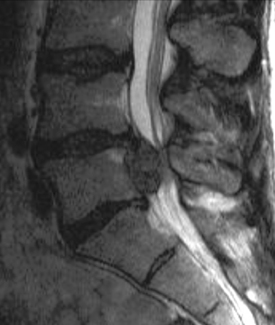
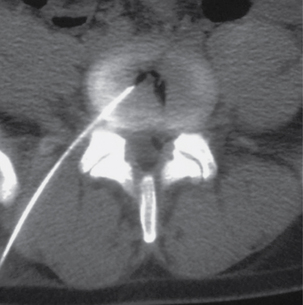
La spondylolyse se définit comme une solution de continuité acquise au niveau de l’isthme de l’arc postérieur vertébral (fig. 9.3 et 9.4). En pratique sportive, en raison de ses implications, le diagnostic de spondylolyse est parfois considéré comme un véritable drame pour les jeunes sportifs et leurs familles, surtout quand ils sont promus à une élite sportive [7, 30, 33, 39, 49, 56].
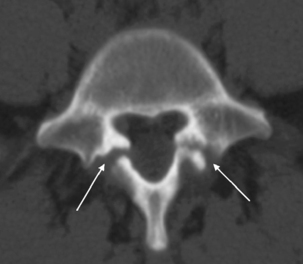
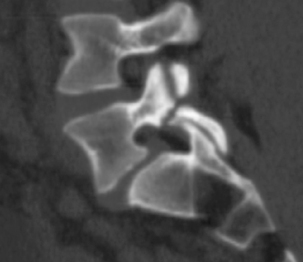
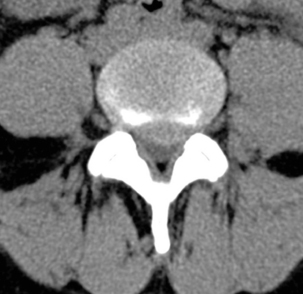
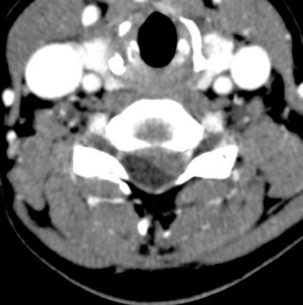
Fig. 9.3 Spondylolyse bilatérale L5.
TDM, coupe axiale. Visualisation des solutions de continuité (→).
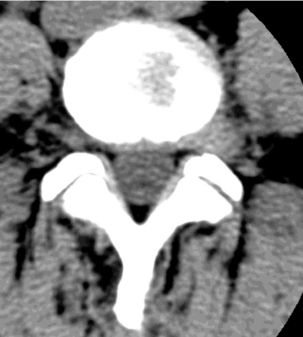
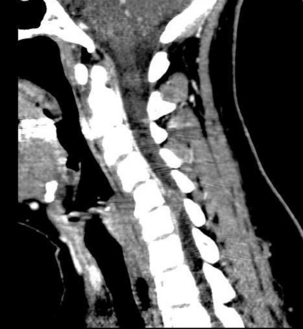
Le siège de cette lyse concerne habituellement la dernière vertèbre lombaire (95 %), plus rarement L4 (5 %) ; les autres localisations sus-jacentes sont exceptionnelles, de même que l’atteinte pluri-étagée (fig. 9.5). Des localisations cervicales ont été décrites mais sont très rares [95,98] (fig. 9.6 et 9.7). L’atteinte est bilatérale dans 85 % des cas, principalement en C6, considérée comme une vertèbre transitionnelle [5] et reste souvent asymptomatique. Une lyse isthmique unilatérale engendre une fracture de stress du pédicule controlatéral secondaire à la surcharge mécanique, surtout chez les athlètes (course, ballet, hockey, base-ball) [4, 26, 89].
Il s’agit d’une véritable « fracture de fatigue » ou de « stress » [78, 86] d’apparition progressive due à l’augmentation des contraintes mécaniques et aux microtraumatismes appliqués sur la corticale antérieure de l’isthme. Le mécanisme d’hyperextension parfois associé à la rotation explique cette fréquence anormalement élevée dans le monde sportif. Ce mécanisme est donc totalement différent de celui, beaucoup plus rare, de la fracture aiguë bipédiculaire provoquée par un traumatisme violent.
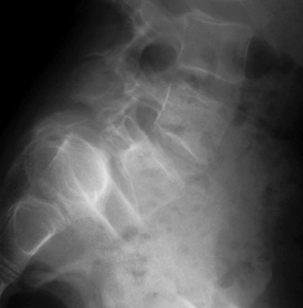
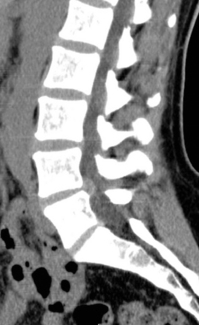
La lyse isthmique bilatérale se complique dans 25 % des cas d’un antélisthésis qui se définit comme le glissement en avant du corps vertébral (fig. 9.8). Plusieurs classifications ont été établies, tenant compte de l’avancée du corps vertébral sus-jacent par rapport au corps vertébral sous-jacent. Le plus simple, cependant, reste de chiffrer ce déplacement en pourcentage (fig. 9.9). C’est aussi cette méthode qui permettra le meilleur suivi. Une des classifications les plus utilisées est celle de Meyerding qui compte cinq grades : le grade I pour un antélisthésis de moins de 25 %, le grade II entre 25 et 50 %, le grade III entre 50 et 75 %, le grade IV de 75 à 100 %. Le grade V constitue l’évolution vers la spondyloptose (fig. 9.10 et 9.11).
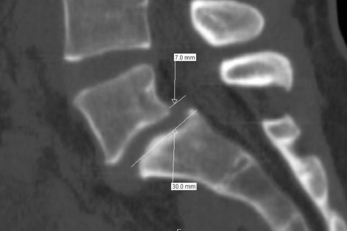
Fig. 9.9 Méthode de mesure du spondylolisthésis.
Antélisthésis (glissement) de 23 % (grade I de Meyerding). TDM, reconstruction sagittale.
Il existe également la classification de Wiltse-Newman se fondant sur le facteur causal : dysplasique, isthmique, dégénérative, traumatique et pathologique [105].
La symptomatologie clinique est variable, et il n’existe aucune corrélation anatomo-clinique. Elle est parfois de découverte fortuite lors de lombalgies en rapport avec une apophysite transverse (inflammation de l’insertion tendineuse) ou une fracture subaiguë de l’apophyse transverse (chez les footballeurs) [92]. Le plus souvent d’ailleurs, la spondylolyse et même le spondylolisthésis restent totalement silencieux cliniquement sans aucun retentissement douloureux ni fonctionnel.
La découverte est alors fortuite lors d’un bilan radiologique systématique ou après un traumatisme. Parfois, la seule traduction clinique est la lombalgie isolée de type mécanique, augmentée par l’effort et calmée par le repos. On peut également observer des radiculalgies en cas d’ascension de matériel discal dans le foramen (noyau de Gill) (voir fig. 9.4).
Notons toutefois que la scintigraphie osseuse permet parfois le diagnostic au stade de prélyse [40].
Le médecin du sport est souvent confronté au devenir du spondylolisthésis. Un spondylolisthésis ne représente certainement pas une contre-indication à la pratique sportive, en dehors bien entendu du stade III et surtout de la spondyloptose qui représente la complication extrême du glissement vertébral. En règle générale, si le disque est normal, le spondylolisthésis est considéré comme stable. Si un glissement se produit, ce sera le plus souvent avant l’âge de 20 ans. Quoi qu’il en soit, on conseillera un contrôle radiologique (face et profil) une fois par an, car les glissements peuvent être asymptomatiques. On sera particulièrement attentif chez l’enfant pour qui un contrôle tous les 6 mois peut se justifier en raison du risque accru de glissement.
D’un point de vue thérapeutique, le radiologue peut intervenir en infiltrant les spondylolyses douloureuses à l’aide de corticoïdes, sous contrôle scopique radiologique ou tomodensitométrique (fig. 9.12). Un traitement par immobilisation peut être envisagé compte tenu du potentiel de guérison des spondylolyses en phase aiguë [89].
Une autre fracture de stress pouvant toucher le rachis est la fracture du sacrum [1,8, 17, 50, 58, 77, 79, 90, 96, 97]. Cette dernière, surtout fréquente chez les joggeurs et les coureurs de fond, est unilatérale [2, 51]. L’aspect typique en « H » majuscule est bien décrit chez les patients ostéoporotiques (fig. 9.13). Cette lésion touche plus la femme que l’homme. Pour certains auteurs, lorsqu’elle survient chez une femme, il faut rechercher l’existence de troubles alimentaires et d’aménorrhée. Dans ce cas, une ostéopénie confirmée par ostéodensitométrie orientera alors vers une fracture du sacrum par insuffisance plutôt que vers une fracture dite de stress. En ce qui concerne la fracture de stress chez les sportifs, la théorie avancée consiste en une diminution de résistance du sacrum gynoïde par rapport au sacrum androïde [2]. Les facteurs de risque rencontrés sont les entraînements intensifs avec des changements rapides de fréquence, du temps d’entraînement ainsi que des surfaces d’entraînement [51].
Hernie discale et discarthrose
Les radiculalgies par conflits disco-radiculaires semblent, à l’opposé, nettement moins fréquentes chez le sportif que chez le sédentaire [18, 45, 53, 55, 74, 81, 94, 99, 102, 108, 110]. L’incidence reste nettement plus élevée pour certaines activités sportives (lutte ou gymnastique). L’évolution de la symptomatologie chez le sportif se fait aussi dans un contexte très particulier, lié à la psychologie et à l’entourage (parents, entraîneurs, etc.). Les lombalgies et les sciatalgies sont très souvent reléguées au second plan et traitées, dans le meilleur des cas, par de la kinésithérapie, voire malheureusement parfois par des thérapeutes aux armes prétendument magiques. La consultation médicale ne vient qu’en dernier recours.
Il existe une corrélation significative entre la douleur dorsale basse et une diminution de hauteur discale chez les footballeurs professionnels [82].
Il nous semble utile de rappeler la terminologie, aujourd’hui précisée, de la pathologie herniaire : bombement, protrusion, extrusion, fragment exclu (fig. 9.14 à 9.18). La TDM, voire l’IRM, confirmeront la dégénérescence discale et préciseront l’importance du conflit disco-radiculaire quel que soit l’étage : cervical (fig. 9.19 et 9.20), dorsal ou lombaire.
L’un des traitements disponibles en cas de hernie discale concerne directement le radiologue et consiste, sous contrôle tomodensitométrique, à provoquer une nécrose thermique du disque (par laser ou radiofréquence). Cela a pour effet d’inverser le gradient de pression au niveau du disque et donc de réaspirer le matériel discal hernié. Dans notre expérience, cette technique, réalisée sous contrôle triple fluoro-tomodensitométrique à l’aide d’une fibre optique laser, donne d’excellents résultats en cas de protrusion discale (fig. 9.21).
Les manifestations dégénératives osseuses sont également à rechercher.
À l’étage cervical, par exemple, les radiographies peuvent montrer des signes de discopathie (pincement discal), de discarthrose antérieure sous forme d’ostéophytes et, surtout, d’uncarthrose et d’arthrose interapophysaire postérieure. Ces lésions touchent essentiellement C5, C6 et C7.
Certains sports présentent quelques spécificités par rapport aux lésions présentées. Le football, en raison de l’hypermobilité de la tête sur le rachis, est pourvoyeur de lésions C1-C2. Le rugby [13, 110] et la lutte donnent des atteintes de l’espace C4-C5. Le handball peut entraîner une rectitude globale du rachis cervical alors qu’au volley-ball, c’est à l’étage C3-C4 qu’il faudra rechercher les lésions dégénératives. Au basket-ball, les lésions se retrouvent en C5-C6. Pour les sports de combat, ce sera l’étage C5-C6 qui sera également atteint avec des arrachements antérieurs pour le catch ou évoluant vers des tassements et des uncarthroses pour le judo. C5-C6 et C7-D1 seront les deux niveaux préférentiellement atteints dans le cas du parachutisme. La course automobile donne essentiellement des lésions au niveau de C1-C2 et touche surtout le copilote. Le ski, la plongée sous-marine, le plongeon et, de manière générale, tous les sports dits violents entraîneront préférentiellement une atteinte de C5-C6. Notons cependant que, dans la population générale, c’est également le niveau C5-C6 qui est le plus souvent atteint, mais à un âge plus avancé.
À l’étage dorsal, les microtraumatismes ont peu d’impact, sauf en cas de maladie de Scheuermann. Cela provient des particularités biomécaniques de ce segment. En effet, la colonne dorsale est le segment le moins mobile ou mobilisé du rachis puisqu’en pratique, il ne subit souvent que des mouvements de flexion-extension et, en tout cas, peu de mouvements de rotation (sportifs soumis à des mouvements inhabituels) [60].
À l’étage lombaire également, certains niveaux sont préférentiellement atteints en fonction du sport pratiqué [67–70, 76]. Le judo est un grand pourvoyeur de lésions L5-S1 (et de spondylolyse). Une atteinte de L4-L5, volontiers accompagnée d’une maladie de Scheuermann, sera retrouvée dans l’haltérophilie. De manière générale, tous les sports donneront en premier une atteinte de L4-L5 et L5-S1. Ce sont là les deux niveaux soumis aux contraintes mécaniques les plus fortes puisque situés entre l’hémicorps supérieur et l’hémicorps inférieur.
Myélopathie progressive post- traumatique
La moelle traumatisée de manière chronique peut développer une atrophie, une syringomyélie, une myélomalacie, des kystes arachnoïdiens et des adhérences, aussi bien par compression par des facteurs mécaniques, par des défauts d’alignement ou par des fragments osseux ou discaux. La symptomatologie, telles la spasticité ou la perte de sensibilité, sera fonction du siège et de l’importance des lésions. La syringomyélie est une complication qui survient chez environ 1 % des patients ayant subi un traumatisme rachidien. Cette complication peut se manifester des années après le traumatisme et donc chez des patients ayant parfois arrêté toute pratique sportive. La myélographie n’ayant plus cours et le scanner étant difficile d’interprétation dans ce domaine, on aura volontiers recours à l’IRM. Celle-ci permettra également les investigations en cas de myélomalacie.
Traumatismes du rachis cervical
Étiologies et mécanismes [10, 19–24, 31, 32, 38, 61, 65, 66, 72, 73, 83, 100, 101]
Les traumatismes cervicaux des enfants prédominent au niveau C0-C3 en raison de l’anatomie et des contraintes biomécaniques particulières [57].
– d’un point de vue ligamentaire, l’entorse altère la mobilité du rachis. Elle est bénigne lorsque le ligament vertébral postérieur est intact. Elle est grave lorsqu’il y a atteinte du ligament vertébral postérieur. On parle de luxation lorsqu’il y a perte partielle ou complète de contact entre deux surfaces articulaires ;
– d’un point de vue osseux, la fracture altère la stabilité du rachis. Le plus souvent, on assiste à des lésions mixtes associant fracture et lésion disco-ligamentaire ;
– les lésions médullaires imposent d’emblée un traitement chirurgical.
Le rachis est fragile lors des modifications brutales de flexion de plus de 30°. Les forces transmises directement aux structures rachidiennes provoquent fractures, subluxations et dislocations facettaires [28]. Les mécanismes d’action de ces traumatismes sont majoritairement indirects, dus à des mouvements forcés :
Clinique (tableau 9.1)
Tableau 9.1 Déficit neurologique observé au niveau du plexus brachial en fonction de l’atteinte radiculaire.
| Perte motrice | Niveau de la lésion la plus craniale |
|---|---|
| Flexion du coude | C5 |
| Extension du poignet | C6 |
| Extension du coude | C7 |
| Flexion de P3 du majeur | C8 |
| Abduction de l’auriculaire | D1 |
| Perte sensitive | Niveau de la lésion |
| Bras, face externe | C5 |
| Avant-bras, face externe et 1er doigt | C6 |
| 2e et 3e doigt, face palmaire | C7 |
| 4e et 5e doigt, face palmaire | C8 |
Lorsque la symptomatologie neurologique est évidente, on peut aisément distinguer une section médullaire complète (perte sensitive et motrice sous le niveau lésionnel et perte de la respiration au-dessus de C4) d’une hémisection antérieure (perte motrice), postérieure (perte sensitive) ou latéralisée (de type Brown-Séquard). Il n’existe parfois que des signes neurologiques frustes qu’il conviendra de rechercher attentivement à l’examen clinique et à l’anamnèse. Ces signes peuvent être médullaires, par exemple un épisode de paresthésie transitoire des quatre membres, ou radiculaires, de type névralgie cervico-brachiale. Ces symptômes neurologiques peuvent même avoir disparu lors de l’examen, mais il ne faut surtout pas les sous-estimer et un bilan s’impose.
Canal cervical étroit [25, 52, 71, 109]
Il faut garder à l’esprit que certaines personnes sont plus à risque de lésions neurologiques en cas de traumatisme, par exemple celles porteuses d’un canal cervical étroit. L’indice de Torg (IT) est le quotient entre le diamètre sagittal du canal cervical et le diamètre sagittal du corps vertébral. La valeur normale en radiographie conventionnelle est de 1, et le canal est étroit si l’IT est inférieur à 0,8. Dans une population témoin, ce rapport est toujours compris entre 0,9 et 1 (fig. 9.22). Dans une nouvelle classification des lésions cervicales fondée sur la mensuration en IRM, le seuil de l’IT toléré est de 0,8 à 0,6 [89]. L’IRM cervicale dépiste les sténoses et discopathies cervicales surtout en protocole dynamique, en position neutre, hyperextension et hyperflexion [89].
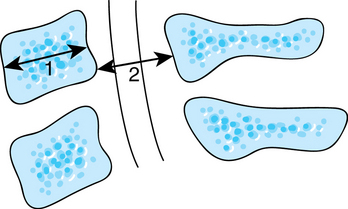
Fig. 9.22 Indice de Torg.
IT = rapport entre le diamètre sagittal du canal cervical (2) et celui du corps vertébral (1).
Un canal cervical étroit avec un indice de Torg inférieur ou égal à 0,8 prédispose l’athlète à des lésions neurologiques. Toutefois, il est inférieur à 0,8 chez 39 % des patients asymptomatiques et 49 % de l’ensemble des footballeurs professionnels examinés [42]. Il en va de même pour les patients porteurs d’un canal cervical rétréci, par exemple, par des phénomènes d’arthrose.
À long terme, le canal étroit est le premier facteur de risque de myélopathie cervicale et de dommages persistants du cordon médullaire [28]. Il se produit une ischémie médullaire et une irritation directe de la moelle par l’os par disparition de l’espace graisseux périmédullaire.
En cas de traumatisme aigu, la sténose canalaire est un facteur de risque de neurapraxie ou de déficits neurologiques plus durables [16], ceux-ci peuvent aller jusqu’à la tétraplégie surtout si cette sténose est majorée par une ostéophytose postérieure, un débord discal ou une hypertrophie des ligaments jaunes.
Notons encore que les patients porteurs d’un canal cervical étroit sont plus à risque de présenter un SCIWORA, de même que les enfants (ici pour des raisons de laxité ligamentaire physiologique) [27]. Il s’agit de lésions traumatiques du cordon médullaire provoquées par une luxation spontanément résolutive. Dès lors, au moment de l’examen radiologique osseux, aucune anomalie n’est décelée alors qu’il y a lésion neurologique. L’apparition et le développement de l’IRM remettent cependant en cause ce concept SCIWORA puisqu’elle permet de visualiser des lésions auparavant non visualisées par la radiographie standard et la tomodensitométrie. Deux types de SCIWORA sont observés à l’IRM : des anomalies extraneuronales et endoneuronales [64].
Bilan radiologique
Radiographie standard [52, 61, 63, 72]
Elle reste incontournable malgré la difficulté d’obtenir les différentes incidences en cas d’urgence en raison des attitudes antalgiques. Cette mise au point doit rechercher les différents déplacements intervertébraux (antélisthésis, rétrolisthésis, translation latérale, olisthésis rotatoire). Il n’existe en effet aucune mauvaise incidence en matière de traumatologie, la bonne étant celle qui montre la lésion… Cependant, on considère habituellement que le bilan standard doit comporter, chez le sujet conscient, au moins cinq incidences : profil strict, face, face bouche ouverte (masses latérales de C1 et apophyse odontoïde, difficile à réaliser avec la minerve), obliques antérieures droite et gauche. Il est impératif de débarrasser le patient de tout ce qui pourrait engendrer des difficultés d’interprétation comme les bijoux, les vêtements, les appareils dentaires, etc. Une attention particulière sera portée aux cheveux, tresses, etc., qui devront être attachés au-dessus de la tête pour ne pas parasiter les images.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree