Imagerie du polytraumatisé
L. Beydon, C. Ridereau Zins and G. Bouhours
Introduction
L’imagerie du polytraumatisé constitue un des pivots de sa prise en charge hospitalière initiale. En effet, la littérature a montré que 12 % des patients décédés de polytraumatisme l’ont été de causes évitables [1]. Parmi ces dernières, on retrouvait les indications chirurgicales non posées (48 %) et les lésions passées inaperçues (8 %).
L’imagerie dans ce domaine a été profondément modifiée par l’apparition des scanners multidétecteurs (multidectector row-CT [MDCT]). Ils permettent une acquisition volumique rapide, l’exploration de différents segments anatomiques, en coupes fines, et une optimisation des temps d’exploration vasculaire. La mobilisation du patient est minimale. La totalité de l’examen est traitée sur une console permettant la reconstruction dans tous les plans et tous les fenêtrages. Une lecture par les différents intervenants (radiologues, réanimateurs, chirurgiens) est alors aisée.
En pratique quotidienne, deux situations se dessinent rapidement (figure 1) :
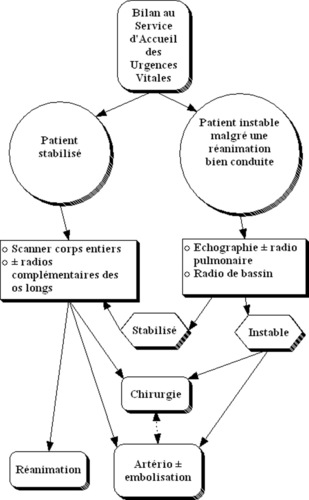 |
| Figure 1 Schéma d’utilisation de l’imagerie médicale dans la prise en charge initiale du polytraumatisé. |
– celle d’un patient stable ou suffisamment stabilisé sur le plan hémodynamique par une réanimation pré- et intrahospitalière qui bénéficiera d’emblée d’une exploration tomodensitométrique (TDM) « corps entier » ;
– celle d’un patient demeurant instable qui bénéficiera d’une imagerie simple et rapide en salle d’accueil des urgences vitales (SAUV) (radiographies thorax ± bassin, et échographie) qui guidera la stratégie de réalisation rapide d’un geste d’hémostase (chirurgie ou embolisation).
Nous envisagerons successivement la description d’un protocole type d’exploration d’un polytraumatisé en imagerie et présentant des exemples de lésions typiques, mais également d’autres de diagnostic plus difficile. Enfin, les performances de ces examens et des notions de stratégie seront discutées.
Protocole d’imagerie
Il est essentiel que l’imagerie du polytraumatisé soit parfaitement codifiée selon un protocole standardisé, afin d’éviter de réaliser des bilans partiels ou techniquement inadéquats, ce qui expose au risque de manquer un diagnostic ou d’être dans l’obligation de refaire l’examen.
Exploration TDM
La TDM s’impose systématiquement en cas de polytraumatisme grave. La recherche des lésions est guidée par la clinique mais comprend des éléments standardisés :
– une exploration systématique du crâne incluant la totalité du massif facial, puis du rachis cervical, suivis du thorax et de la cavité abdominale ;
– une injection de produit de contraste nécessaire à la recherche de lésions vasculaires (aorte et ses branches, veine cave inférieure, etc.) et à l’étude des parenchymes des organes pleins.
L’examen débute par l’exploration du crâne en contraste spontané (sans injection), pour rechercher des lésions hémorragiques, spontanément visibles sous formes d’hyperdensités :
– un hématome extradural : il constitue une urgence vitale. Il est secondaire à une plaie artérielle en regard d’un trait de fracture qui sera systématiquement recherché par des fenêtres osseuses et sur des coupes coronales ou sagittales (figure 2). Sa mise en évidence nécessite le plus souvent une intervention neurochirurgicale rapide, le reste du bilan étant différé ;
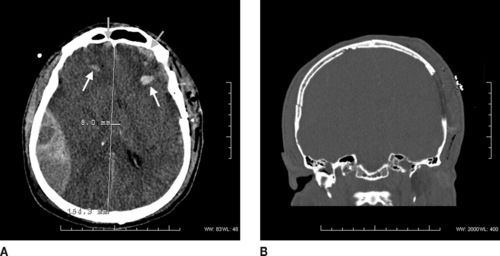 |
| Figure 2 A : Hématome extradural (HED) pariétal droit : lésion juxta-osseuse, lentille biconvexe spontanément hyperdense, en regard d’un trait de fracture. L’HED a ici une densité hétérogène : zone hypodense, dite « signe du tourbillon », correspondant à un saignement récent et rapide. Noter l’effet de masse avec engagement sous la faux du cerveau (déplacement des structures médianes). Contusions parenchymateuses frontales bilatérales (flèches). B : HED : le trait de fracture, ici temporal droit, associé à un volet controlatéral, doit être recherché en fenêtrage adapté et dans tous les plans de l’espace (ici, coupe coronale). |
– un hématome sous-dural aigu (figure 3) : il est secondaire à un saignement veineux d’origine méningée ; son traitement est moins urgent que celui de l’hématome extradural et dépend de l’effet de masse qu’il exerce sur les structures cérébrales sous-jacentes ;
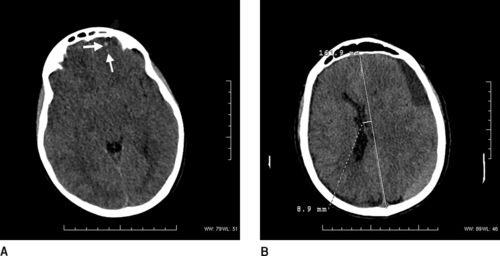 |
| Figure 3 A : Hématome sous-dural aigu frontopariétal gauche : lésion juxta-osseuse, étendue, falciforme, spontanément hyperdense, sans fracture osseuse associée en regard. B : Hématome sous-dural de densité hétérogène avec niveau, traduisant un saignement en deux temps. Noter l’effet de masse sur les structures cérébrales sous-jacentes avec engagement sous-falcoriel. |
– des contusions cérébrales : pétéchies (figure 4) ou hématomes : elles correspondent à des lésions de contrition ou de cisaillement neuronal et sont généralement bien visibles sous forme de lésions nodulaires hyperdenses, de taille variable ;
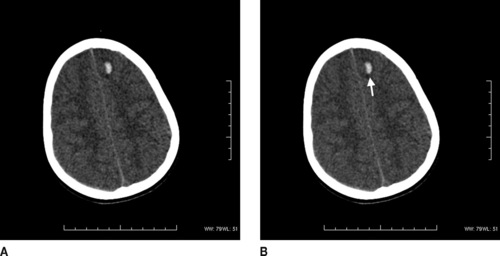 |
| Figure 4 A : Pétéchies parenchymateuses frontales gauches. B : Contusions parenchymateuses frontales gauches (flèche). |
– une hémorragie méningée (figure 5) : elle est associée aux contusions ou à un hématome profond et siège le plus souvent dans les sillons de la convexité. Elle pourra se compliquer secondairement d’un vasospasme ;
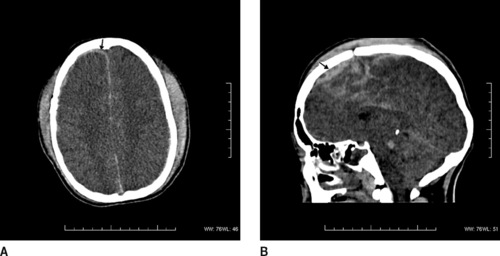 |
| Figure 5 A : Hémorragie méningée traumatique : hyperdensité spontanée péri-encéphalique droite (flèche), comblant les sillons. B : Hémorragie méningée traumatique (flèche) : reconstruction sagittale. |
– un œdème cérébral (figure 6) : conséquence des lésions d’attrition cérébrale, il survient dans un délai variable par rapport au traumatisme ; son apparition précoce est un élément de gravité (hypertension intracrânienne, ischémie, engagement).
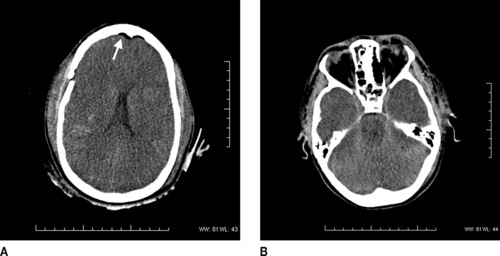 |
| Figure 6 A : Œdème cérébral diffus : effacement des sillons de la convexité, disparition de la différenciation substance blanche/substance grise. Pneumencéphalie (flèche) et fracture temporale. B : Œdème cérébral : effacement de la citerne circumpédonculaire. |
Les fractures doivent être recherchées en fenêtre osseuse et dans tous les plans de l’espace, au niveau de la voûte et de la base du crâne. Elles peuvent être linéaires, diastatiques ou avec embarrure (figure 7) ; et à l’origine d’une pneumencéphalie (figure 6).
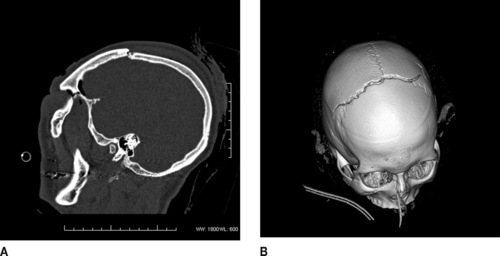 |
| Figure 7 A : Fracture pariétale, vue sagittale. B : Reconstruction 3D visualisant une fracture pariétale bilatérale. |
L’évacuation chirurgicale des hématomes, la dérivation externe de liquide cérébrospinal (quand elle est techniquement réalisable et ne fait pas courir le risque d’aggraver l’engagement), voire la résection de zones contuses ou la craniectomie décompressive sont autant de recours neurochirurgicaux qui seront envisagés sur la clinique et les données TDM.
L’exploration du rachis cervical est ensuite pratiquée, du trou occipital jusqu’à la charnière cervicothoracique. Elle est réalisée en coupes fines et en acquisition avec un filtre osseux adapté. Elle permet une étude en reconstructions sagittale et coronale (figures 8 et 9).
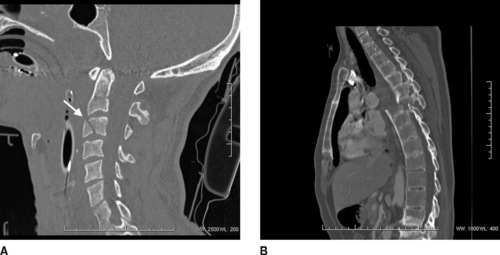 |
| Figure 8 A : Reconstruction sagittale du rachis cervical : fracture corporéale de C3 (flèche). B : Fracture transversale touchant le corps vertébral et l’arc postérieur de T5, déplacée avec section médullaire. |
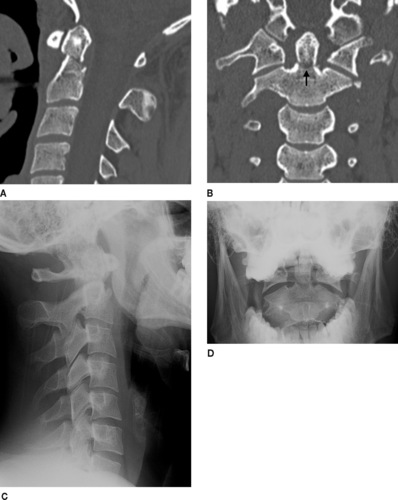 |
| Figure 9 A : Fracture instable de l’odontoïde : transversale, trait oblique vers le bas et l’arrière aisément reconnue en TDM. B : Idem, vue sagittale. C : Fracture plus difficile à reconnaître sur le cliché de profil. D : La fracture est visible sur le cliché standard « bouche ouverte ». |
L’exploration du thorax et de la cavité abdominale comprend :
– un passage, sans injection de produit de contraste, explorant dans un premier temps la cavité abdominale, à la recherche d’hyperdensités spontanées correspondant à du sang frais : il peut s’agir d’un hémopéritoine ou de lésions de contusion mésentérique (figures 10 et 11). Ces dernières sont parfois difficiles à visualiser au sein de la graisse mésentérique et doivent être recherchées avec attention car elles peuvent être le seul indice d’une plaie digestive. Ces lésions sont faiblement hyperdenses et souvent « effacées » lors de l’injection de produit de contraste ;
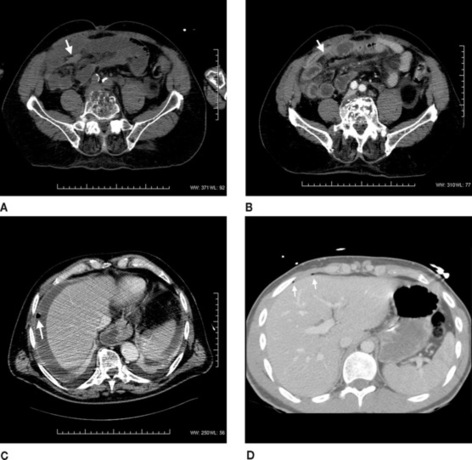 |
| Figure 10 Hyperdensité spontanée localisée de la racine du mésentère (A), « estompée » sur la série injectée (B). Cette image peut être le seul signe d’une atteinte mésentérico-intestinale. Cet exemple souligne l’importance d’une exploration première sans injection de l’abdomen. C : Hémopéritoine avec en son sein une bulle (flèche), signant la perforation digestive. D : Perforation digestive. Parfois seules quelques bulles d’air extradigestives (flèches) signent la rupture intestinale. |
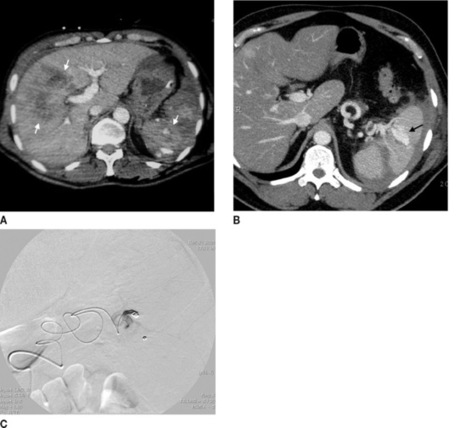 |
| Figure 11 A : Contusion hépatique et splénique (flèches). B : Saignement splénique actif (flaques hyperdenses). C : Artériographie ; même lésion qu’à la figure 11b, après embolisation. |
– une exploration avec injection intraveineuse de produit de contraste : elle débute à la base du cou thorax, visualisant le thorax puis la cavité abdominale jusqu’au périnée. Le temps vasculaire utilisé est habituellement un temps artérioveineux au niveau du thorax afin de bien visualiser l’ensemble des axes vasculaires médiastinaux (Figure 12, Figure 13 and Figure 14). Le temps est portal au niveau de la cavité abdominale afin de pouvoir étudier les parenchymes hépatiques, spléniques et rénaux. Les temps tardifs permettent de voir des lésions traumatiques des voies urinaires (figures 15 et 16).
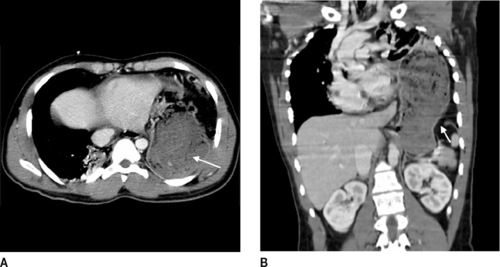 |
| Figure 12 Rupture diaphragmatique. Ascension de tout l’estomac dans l’hémithorax gauche (A). Noter la bonne visualisation de la rupture de la coupole diaphragmatique gauche sur la reconstruction coronale (flèche) (B). |
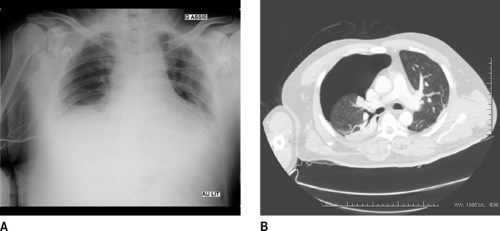 |
| Figure 13 Radiographie de thorax, de face, couché : sans grande particularité (A). Idem en TDM : pneumothorax droit complet (B). |
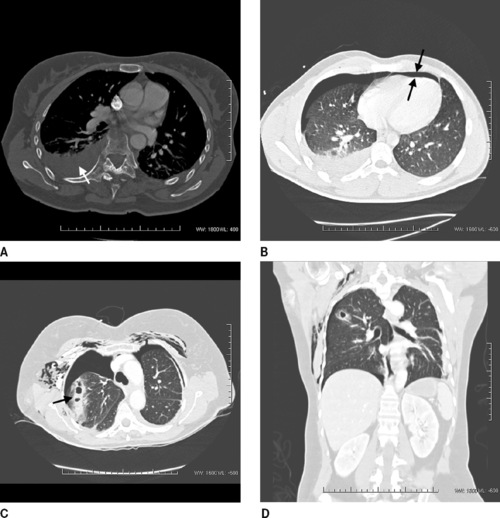 |
| Figure 14 A : Hémothorax (flèche), sur fractures costales (non vues sur cette coupe) et fracture du rachis. B : Pneumopéricarde (flèche), à différencier du pneumothorax droit. C et D : Pneumothorax bilatéral, emphysème sous-cutané et pneumatocèle traumatique (flèche) (C). Vue sagittale (D). |
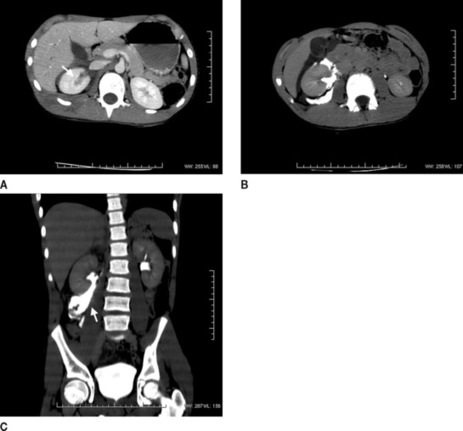 |
| Figure 15 Petit épanchement liquidien de la loge rénale droite avec un aspect de contusion parenchymateuse (A) identifié au temps tubulaire correspondant à une rupture du pyélon objectivée par l’effusion de l’urine opacifiée au temps sécrétoire (urinaire) dans la loge rénale (B). Noter l’étendue de l’urinome sur la reconstruction coronale (C). |
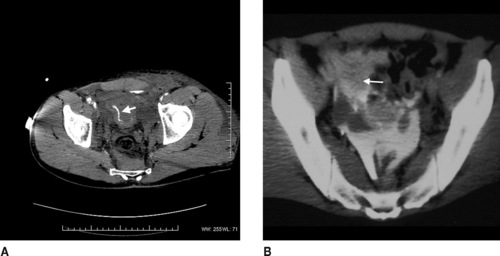 |
| Figure 16 A : Extravasation nette et précoce du produit de contraste au niveau pelvien : plaie d’une branche de l’artère iliaque gauche (artère pudendale) en rapport avec une fracture du bassin. B : Rupture vésicale intrapéritonéale : diffusion entre les anses grêles de l’urine opacifiée au temps sécrétoire ; à ne pas confondre avec un hémopéritoine (cliché du Pr Y. Menu, hôpital du Kremlin- Bicêtre). |
L’analyse des images en fenêtrage adapté (pulmonaire, parenchymateux et osseux) et en reconstruction dans tous les plans de l’espace (éventuellement en 3D) est un temps capital de la lecture de l’examen ; elle est réalisée à la console du scanner et nécessite un temps non négligeable.
Une lecture rapide des images à l’acquisition permettra d’identifier une lésion don’t dépend le pronostic vital : rupture de l’isthme aortique (figure 17), hémorragie active par rupture splénique, une plaie vasculaire abdominale, rétropéritonéale (figure 18) ou pelvienne. L’examen sera toujours suivi d’une analyse complète des images, avec les traitements et reconstructions adaptés, afin de fournir un bilan lésionnel complet.
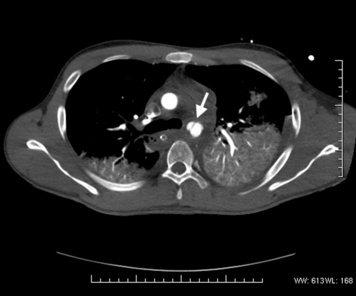 |
| Figure 17 Hémomédiastin et rupture de l’isthme aortique (flèche) : dédoublement du chenal aortique. Noter la contusion pulmonaire bilatérale. |
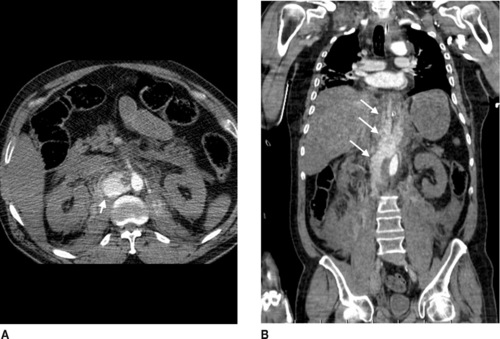 |
| Figure 18 A : Rupture de la veine cave inférieure (flèche). B : Même lésion qu’à la figure 18A en une vue coronale (flèches). Extravasation du produit de contraste en sous-péritonéal. |
Exploration échographique
Échographie abdominale
L’échographie abdominale est capitale lorsque le patient reste instable malgré une réanimation bien conduite. Son usage se répand auprès des urgentistes et réanimateurs au SAUV (79 % des trauma centers américains en 1999) [2]. Examen de débrouillage, FAST (focused assessment with sonography for trauma), il passe en revue les six sites où des collections hémorragiques peuvent être identifiées : les culs-de-sac pleuraux (voie basithoracique), le médiastin (voie sous-costale) (figure 19), la loge interhépatorénale de Morrison (figure 20), splénique et le cul-de-sac de Douglas. En cas d’épanchement intrapéritonéal, les parenchymes splénique et hépatique sont explorés à la recherche d’une lésion évidente, qui est toutefois le plus souvent sous-évaluée.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








