Angiocholites
P. Lutun, L. Ramos-Taboada, S. Pynn, B. Duclos and F. Veillon
Introduction
Les angiocholites sont des infections biliaires liées dans la majorité des cas à un obstacle entravant l’écoulement de la bile [1]. Celles observées après réalisation d’une anastomose biliodigestive sont secondaires à un reflux de liquide intestinal dans le cholédoque. L’association d’une infection à une hyperpression dans les voies biliaires (VB) est déterminante dans le déclenchement de la maladie [2]. Chez les malades sans antécédents hépatobiliaires, 90 % des obstructions sont dus à des calculs ; les autres causes sont rappelées dans le tableau 1. Les tumeurs sont plus souvent révélées par un ictère que par une angiocholite.
– Calculs biliaires (85–90 %) |
– Sténoses biliaires bénignes • Chirurgie biliaire • Pancréatite chronique • Cholangite sclérosante primitive • Transplantation hépatique • Cholangite des sidéens |
– Sténoses biliaires malignes • Pancréas • Voies biliaires • Ampoule de Vater • Duodénum |
– Intervention non chirurgicale sur les voies biliaires • Cholangio-pancréaticographie rétrograde endoscopique • Cholangiographie transhépatique • Prothèses biliaires |
– Infections parasitaires (ascaris, douves, etc.) |
La majorité des angiocholites observées en milieu chirurgical spécialisé surviennent après une intervention sur un obstacle néoplasique. La flore en cause, souvent polymicrobienne, provient de l’intestin et est composée de bacilles Gram négatif (Escherichia coli, Klebsiella, Proteus, etc.), d’entérocoques et d’anaérobies (Bacteroides fragilis). Les infections qui évoluent à bas bruit, surtout lorsqu’elles sont dues à E. coli, créent des conditions favorables à la formation de calculs. Ceux-ci vont aggraver la stase biliaire, créant un cercle vicieux dont la cause initiale doit être identifiée. Ainsi, une histoire de calculs récidivants chez un patient cholécystectomisé ou bien la découverte de calculs intrahépatiques doivent faire chercher une autre cause d’obstruction.
Les angiocholites sont des infections du sujet âgé (70–80 ans) et se manifestent par un état septique souvent sévère. L’ictère ainsi que la douleur peuvent manquer, mais les tests hépatiques sont anormaux (hyperbilirubinémie, élévation des phosphatases alcalines et des transaminases). La présentation classique décrite par Charcot (douleurs de l’hypochondre droit, fièvre, ictère) est tardive. Des abcès hépatiques peuvent compliquer les formes graves ou traitées avec retard.
Le rôle de l’imagerie est essentiel dans l’évaluation de patients suspects d’angiocholite. L’objectif est triple : détecter ou confirmer une obstruction biliaire en visualisant une dilatation des VB intra- et/ou extrahépatiques, localiser et déterminer la nature de l’obstacle qui, dans la grande majorité des cas, est un calcul [3–5].
Échographie abdominale
L’échographie abdominale est systématique chez tout patient suspect de pathologie biliaire [6]. Peu coûteuse et réalisable en urgence au lit du malade, elle permet de détecter facilement une dilatation des VB intra- et/ou extrahépatiques ainsi que de localiser le niveau de l’obstruction dans 80 % des cas [7–9] (figure 1). Le diamètre de la VB principale varie entre 6 et 8mm chez l’adulte non cholécystectomisé ; il augmente avec l’âge, mais n’excède jamais 10mm chez un sujet sain. L’exploration peut être difficile à réaliser en cas de douleurs et en présence d’un iléus. L’interposition de gaz digestifs peut en effet masquer la partie inférieure du canal hépatique commun, mais sa partie supérieure et les VB intrahépatiques restent en général facilement analysables. L’importance de la dilatation n’est pas corrélée au degré de l’obstruction mais à sa durée, ce qui explique qu’une obstruction aiguë (par exemple une migration calculeuse) ou intermittente n’entraîne pas de dilatation des VB. L’inflammation des parois des VB engendrée par l’angiocholite est souvent visible sous forme d’un épaississement échogène avec irrégularités des bords internes des conduits biliaires.
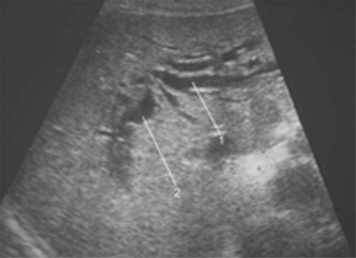 |
| Figure 1 Échographie. Dilatation des voies biliaires intrahépatiques. 1. Voie biliaire gauche. 2. Voie biliaire droite. |
La détection de calculs de la VB principale est plus ou moins facile et dépend de l’expertise de l’opérateur. Les calculs se traduisent par une image hyperéchogène mobile ou fixe associée à un cône d’ombre postérieur dans 75 % des cas (Figure 2, Figure 3, Figure 4 and Figure 5). La sensibilité de cet examen varie de 20 à 75 % selon les séries publiées [7, 8] ; il est admis que seuls deux tiers des calculs sont mis en évidence. Certaines conditions rendent le diagnostic difficile ou impossible : la présence d’interpositions gazeuses gastriques ou duodénales, l’absence de dilatation de la VB principale, la petite taille des calculs, l’absence de cône d’ombre, le siège rétropancréatique ou distal du calcul. La spécificité est en revanche très bonne (90 %) [7, 8] et les faux positifs facilement éliminés par un opérateur entraîné ; ils correspondent soit à de l’air dans un diverticule duodénal parapapillaire, soit à des calcifications pancréatiques ou vasculaires. La découverte de calculs dans la vésicule biliaire est un argument diagnostique important dans un contexte de dilatation des VB [10] ; on en trouve dans 85 % des cas de lithiase de la VB principale (figure 6). La mise en évidence de calculs des VB intrahépatiques est difficile si la bile est épaisse ou en présence d’une aérobilie qui peut les masquer ou bien, au contraire, donner un faux positif.
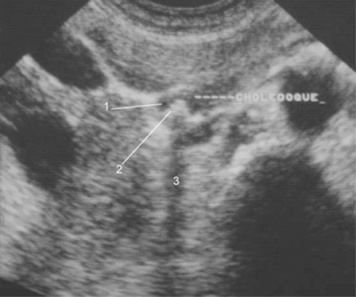 |
| Figure 2 Échographie. Calcul du cholédoque. 1. Cholédoque. 2. Calcul. 3. Cône d’ombre. |
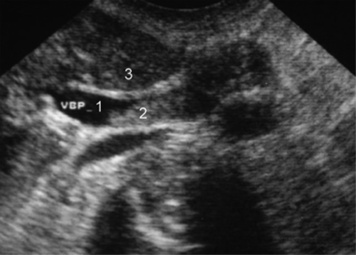 |
| Figure 3 Échographie. Calculs de la voie biliaire extrahépatique. 1. Voie biliaire principale. 2. Calculs. 3. Foie. VBP : voie biliaire principale. |
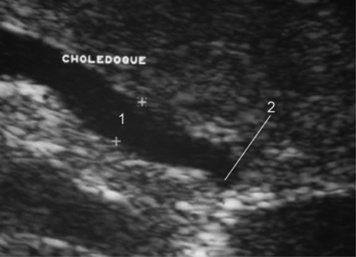 |
| Figure 4 Échographie. Calcul du bas cholédoque. 1. Cholédoque. 2. Épaississement du contenu du bas cholédoque. |
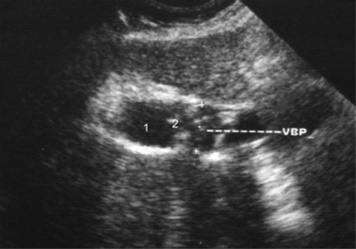 |
| Figure 5 Échographie. Calculs du cholédoque. 1. Dilatation du cholédoque à plus d’1 cm. 2. Multiples calculs. VBP : voie biliaire principale. |
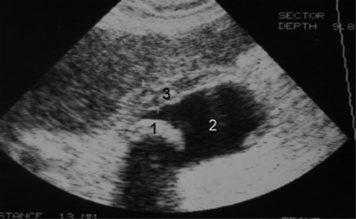 |
| Figure 6 Échographie. Cholécystite aiguë lithiasique. 1. Calcul. 2. Vésicule. 3. Épaississement pariétal. |
Les sténoses des VB sont également détectables par échographie [8]. Elles sont jugées bénignes lorsqu’elles sont harmonieuses, et malignes quand elles ont un aspect irrégulier, excentré et complètement obstructif. Dans ce cas, la visualisation de végétations intraluminales ou d’une tumeur est possible.
La tomodensitométrie
La tomodensitométrie (TDM) permet de visualiser une dilatation des VB et de rechercher l’étiologie d’un obstacle biliaire. L’inflammation des VB secondaire à l’angiocholite est parfois visible en TDM multiphasique avec injection de produit de contraste iodé (PCI) ; elle se traduit par un épaississement et une prise de contraste des parois des VB intra- ou extrahépatiques. Au temps artériel, on observe souvent des anomalies de la perfusion hépatique (plages hypervascularisées périphériques ou périhilaires) [11]. La performance de la TDM pour évaluer d’autres organes (duodénum, foie, pancréas) et rechercher des complications (abcès hépatiques, pyléphlébite) est meilleure que celle de l’échographie.
La visualisation de calculs par TDM est plus aisée que par échographie, en particulier lorsque ceux-ci siègent dans le bas cholédoque (figure 7). Selon les séries publiées, la sensibilité de cet examen varie entre 65 et 80 % avec une spécificité proche de 100 % [12–14]. Vingt pour-cent des calculs sont isodenses à la bile et donc non décelables par TDM. Les autres apparaissent sous forme d’hyperdensités facilement repérables lorsqu’elles sont de type calcique. En fait, ces hyperdensités sont le plus souvent peu importantes et parfois visibles uniquement sur les séries sans injection de PCI. Le rehaussement des tissus environnants après injection peut en effet noyer l’image du calcul. Les plus gros sont souvent cernés par une ou plusieurs couches plus denses. La visualisation de calculs enclavés dans l’ampoule de Vater peut être améliorée en remplissant le duodénum par ingestion d’eau. Les produits de contraste positif vont au contraire les masquer et doivent donc être proscrits. Les performances de la TDM ont été améliorées par l’utilisation de scanners hélicoïdaux et de coupes fines pour s’affranchir des effets de volume partiel. Les coupes de 1 à 3mm d’épaisseur réalisées avec des scanners multidétecteurs permettent de déceler de petits calculs même faiblement hyperdenses. Les reconstructions multiplanaires sont un appoint également très utile. L’exploration par TDM peut aussi mettre en évidence d’autres causes d’obstruction biliaire (tumeurs, pancréatite, ampullome, etc.), ou bien corriger le diagnostic en visualisant une pathologie non biliaire simulant une angiocholite (ulcère perforé bouché, abcès hépatiques, etc.).
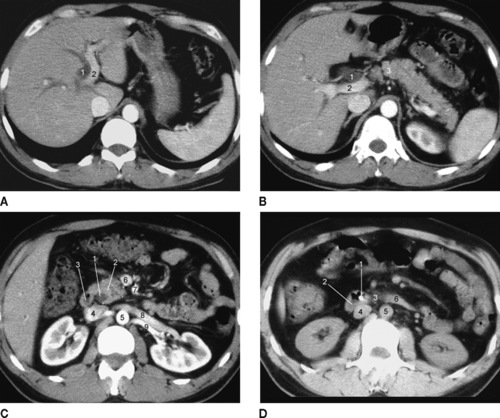 |
| Figure 7 A : Tomodensitométrie. Dilatation de la voie biliaire intrahépatique en amont d’un calcul du bas cholédoque. 1. Voie biliaire intrahépatique. 2. Veine porte (branche gauche). B : Tomodensitométrie (coupe sous-jacente) ; même patient. 1. Voie biliaire principale dilatée. 2. Veine porte. 3. Pancréas. C : Tomodensitométrie ; même patient. 1. Dilatation du cholédoque intrapancréatique. 2. Pancréas. 3. Duodénum. 4. Veine cave inférieure. 5. Aorte. 6. Veine mésentérique supérieure. 7. Artère mésentérique supérieure. 8. Veine rénale gauche. 9. Artère rénale gauche. D : Tomodensitométrie ; même patient. Calcul du bas cholédoque. 1. Calcul à l’extrémité inférieure du cholédoque. 2. Duodénum. 3. Tête pancréatique. 4. Veine cave inférieure. 5. Aorte. 6. Duodénum.
Stay updated, free articles. Join our Telegram channel
Full access? Get Clinical Tree
 Get Clinical Tree app for offline access
Get Clinical Tree app for offline access

|





