Pyélonéphrite aiguë
A. Legras
La pyélonéphrite aiguë est définie comme une infection du haut appareil urinaire. Les formes observées dans les services de réanimation sont le plus souvent des formes compliquées à l’origine d’un sepsis sévère ou d’un choc septique. La sévérité peut être liée au terrain, au retard diagnostique ou thérapeutique, mais aussi à un germe uropathogène multirésistant. Il s’agit surtout de diagnostiquer en urgence une obstruction des voies excrétrices ou une autre forme nécessitant un geste complémentaire à l’antibiothérapie qui conditionne le succès du traitement et le pronostic.
Parmi les infections communautaires nécessitant une hospitalisation en réanimation, le sepsis urinaire représente, selon les études, de 5 % [1] à 12 % des étiologies [2]. Il peut s’agir d’une infection nosocomiale. La porte d’entrée urinaire en est le deuxième site, représentant de 8 à 35 % des infections nosocomiales [3].
La pyélonéphrite non compliquée est le plus souvent liée à une infection à Escherichia coli (80 % des infections communautaires). Dans les tableaux graves, E. coli prédomine, mais de multiples autres microorganismes peuvent être en cause : bacilles à Gram négatif, tels Proteus sp., Enterobacter sp., Klebsiella sp. ou Pseudomonas aeruginosa, ainsi que cocci à Gram positif (Staphylococcus aureus, Enterococcus sp.) et champignons. L’antibiothérapie doit tenir compte de l’anamnèse, en particulier chez les patients aux antécédents urologiques, ayant un terrain à risque (diabétique) ou ayant reçu de multiples antibiothérapies. Certaines caractéristiques des microorganismes peuvent être à l’origine de complications particulières modifiant l’imagerie (E. coli gazogène, fungus balls de certaines infections fungiques).
La pyélonéphrite aiguë compliquée est le plus souvent associée à une pyurie et une bactériurie, voire une bactériémie, mais il peut exister un obstacle au drainage des voies excrétrices (lithiase), ou le site de l’infection peut ne pas communiquer avec les voies excrétrices (kyste). L’imagerie permet alors d’orienter le diagnostic ainsi que le traitement.
La nécessité d’une documentation par imagerie au cours de la pyélonéphrite aiguë compliquée aboutissant à une hospitalisation en réanimation dépend du diagnostic suspecté et de l’évolution du patient. L’abdomen sans préparation et l’échographie abdominorénale, qui sont facilement réalisables au lit du patient, peuvent suffire, mais l’examen tomodensitométrique (TDM) rénal reste la référence, étant l’examen le plus sensible et performant pour préciser le diagnostic et orienter le traitement [4, 5]. Il est indispensable si l’échographie ne permet pas de préciser les lésions ou si le tableau septique évolue défavorablement malgré un traitement bien conduit. L’imagerie par résonance magnétique (IRM) peut parfois être un complément intéressant [6]. Néanmoins, il s’agit d’un examen qui est difficilement réalisable chez un patient de réanimation, souvent ventilé et ayant une hémodynamique instable.
Devant un tableau clinique suspect de pyélonéphrite, l’imagerie peut à l’inverse orienter vers un diagnostic différentiel, infarctus rénal, syndrome tumoral voire anévrisme abdominal ou autre complication extrarénale pouvant se révéler par un état de choc avec douleurs lombaires [5].
L’imagerie permet d’évaluer l’extension et la diffusion du processus infectieux, d’orienter la thérapeutique et de guider les gestes interventionnels percutanés ou chirurgicaux (ponction exploratrice, drainage chirurgical ou percutané) [7, 8]. Elle oriente le bilan diagnostique, précise l’extension des lésions, permet d’adapter la stratégie thérapeutique, en particulier chez les patients de réanimation où les tableaux sont souvent compliqués ou atypiques. L’imagerie rénale a également sa place à l’arrêt du traitement si l’évolution est défavorable ou se complique (foyer infectieux non contrôlé, cause favorisante). La réalisation des examens est alors simplifiée par la sortie de réanimation ou une meilleure stabilité du patient.
Abdomen sans préparation
L’abdomen sans préparation (ASP) reste justifié devant une suspicion de colique néphrétique fébrile. Il permet de visualiser le siège et la taille des lithiases à tonalité calcique. Il peut s’agir d’une lithiase simple ou d’une lithiase coralliforme survenant le plus souvent chez un patient aux antécédents urologiques. Il permet de plus de visualiser les contours des reins, dépistant parfois une anomalie de taille ou de siège (rein unique, rein en fer à cheval). Il permet dans certaines formes compliquées de mettre en évidence la présence de gaz en regard du parenchyme rénal ou des voies excrétrices en cas de pyélonéphrite emphysémateuse (figure 1). L’ASP permet de visualiser la position correcte ou non des sondes de dérivation urinaire chez un patient aux antécédents urologiques (dérivation urinaire par sonde JJ sur lithiase ou tumeur des voies excrétrices). Son indication est également justifiée lorsque le diagnostic n’est pas établi, permettant d’orienter vers un diagnostic différentiel (perforation d’organe creux avec pneumopéritoine, occlusion mécanique avec niveaux hydroaériques intraluminaux, syndrome tumoral avec déformation des contours rénaux ou anévrisme de l’aorte abdominale).
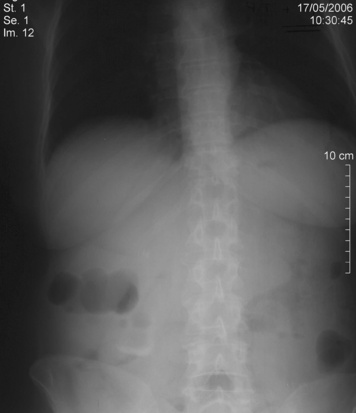 |
| Figure 1 Abdomen sans préparation (ASP). Pyélonéphrite emphysémateuse. Clarté gazeuse se projetant sur l’aire rénale gauche dessinant le néphrogramme et les cavités pyélocalicielles. |
Les limites de l’ASP sont sa réalisation difficile au lit du patient, la qualité étant souvent médiocre et ne permettant pas de visualiser correctement les structures anatomiques. Si les clichés n’ont pu être réalisés debout à l’admission avant aggravation du patient et transfert en réanimation, l’ASP de face peut être complété par un ASP de profil couché (décubitus dorsal ou décubitus latéral gauche).
Échographie rénale
L’échographie rénale est l’examen de choix, simple à réaliser et non invasif, devant un sepsis à point de départ urinaire chez un patient de réanimation. Elle permet principalement, à l’admission du patient, de diagnostiquer rapidement les complications nécessitant un geste complémentaire, en particulier la dérivation d’une obstruction des voies excrétrices. L’échographie précise la taille des reins et leur morphologie, l’état du parenchyme, la transmission des échos et l’existence éventuelle d’une dilatation des cavités pyélocalicielles. C’est souvent une précision utile chez un patient présentant une insuffisance rénale associée au sepsis pour laquelle l’ancienneté n’est pas connue. L’échographie peut rétablir le diagnostic devant un tableau trompeur. Son intérêt est aussi de pouvoir être répétée lorsque l’évolution n’est pas favorable, permettant de rétablir le diagnostic (obstruction d’origine lithiasique non visualisée à l’admission, apparition secondaire d’une dilatation des cavités pyélocalicielles). Son principal avantage est sa réalisation simple et rapide au lit du patient, sans nécessité d’injection de produit de contraste iodé.
La performance est dépendante de l’opérateur et de la qualité de l’échographe. Ces deux points doivent rester présents à l’esprit lors de la lecture de la conclusion de l’examen. Certains échographes portables ne peuvent répondre qu’à quelques questions simples, mais surtout, leur utilisation large par des opérateurs aux formations variées nécessite de bien connaître les limites des conclusions apportées, tant sur l’acquisition des images que sur leur interprétation. En cas d’incohérence avec le tableau clinique ou en cas d’aggravation inexpliquée, il peut être nécessaire de recontrôler l’examen ou de compléter l’imagerie.
Outre la qualité de l’échographe et de l’opérateur, une des limites est l’échogénicité du patient qui intervient dans la réalisation de l’examen et son interprétation (patients obèses, barrage aérique d’origine digestive). L’échographie ne doit pas faire retarder l’indication de l’examen TDM si celui-ci se révèle nécessaire.
L’échographie est le plus souvent normale en cas de pyélonéphrite aiguë simple, étant peu sensible pour le diagnostic des anomalies parenchymateuses non compliquées [7, 8]. Les progrès de l’imagerie avec l’utilisation de sondes à haute fréquence, l’imagerie harmonique, le doppler couleur ou énergie et les produits de contraste ultrasonores ont permis d’améliorer les performances diagnostiques [9, 10]. Précocement, elle permet de détecter un épaississement de la paroi pyélique signant la pyélite si les conditions d’examen sont optimales, avec une technologie performante.
L’aspect peut être évocateur avec un contour échogène des cavités, un sédiment et un épaississement de la paroi des voies excrétrices. Le parenchyme rénal peut avoir un aspect hypoéchogène en rapport avec l’œdème interstitiel ou, à l’inverse, hyperéchogène s’il existe une zone hémorragique (figure 2A,B).
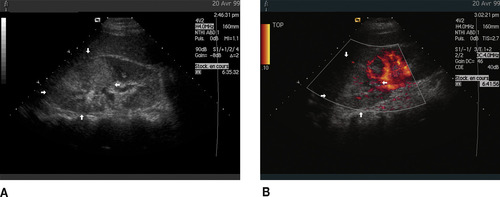 |
| Figure 2 Échographie rénale. Pyélonéphrite non compliquée du postpartum. A : Zone hyperéchogène du pôle supérieur du rein gauche. B : Doppler énergie. Pôle supérieur du rein hypovascularisé. |
La pyélonéphrite aiguë peut évoluer vers une pyélonéphrite focale avec contenu hypoéchogène ou hétérogène et discret effet de masse [11, 12]. Les foyers de pyélonéphrite apparaissent comme des zones corticales dévascularisées. Il peut s’agir d’une simple augmentation diffuse de la taille du rein. Le doppler énergie sensibilise l’examen en mettant en évidence des foyers hypoperfusés de forme triangulaire à base périphérique (figure 3). L’échographie avec injection de produit de contraste permet également de sensibiliser l’examen [9]. Cet aspect n’est pas spécifique et peut aussi être observé en cas d’infarctus rénal. L’examen de choix reste néanmoins l’examen TDM avec contraste [4].
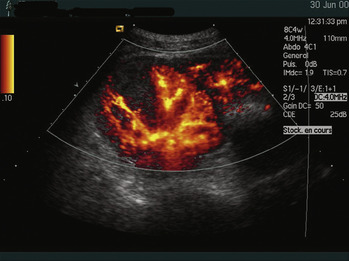 |
| Figure 3 Échographie rénale. Pyélonéphrite non compliquée. Doppler énergie : visualisation d’une zone hypoéchogène non vascularisée triangulaire à base périphérique. |
La principale indication de l’échographie rénale dans les sepsis urinaires, en particulier dans les formes compliquées, est la recherche d’une dilatation des cavités pyélocalicielles en amont d’un obstacle lithiasique (figure 4). Il s’agit en effet d’une urgence thérapeutique nécessitant la mise en place d’une sonde de dérivation, sonde urétérale ou de néphrostomie, permettant d’éviter l’évolution vers un tableau plus sévère ou le non-contrôle du sepsis. L’aspect le plus fréquemment retrouvé est celui d’une dilatation unilatérale des cavités pyélocalicielles avec un aspect normal du parenchyme. L’obstacle, selon son siège, peut être visualisé en aval d’un uretère dilaté trop bien visible. L’aspect est parfois en faveur d’une hydronéphrose chronique avec destruction du parenchyme rénal. Le tableau peut être celui d’une pyonéphrose (figure 5), correspondant à une hydronéphrose infectée. Il existe une dilatation majeure des cavités pyélocalicielles et leur contenu peut être échogène. Il s’agit le plus souvent d’un obstacle lithiasique ancien méconnu ou négligé aboutissant à un rein non fonctionnel.
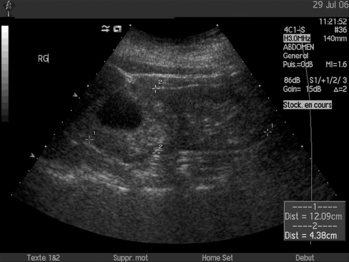 |
| Figure 4 Échographie rénale. Pyélonéphrite sur obstacle. Dilatation du calice supérieur du rein gauche et zone hyperéchogène supérieure. |
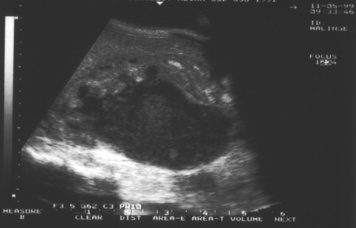 |
| Figure 5 Échographie rénale. Pyonéphrose gauche. Dilatation majeure des cavités pyélocalicielles au contenu échogène. Disparition des structures parenchymateuses adjacentes.
Stay updated, free articles. Join our Telegram channel
Full access? Get Clinical Tree
 Get Clinical Tree app for offline access
Get Clinical Tree app for offline access

|





