Chapitre 8 Pathologie articulaire
Rhumatismes Inflammatoires
Polyarthrite rhumatoïde
La polyarthrite rhumatoïde est une maladie inflammatoire du tissu conjonctif, polyarticulaire, destructrice, déformante, ankylosante, d’évolution chronique et progressive.
Cette polysynovite chronique évoluant par poussées successives est extensive et symétrique.
La polyarthrite rhumatoïde est d’étiologie inconnue.
Anatomie pathologique
Lésions articulaires
– Elles sont dominées par l’existence d’une synovite inflammatoire chronique d’abord réversible, puis entraînant des destructions irréversibles.
– La synovite se traduit au début par une hyperplasie des villosités synoviales, puis par la prolifération d’un tissu de granulation conjonctivovasculaire infiltré d’éléments lymphoplasmocytaires ou pannus.
– Le pannus se développe à partir de la zone d’insertion de la synoviale, sur la jonction chondro-osseuse.
– Il progresse vers le centre de l’articulation en détruisant le cartilage articulaire et en envahissant l’os.
Clinique
Manifestations articulaires
– Début progressif et insidieux, le plus souvent sous la forme d’une oligoarthrite ou d’une polyarthrite aiguë ou subaiguë.
– Entrecoupée de rémissions, l’évolution s’effectue par poussées extensives caractérisées par l’aggravation des lésions existantes et l’atteinte de nouvelles articulations.
– Onze critères diagnostiques ont été définis :
• modifications histologiques de la synoviale : hypertrophie villeuse importante, prolifération des cellules synoviales superficielles, infiltration synoviale, dépôts de fibrine à la surface synoviale, foyers de nécrose ;
– Le diagnostic de polyarthrite rhumatoïde est défini par la réunion de 5 critères et une atteinte articulaire depuis plus de 6 semaines.
– Le diagnostic est probable si 3 critères sont présents et avec une atteinte d’au moins 6 semaines.
Imagerie
Radiographies standards
Caractères généraux
– Quelle que soit la localisation, les signes radiologiques sont calqués sur les lésions anatomiques et se présentent sous quatre formes principales :
– Destruction du cartilage : l’espace articulaire apparaît initialement élargi du fait de la distension par l’épanchement ; la destruction secondaire du cartilage conduit au pincement articulaire.
– Lésions érosives : elles apparaissent après quelques mois d’évolution et se traduisent au début par la perte du liséré cortical. Les érosions sous-chondrales se retrouvent dans les zones d’insertion synoviale. Une hypertransparence épiphysaire en bande est constante, retrouvée à l’extrémité distale du radius et de l’ulna, aux os du carpe et à l’extrémité proximale des métacarpiens et des phalanges.
– Les géodes sous-chondrales sont fréquentes ; elles communiquent avec l’articulation et peuvent être de grande taille simulant une tumeur en particulier au genou et à la hanche, absence de sclérose marginale.
– L’ankylose est limitée au carpe et au tarse avec la présence de blocs calcifiés à contours érodés.
Aspects selon le siège
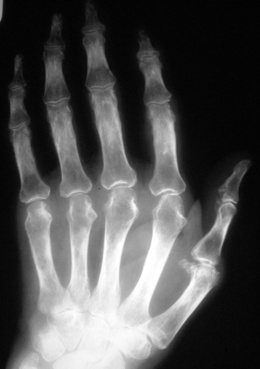
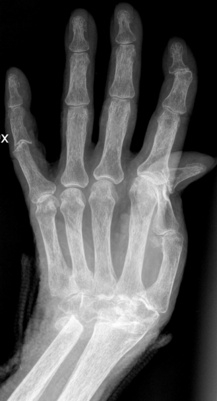
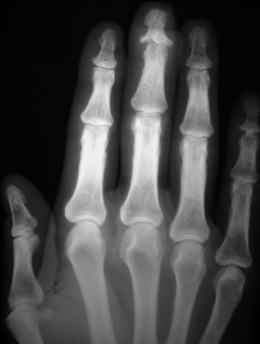
Mains (fig. 8-1)
– atteinte des articulations métacarpophalangiennes (versant radial de la tête des 2e et 3e métacarpiens, partie proximale de la première phalange sur son bord radial) et articulations interphalangiennes proximales ou IPP : érosions, géodes sous-chondrales, encoches sous-périostées diaphysaires ou métaphysodiaphysaires ;
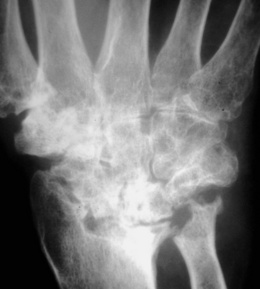
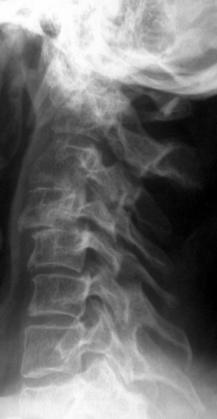
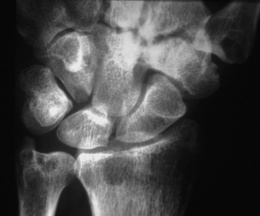
Poignet
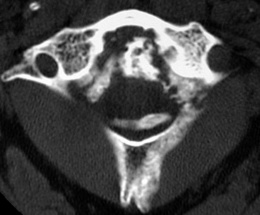
– Au début : érosions de la styloïde radiale, ulnaire, de l’articulation radio-ulnaire, du scaphoïde, du pyramidal et du pisiforme (fig. 8-3)
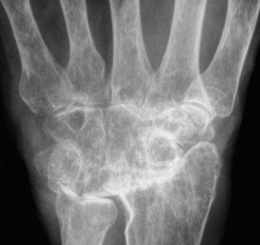
– Évolution des lésions vers la carpite fusionnante (fig. 8-4) ; apparition de déformations et de désaxations : saillie de la tête ulnaire, luxation scapholunaire, instabilité carpienne en dorsiflexion ou en flexion palmaire, luxation radio-ulnaire (intérêt des clichés dynamiques : inclinaisons radiales et ulnaires, profil en flexion dorsale et palmaire).
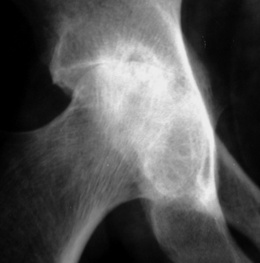
Épaule et coude
L’atteinte survient souvent en cours d’évolution.
– Au niveau de l’épaule :
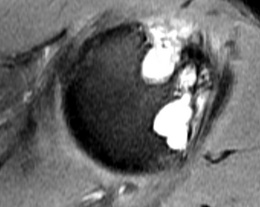
• ostéoporose, pincement global de l’interligne, bursite sous-acromiale, lésions lytiques dans les zones d’insertion capsulaire et au bord supérieur de la tête (fig. 8-5).
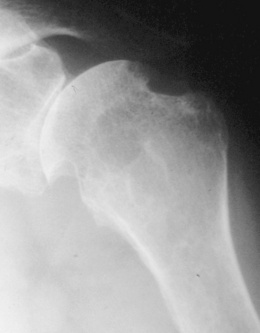
Hanche
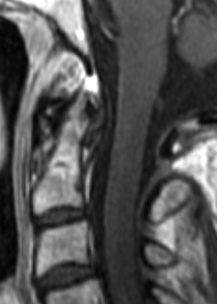
– Le pincement de l’interligne articulaire est le signe le plus précoce ; le plus souvent supéro-interne ou global, il s’accompagne d’une altération de la plaque sous-chondrale : érosions osseuses et kystes à la jonction tête – col (fig. 8-6).
Genou
– Un kyste synovial poplité qui peut être volumineux (kyste de Baker) peut simuler une masse tumorale du creux poplité (diagnostic par échographie, arthrographie ou IRM).
– Les trois compartiments articulaires peuvent être atteints : l’altération du cartilage se manifeste par un pincement articulaire et s’accompagne d’érosions, de géodes sous-chondrales et de kystes osseux.
Pied
– Érosions métatarsophalangiennes fréquentes en particulier sur le versant médial de la tête du 5e métatarsien et sur le bord interne du 1er au 4e métatarsien ; ces lésions apparaissent souvent avant celles du poignet et des métacarpophalangiennes. Altération des sésamoïdes de l’hallux.
– Déformation de l’avant pied et des orteils : déviation en « coup de vent » fibulaire, déformation des orteils en griffe.
– Les érosions du tarse sont d’apparition plus tardive (arthrite au niveau de l’articulation sous-talienne et de l’articulation transverse du tarse) avec une évolution vers un bloc tarsien.
– Éperon calcanéen au niveau de l’angle postéro-inférieur ou postérosupérieur de la grosse tubérosité.
– Altération tendineuse : ténosynovite, rupture du tendon du jambier postérieur ou du fléchisseur de l’hallux, tendinopathie d’Achille.
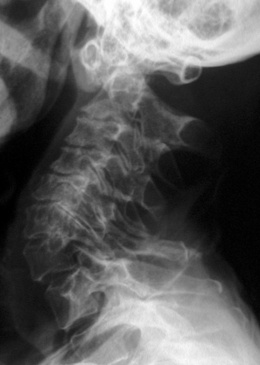
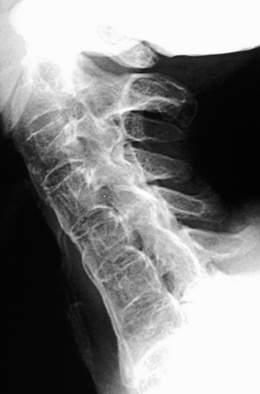
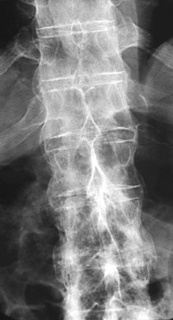
Rachis
– Le rachis cervical est beaucoup plus souvent atteint (55 à 90 %) que le rachis thoracique ou lombal avec une atteinte préférentielle pour le rachis cervical supérieur.
– Environ 5 % des patients présentent une compression médullaire en rapport avec une subluxation antéropostérieure C1-C2.
– Luxation atloïdoaxoïdienne : diastasis atloïdoaxoïdien sur les clichés dynamiques de profil en flexion et en extension (fig. 8-7) traduisant une hyperlaxité ou la rupture du ligament transverse.
– Une composante rotatoire entre Cl et C2 est possible, liée aux érosions affectant l’odontoïde et les articulations atloïdoaxoïdiennes latérales. Pseudo-impression basilaire : luxation ascendante de l’odontoïde due à l’altération des masses latérales d’atlas (tassement).
– Érosions ou collapsus d’une masse latérale de Cl pouvant entraîner un torticolis ou une névralgie faciale homolatérale.
– Pseudo-spondylodiscite à différents niveaux associés à une ostéoporose et à une hyperlaxité ligamentaire postérieure. Les manifestations inflammatoires siègent volontiers en C3-C4 ou en C4-C5. On observe souvent le glissement antérieur de la vertèbre sus-jacente.
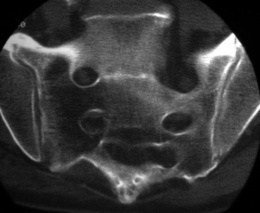
Scanner
Formes cliniques
Formes symptomatiques
– Formes poly-hydarthrodiales avec d’importants épanchements intra-articulaires, sans lésions radiologiques.
Évolution
L’évolution des lésions anatomiques se traduit par une évolution des aspects radiologiques :
– au stade de synovite pure :
• épanchement articulaire fréquent avec opacité intra-articulaire et rarement élargissement de l’interligne,
Diagnostic différentiel
Devant une atteinte polyarticulaire
– Arthrose dont les poussées évolutives peuvent simuler une polyarthrite ; l’atteinte articulaire est spécifique : pincement plus ou moins asymétrique de l’espace articulaire avec condensation sous-chondrale et ostéophytose marginale ; nodosités de Bouchard et d’Heberden.
– Rhumatisme psoriasique : atteinte asymétrique prédominant au niveau des articulations inter phalangiennes distales avec pincement articulaire, érosions, géodes, désaxation et subluxation.
Spondylarthropathies séronégatives
Groupe d’affections inflammatoires qui présentent des aspects communs :
Rhumatisme psoriasique
– Spondylarthropathie séronégative correspondant aux atteintes articulaires de nature inflammatoire liées au psoriasis.
– Apparition des atteintes articulaires généralement après la dermatose, parfois simultanément et rarement avant (20 % des cas).
– Lésions polyarticulaires asymétriques affectant les extrémités supérieures et inférieures avec une prédilection pour les articulations interphalangiennes proximales des mains, les articulations métatarsophalangiennes et interphalangiennes des pieds.
Anatomopathologie
– Au niveau des articulations synoviales, les anomalies sont semblables à celles de la polyarthrite rhumatoïde : inflammation synoviale avec pannus.
Clinique
Manifestations articulaires
– Après une phase prodromique myo-arthralgique purement algique, surviennent plusieurs tableaux cliniques :
Signes radiologiques
Radiographies standards
Caractères généraux
– Les manifestations radiologiques sont celles de toutes les arthrites inflammatoires associant des lésions de destruction et de construction.
– Les signes radiologiques de la polyarthrite rhumatoïde ou de la spondylarthrite ankylosante sont fréquents et leur association est possible.
– La présence de certains signes caractérise le rhumatisme psoriasique :
• tuméfaction des parties molles traduisant l’existence d’un œdème des parties molles et un épanchement intra-articulaire ;
• atteinte de la synoviale et du cartilage ; l’espace articulaire peut être élargi ou pincé ; i1 est pincé au niveau des grosses articulations : hanche, genou, épaule alors qu’il est élargi sous l’effet de la destruction sous-chondrale au niveau des petites articulations des doigts et des pieds ;
• érosion osseuse prédominant au début au pourtour de l’articulation puis gagnant le centre de l’articulation ;
• lésions d’enthésopathie au niveau du calcanéus, du grand trochanter, des ischions, de la patella, etc. ;
Articulations sacro-iliaques
– Bilatérale, symétrique ou plus volontiers asymétrique, isolée ou associée à une spondylite, une ostéite pubienne ou à des enthésopathies (crêtes iliaques, trochanter, tubérosité ischiatique).
Spondylarthrite ankylosante
– Rhumatisme inflammatoire chronique localisé au squelette axial essentiellement au rachis, aux articulations sacro-iliaques et aux grosses articulations proximales, à tendance ankylosante et survenant chez l’adulte jeune.
Clinique
Signes de début
– Douleurs révélatrices dans 70 % des cas : douleurs fessières supéro-internes, unilatérales, bilatérales ou à bascule.
Phase d’extension
– Extension progressive s’effectuant par poussées douloureuses de quelques semaines ou quelques mois, entrecoupées de phases de rémission.
– Installation d’une ankylose ascendante débutant par les articulations sacro-iliaques et le rachis lombal puis gagnant le reste du rachis.
– Les douleurs, souvent étendues, de type inflammatoire et d’intensité variable, s’accompagnent d’un enraidissement et de déformations.
Imagerie
Radiographies standards
Caractères généraux
– Enthésopathies fréquentes : tubérosité ischiatique, crête iliaque, grand trochanter, tubérosité humérale, clavicule (rebord inférieur), patella (face antérieure), calcanéus (bord postérieur de la grosse tubérosité).
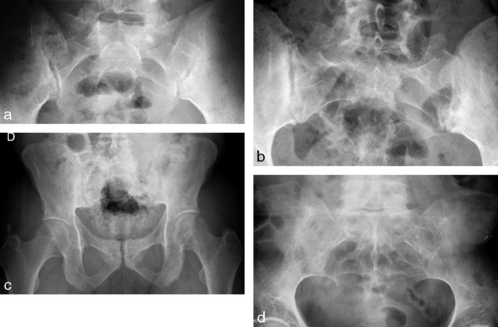
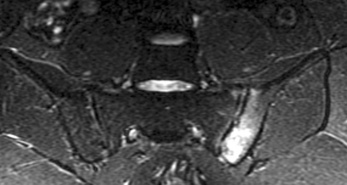
Atteinte sacro-iliaque
Elle est constante, bilatérale mais pas nécessairement symétrique.
Elle évolue en plusieurs stades :
– stade 1 (fig. 8-15a) :
• érosions et sclérose sous-chondrale responsables d’un aspect flou des berges articulaires et du pseudo-élargissement de l’interligne articulaire,
• les érosions affectent le versant iliaque de l’articulation réalisant l’aspect en « timbre-poste »,
– stade 3 (fig. 8-15c) :
• constitution progressive d’une ankylose aboutissant à une disparition complète de l’espace articulaire (fig. 8-15d),
• la condensation périarticulaire peut diminuer complètement avec retour à un aspect d’os normal ou incomplètement avec la persistance de plages de condensation le plus souvent au tiers supérieur de l’articulation,
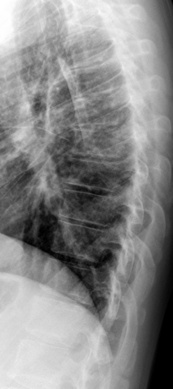
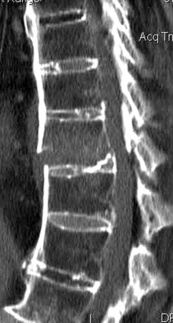
Rachis
– Atteinte du rachis antérieur et postérieur sous la forme de lésions productives qui l’emportent sur les lésions destructrices.
– Les lésions productrices intéressent initialement l’arc antérieur, plus tardivement l’arc postérieur et se traduisent par des ossifications intersomatiques et ligamentaires postérieures :
• elles se présentent sous la forme de spicules descendant plus ou moins verticalement d’un corps à l’autre (syndesmophyte) ;
• à un stade avancé, les syndesmophytes doublent la plupart des disques intervertébraux réalisant l’aspect de « colonne bambou » (fig. 8-16) ;
• quand le rachis est ankylosé, les douleurs diminuent mais l’ostéoporose s’accentue et l’expose aux fractures : fracture d’origine traumatique ou de stress ;
• fractures le plus souvent à la jonction cervicothoracique et à la charnière thoracolombale avec un taux élevé de morbidité ;
• le plus souvent, la fracture intéresse les trois colonnes vertébrales et peut passer inaperçue au stade aigu et n’être diagnostiquée qu’au stade de pseudarthrose ;
• moins fréquemment, la fracture est transdiscale ou intéresse le corps vertébral dans la région sous-jacente au plateau vertébral ;
• les ossifications ligamentaires postérieures plus tardives intéressent tous les ligaments : ligament interépineux, ligament interapophysaire (fig. 8-17) ;
– Les lésions destructrices intéressent les corps vertébraux et les arcs postérieurs ; au niveau des corps vertébraux, elles précèdent l’apparition des ossifications :
• mise au carré (squarring) de la face antérieure des corps vertébraux : ostéite de Romanus : érosions angulaires associées à une apposition périostée antérieure (fig. 8-18) ;
• subluxation antéropostérieure C1-C2 par atteinte du ligament transverse, érosions de l’odontoïde ; subluxations au niveau du rachis cervical moyen ou inférieur ;
• arthrite interapophysaire postérieure particulièrement bien visible sur les coupes scanographiques : érosions, sclérose, ankylose ;
Autres localisations articulaires
– D’autres localisations peuvent être le siège de lésions érosives et condensantes associées à une ostéoporose et évoluant vers l’ankylose.
– Ces manifestations se rencontrent au niveau de la symphyse pubienne, des articulations manubriosternales et des articulations périphériques des membres inférieurs et supérieurs.
– L’épaule est par ordre de fréquence la deuxième articulation touchée, caractérisée par un pincement global de l’espace articulaire, une érosion souvent importante au niveau de la grosse tubérosité ; l’ankylose glénohumérale est rare alors qu’elle est fréquente au niveau de l’articulation acromioclaviculaire.
Formes cliniques
– Formes suivant le terrain :
• spondylarthrite à début infantile : entre 5 et 15 ans. L’atteinte articulaire périphérique domine surtout aux membres inférieurs associée à une atteinte pelvirachidienne. Le diagnostic est difficile.
Diagnostic positif
Clinique
– Il est établi sur la présence de 12 critères cliniques, radiologiques, biologiques et thérapeutiques.
Diagnostic différentiel
Pathologie sacro-iliaque
– dans les spondylarthropathies séronégatives (psoriasis, syndrome de Reiter), on peut trouver une sacro-iliite bilatérale et symétrique parfois asymétrique et rarement unilatérale ;
– les sacro-iliites infectieuses (germes banals, mélitococcique, tuberculeuse) sont, en règle, unilatérales ; les signes scanographiques, comme les signes radiologiques, sont retardés par rapport à la clinique. Les parties molles périarticulaires sont épaissies avec parfois la présence de calcifications ;
– l’arthrose sacro-iliaque se traduit par un pincement de l’interligne articulaire asymétrique, localisé, associé à une sclérose des berges articulaires qui sont bien définies ;
– l’ostéose iliaque condensante : bilatérale, asymptomatique, symétrique, affectant le versant iliaque à sa partie supérieure ; elle ne s’accompagne ni d’érosions, ni d’anomalies de l’interligne articulaire, ni de modification du versant sacral ;
Pathologie infectieuse
Spondylodiscites
– Les spondylodiscites correspondent à la localisation d’un agent infectieux au tissu vertébral et au disque intervertébral par trois mécanismes : la voie hématogène, l’atteinte par contiguïté, l’inoculation directe et postopératoire.
– Une spondylodiscite associe à des degrés divers :
• des lésions vertébrales sus et sous-jacentes à ces disques réunissant des lésions de destruction et de reconstruction osseuse ;
– Le rachis lombal est le plus souvent affecté suivi par le rachis thoracique puis le rachis cervical et le sacrum à fréquence égale.
– Le contexte peut être évocateur : infection urinaire, respiratoire ou cutanée, cathétérisme vasculaire, discographie, chirurgie digestive ou vertébrale, etc.
– Les germes sont variés : le bacille tuberculeux, les germes banals avec dans 80 à 90 % des cas le staphylocoque doré, les bacilles Gram négatif (Escherichia coli, Proteus, Klebsiella) ; le streptocoque, Pseudomonas (toxicomanes), les salmonelles (drépanocytose) sont des causes rares et la brucellose diminue.
– Le germe en cause est à l’origine de particularités cliniques et radiologiques permettant parfois de le reconnaître.
Caractères généraux
Imagerie
Radiographies standards
– Le pincement discal et les érosions des plateaux vertébraux ne sont visibles qu’après plusieurs semaines d’évolution.
Scintigraphie
– La scintigraphie est indispensable pour déceler l’existence d’un ou de plusieurs foyers infectieux dès le début de l’évolution.
IRM
– Visualisation des abcès paravertébraux surtout s’ils sont à distance (coupes axiales et frontales) et des extensions intracanalaires avec le retentissement au niveau médullaire.
Scanner
– Du gaz (vide discal) peut être rencontré dans les tissus infectés, rarement dans l’espace intervertébral mais sa présence ne doit pas à elle seule exclure l’infection.