Chapitre 31 Rééducation des séquelles des paralysies faciales
Le principe clé d’évaluation de la sévérité d’une atteinte faciale est l’évaluation des fonctions motrices de la face. Différentes échelles existent, s’appuyant sur une évaluation globale ou locale – appelée « régionale » dans la littérature, ou intégrant d’autres paramètres objectifs selon Ikeda [1].
L’objectif prioritaire est de quantifier le degré d’atteinte du patient, préciser le déficit moteur et fonctionnel pour une prise en charge adaptée.
Le bilan préthérapie se compose d’une évaluation de la motricité bucco-linguo-faciale, d’une mesure de la pression bilabiale (à l’aide d’un peson), d’une évaluation de l’articulation et de la déglutition [2].
L’examen clinique est une étape essentielle. Elle commence par l’observation de la face au repos, en cherchant une asymétrie. Puis il est important d’observer la face lors d’une conversation pour apprécier la motricité automatique et émotionnelle. Enfin, la motricité volontaire est appréciée [2–6] à partir du grading de House-Brackmann [7]. Les résultats de l’électromyographie (EMG) faciale doivent toujours être interprétés en fonction du contexte clinique, en particulier la date de l’examen par rapport à la date de début de la paralysie. Elle nécessite, pour être comprise, de connaître la physiopathologie de la lésion nerveuse.
Rééducation de la symétrie et de l’expression faciales
La rééducation de la face paralysée est un procédé ancien déjà mentionné en 1927 [8]. Les thérapies dites « traditionnelles » sont essentiellement fondées sur la stimulation électrique des muscles et la production de mouvements globaux, imprécis et effectués en force. Ces deux techniques ont été jugées inefficaces pour la réhabilitation de la mobilité de la musculature faciale [9], et même nuisibles, provoquant l’apparition de syncinésies voire d’un spasme de l’hémiface [3,10–14]. Depuis les années 1980, de nouveaux procédés de réhabilitation de la face paralysée, dont l’efficacité a été prouvée [11,12,15], ont été mis en œuvre afin de rétablir la symétrie du visage et de l’expression faciale à travers le contrôle cortical, et de limiter l’apparition de syncinésies.
La mime therapy est une méthode mise en place aux Pays-Bas en 1980 par le mime Jan Bonk et Pieter Devriese, médecin ORL, en vue de traiter les séquelles de paralysie faciale [16,17]. Elle consiste en une combinaison d’automassages faciaux, de relaxation et d’exercices stimulant les expressions faciales et les mouvements fonctionnels en limitant les syncinésies. Les thérapeutes préconisent aussi l’exécution de petits mouvements contrôlés et lents. Des exercices d’articulation et de mimiques émotionnelles sont également proposés [15,18].
La méthode du neuromuscular retraining (NMR) pratiquée par Jacqueline Diels [11] propose un programme personnalisé et adapté aux caractéristiques uniques des muscles faciaux. Celui-ci s’est révélé très positif, avec une amélioration de la satisfaction des patients, de leur confiance en eux et de leur qualité de vie [12]. Cette rééducation requiert la motivation et la participation active du patient qui doit pratiquer chaque jour ses exercices. Par ailleurs, le feed-back visuel (pratique des exercices devant un miroir) constitue une aide permettant au patient de mieux percevoir l’information sensitive.
Les stades de rééducation
Technique de feedback
La technique de feedback permet d’améliorer le contrôle des mouvements involontaires de l’hémiface atteinte, notamment les syncinésies. Le cortex cérébral reçoit en permanence des informations concernant le mouvement en cours. Ce retour d’information (feedback) permet un contrôle de l’activité musculaire et un ajustement de celle-ci par rapport à la cible (mécanisme de rétrocontrôle).
Actions spécifiques des massages dans les paralysies faciales périphériques
La rééducation est individuelle, personnalisée, reposant sur des exercices praxiques qui peuvent être précédés d’une relaxation ou de massages. Un suivi mensuel permettra de contrôler les mouvements, de graduer, d’observer et de modifier l’aspect, la force et la vitesse d’exécution. On s’attache à détendre l’hémiface saine, plutôt qu’à la surinvestir.
Le cas des paralysies faciales flasques
Ce premier groupe concerne des patients vus précocement au stade de paralysie flasque, le plus souvent d’origine idiopathique ou post-traumatique. L’évolution naturelle, lorsque l’atteinte est sévère, se fait vers l’apparition d’une hypertonie et de syncinésies. La rééducation poursuit dans ce groupe un double but : favoriser l’acquisition de mouvements harmonieux et automatiques tout en surveillant les premiers signes annonciateurs (du 5e au 10e mois) de séquelles qui doivent modifier la stratégie rééducative.
Trois principes de rééducation ont été retenus de la méthode du NMR :
Avec l’évolution de la prise en charge, on remplacera peu à peu les exercices simultanés et alternés par des exercices dissociés (par exemple : lever les sourcils en signe d’étonnement tout en faisant un sourire) [15,18].
Le cas des paralysies vues tardivement
Il s’agit le plus souvent de patients vus au stade de séquelles. La rééducation doit tenter de faire régresser l’hypertonie et les syncinésies.
Dans ce cas particulier, les massages tels que nous les assurons [2] seront davantage ciblés en endobuccal. Outre une force bilabiale très nettement supérieure à la norme (> 400 Newtons au dynamomètre), une réelle épaisseur dans la joue est caractéristique du spasme.
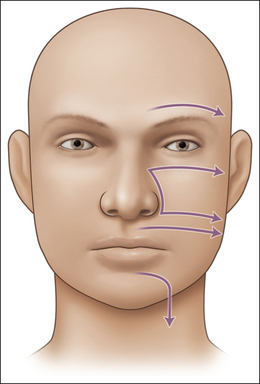
Les massages améliorent la circulation et permettent de prévenir les contractures, de détendre les muscles, et de réduire l’hypertonie. Lorsque les séquelles sont déjà installées, ces massages permettent de relâcher, défaire les adhésions des tissus fibreux, de limiter ou supprimer les contractures, et de réduire l’épaisseur de la joue en assouplissant les tissus (figures 31.1 et 31.2).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree