24 Item 17 – Principales complications de la grossesse
I HEMORRAGIES GENITALES DU PREMIER TRIMESTRE
Elles compliquent environ 25 % des grossesses et peuvent être en rapport avec :
A Conduite de l’examen
L’examen a plusieurs objectifs :
Les examens complémentaires sont :
B Orientation diagnostique
1 En faveur d’un avortement spontané
Les signes cliniques en faveur d’un avortement spontané sont :
2 En faveur d’une grossesse extra-utérine
Les signes cliniques en faveur d’une grossesse extra-utérine sont :
3 En faveur d’une grossesse intra-utérine évolutive
Les signes cliniques en faveur d’une grossesse intra-utérine sont :
C Conduite à tenir en fonction de l’étiologie
b En cas de maladie trophoblastique
Il est nécessaire de suivre la décroissance de la β hCG jusqu’à négativation. En l’absence de décroissance voire de réascencion, il faudra redouter une môle invasive ou un choriocarcinome.
c En cas d’avortement spontané du premier trimestre
Il s’agit habituellement du premier ou, parfois, du second épisode.
Dans tous les cas, prévention de l’iso-immunisation Rhésus si la femme est Rhésus négatif (+++) ;
d En cas d’avortements spontanés à répétition
La situation est différente des fausses couches spontanées (FCS) habituelles.
Un traitement préventif des récidives par aspirine à faible dose et héparine de bas poids moléculaire est possible et efficace dans le lupus et le syndrome des antiphospholipides. Son utilisation dans les avortements à répétition inexpliqués est fréquente mais empirique et d’efficacité mal documentée.
II HÉMORRAGIES GÉNITALES DU TROISIÈME TRIMESTRE
A Conduite de l’examen
B Orientation diagnostique et prise en charge immédiate
1 En faveur d’un placenta praevia
Les signes cliniques en faveur d’un placenta praevia sont :
2 En faveur d’un hématome rétroplacentaire
Les signes cliniques en faveur d’un hématome rétroplacentaire sont :
C Conduite à tenir immédiate
La conduite à tenir immédiate implique :
Puis, pour guider l’enquête étiologique et évaluer le bien-être fœtal, il faut réaliser :
D Conduite à tenir
1 Devant un placenta praevia
Le fœtus est habituellement vivant, sans altération sévère du rythme cardiaque. Le risque principal est une aggravation ou une récidive des hémorragies sur un mode cataclysmique, exigeant alors une césarienne pour sauvetage maternel en extrême urgence.
À distance, le mode d’accouchement dépend de la position du placenta :
2 Devant un hématome rétroplacentaire
Le traitement médical urgent comprend :
Le déclenchement immédiat du travail se fait par :
Et surveillance étroite avant et après l’expulsion :
Dans les formes incomplètes, avec fœtus vivant, le diagnostic est souvent incertain et les éléments du diagnostic sont : le contexte vasculaire, l’utérus contractile et des altérations du rythme cardiaque fœtal (RCF) ; des altérations sévères du RCF exigent une césarienne immédiate. Le diagnostic sera confirmé à l’intervention : caillots en arrière du placenta, aspect en cupule du placenta.
III HÉMORRAGIES DE LA DÉLIVRANCE
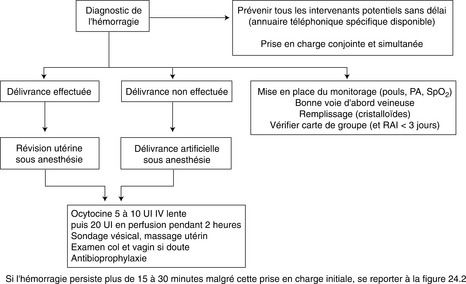
C’est une urgence obstétricale. Dans ses formes graves ou négligées, elle met en jeu le pronostic vital maternel. Son diagnostic précoce repose sur la surveillance rigoureuse de toute accouchée, en particulier pendant les deux heures après l’accouchement (cf. chapitre 29 « Accouchement, délivrance et suites de couches normales »).
La délivrance normale est associée à une hémorragie de moins de 500 mL. La constatation d’une hémorragie anormale exige une prise en charge immédiate, associant des gestes obstétricaux, des mesures médicales et une surveillance constante (fig. 24.1 et 24.2).
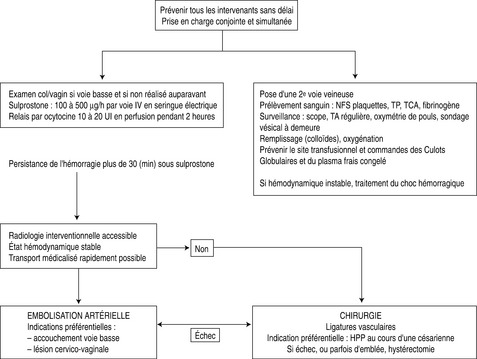
Fig. 24.2 Prise en charge d’une hémorragie du post-partum immédiat qui persiste au-delà de 15 à 30 minutes.
Les facteurs de risques sont :
A Gestes obstétricaux immédiats
B Autres mesures
L’administration d’utérotoniques, après la révision utérine, permet d’obtenir une bonne rétraction utérine : ocytocine dans un premier temps (Syntocinon en perfusion IV).
C En cas d’échec
En cas d’échec apprécié dans les 30 minutes, le traitement par les prostaglandines (Nalador à la seringue électrique) en respectant les contre-indications doit être initié.
Ces mesures sont habituellement suffisantes. Si l’hémorragie persiste, on peut proposer :
D Prévention
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree