Chapitre 19 Fractures de fatigue et algodystrophie du pied
1 Fractures de fatigue de la cheville et du pied
Introduction
Les fractures de fatigue résultent de contraintes intenses ou répétées appliquées à un os structurellement normal. Elles sont classiquement observées chez les militaires et les sportifs.
Outre les conditions d’activité inhabituelles, un terrain prédisposant (Tableau 19-1) est parfois retrouvé, tel qu’un trouble de la statique des membres inférieurs, une surcharge pondérale…
Tableau 19-1 Facteurs favorisant les fractures de fatigue sur os sain
| Troubles statiques constitutionnels des membres inférieurs Troubles statiques postchirurgicaux (ostéotomies de réaxation, ostéosynthèse, arthrodèse) Surcharge pondérale Aménorrhée |
On distingue ces fractures des fractures par insuffisance osseuse qui surviennent sur un os fragilisé, dans les conditions de contraintes normales. Les facteurs favorisant la fragilité osseuse sont multiples (Tableau 19-2), avec au premier plan l’ostéoporose.
Tableau 19-2 Facteurs favorisant les fractures par insuffisance osseuse
| Ostéoporose : Ostéomalacie Rhumatisme inflammatoire Ostéodystrophie rénale, transplantation rénale Algodystrophie Maladie de Paget Ostéogenèse imparfaite |
Physiopathologie
La pathogénie des fractures de fatigue est discutée. Plusieurs théories sont proposées [1–4].
Un équivalent d’usure de matériaux inertes : l’application de contraintes répétées sur os de cadavre produirait une déformation plastique et des microfractures [4].
Les contraintes à l’origine des fissures osseuses sont variables selon les sites : les fractures corticales résultent probablement de contraintes répétées en flexion ou torsion ; les fractures spongieuses répondent à des contraintes en compression, responsables de fracture perpendiculaire à l’axe des travées principales. Les contraintes en cisaillement ou distraction sont incriminées dans la survenue de fracture évoluant fréquemment vers la pseudarthrose (sésamoïde médial de l’hallux, os naviculaire, 5 e métatarsien).
Distribution anatomique
Les os de la cheville et du pied sont les plus exposés aux fractures de fatigue pour des raisons évidentes de contrainte liées à la marche [1].
Les fractures de fatigue sont plus fréquentes chez la femme que l’homme.
Caractères cliniques et notions thérapeutiques
Les examens biologiques, souvent inutiles, éliminent un syndrome inflammatoire ou infectieux.
En cas de pseudarthrose, le traitement sera à discuter en collaboration avec le chirurgien.
Imagerie
Les aspects des fractures de fatigue en imagerie sont variables et dépendent :
Radiographie standard [1–3,5,6]
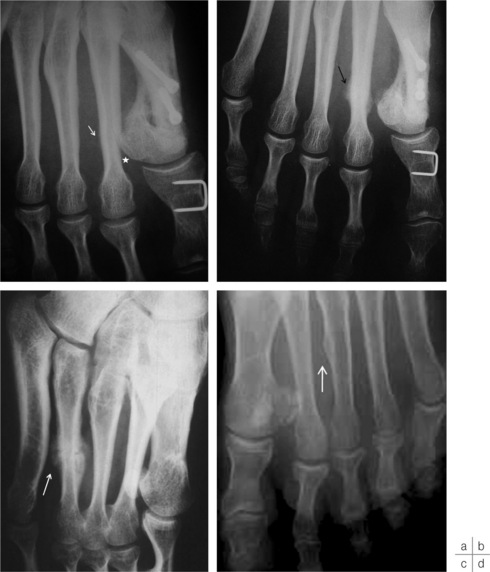
Fractures corticales
Après 2-3 semaines, la fissure est parfois mieux visible mais, surtout, apparaît une réaction périostée active, partiellement calcifiée et floue (fig. 19-1).
Fractures spongieuses
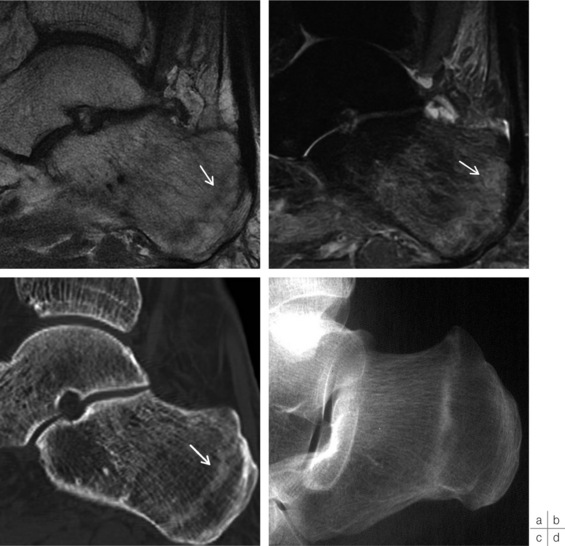
Elles intéressent les os du tarse, les bases ou les têtes des métatarsiens, les bases des phalanges et l’extrémité distale du tibia et de la fibula. L’exemple le plus typique est l’atteinte du calcanéus (fig. 19-2).
Au début, aucune anomalie radiographique n’est visible.
Fractures mixtes, corticospongieuses
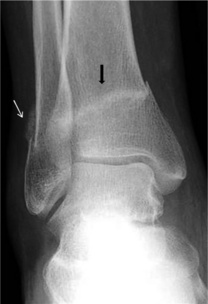
Elles correspondent à un stade évolué de l’une ou l’autre forme précédente, associant une condensation osseuse spongieuse et des appositions périostées au niveau de l’os cortical adjacent. C’est le cas par exemple des fractures de fatigue de la métaphyse tibiale inférieure (fig. 19-3), de la base du 1er métatarsien et parfois de la grosse tubérosité calcanéenne.
Échographie
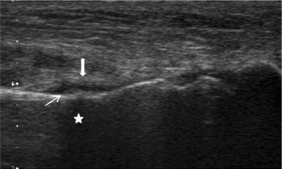
L’échographie, peu utilisée, permet un diagnostic indirect précoce des fractures de fatigue corticales, en particulier au niveau des métatarsiens (fig. 19-4) ou du tibia, alors que les radiographies standard sont encore normales. Les modifications périfracturaires à rechercher sont une réaction sous-périostée débutante sous la forme d’une fine bande hyperéchogène, surmontée d’un hématome sous-périosté liquidien et d’un œdème des tissus mous adjacents, vascularisés en doppler couleur. Une accentuation du cône d’ombre postérieur est décrite en arrière du foyer de fracture, secondaire à l’épaississement cortical [7].
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree