14 Item 159 – Tumeurs du sein
I STRATEGIE DIAGNOSTIQUE DEVANT LA DÉCOUVERTE D’UN NODULE DU SEIN
A Interrogatoire
1 Contexte de la découverte et signes d’accompagnement
La découverte se fait à la palpation. Mode d’apparition :
2 Facteurs de risque
Les facteurs de risques sont :
B Examen clinique
2 Palpation
b Résultats (tumeur : intérêt d’un schéma)
Il est conseillé de réaliser un schéma indiquant les localisations :
C Explorations complémentaires
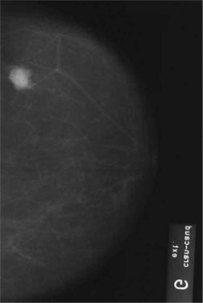
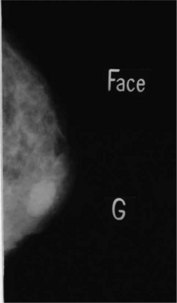
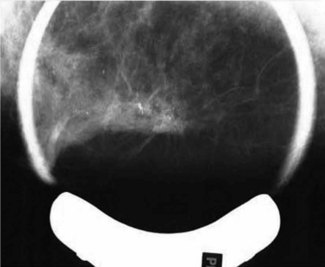
1 Mammographie
La technique de la mammographie suppose :
La lecture de la mammographie signifie (fig. 14.3, 14.4 et 14.5) :
Tableau 14.I. Classification des anomalies mammographiques
| Classification des anomalies mammographiques de l’ACR (American College of Radiology) | ||
|---|---|---|
| ACR | Anomalies mammographiques | Interprétation et attitude |
| ACR 1 | Aucune anomalie | |
| ACR 2 | – Opacités rondes avec macrocalcifications (adénofibrome ou kyste) – Opacités ovales à centre clair (ganglion intramammaire) – Opacités rondes correspondant à un kyste typique en échographie – Image de densité graisseuse ou mixte (lipome, hamartome) | Anomalie bénigne identifiable ne nécessitant ni surveillance ni examen omplémentaire |
| ACR 3 | – Microcalcifications de type 2 d’après Le Gal en foyer unique ou multiple ou nombreuses calcifications dispersées groupées au hasard – Opacités rondes ou ovales, discrètement polycycliques non calcifiées, bien circonscrites, non typiquement liquidiennes en échographie | Forte probabilité de bénignité mais une surveillance à court terme est conseillée |
| ACR 4 | – Microcalcifications de type 3 d’après Le Gal groupées en amas, ou de type 4 peu nombreuses – Images spiculées sans centre dense – Opacités non liquidiennes rondes ou ovales, à contour microlobulé ou masqué – Distorsions architecturales | Anomalie indéterminée ou suspecte, qui fait poser l’indication d’une vérification histologique |
| ACR 5 | – Microcalcifications de type 5 d’après Le Gal nombreuses et groupées – Amas de microcalcifications de topographie galactophorique – Microcalcifications évolutives ou associées à une anomalie architecturale ou à une opacité | Forte probabilité de malignité |
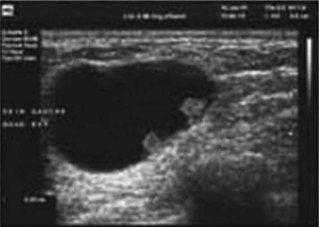
2 Échographie
La technique de l’échographie des seins a les caractéristiques suivantes :
Ses résultats (fig. 14.6, 14.7 et 14.8) sont :
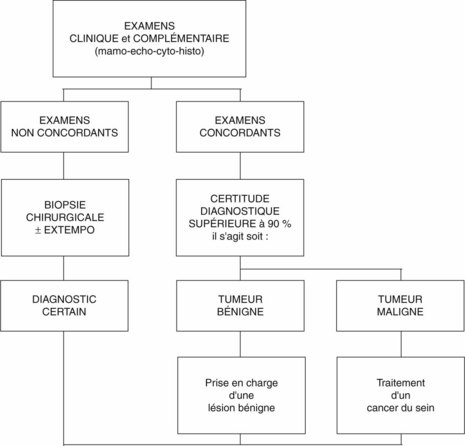
Au terme de ces deux examens confrontés à l’examen clinique (et en tenant compte de l’interrogatoire), il existera deux principales situations :
La figure 14.9 décrit la conduite à tenir.
D Prélèvements
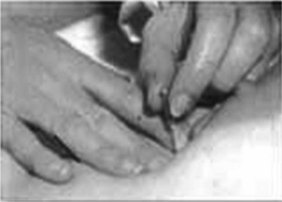
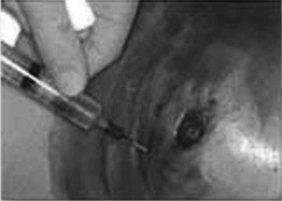
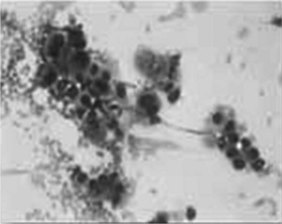
1 Ponction cytologique
La technique de ponction cytologique du sein (fig. 14.10, 14.11 et 14.12) se décompose ainsi :
Les résultats peuvent être de deux sortes :
F Interprétation d’un compte rendu anatomopathologique
Les renseignements cliniques :
La macroscopie décrit (importante pour le clinicien) :
II ATTITUDE THÉRAPEUTIQUE ET SUIVI EN CAS DE LÉSION BÉNIGNE DU SEIN
Elle dépend de la nature histologique des lésions.
A Adénofibrome (AF)
1 Clinique
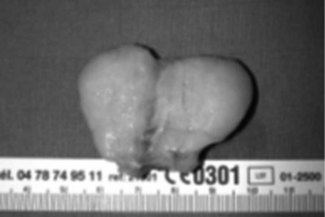
L’anatomie pathologique de l’AF présente une prolifération mixte épithéliale et conjonctive équilibrée (fig. 14.15).
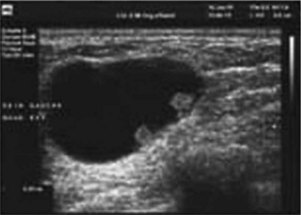
2 Échographie
L’échographie d’un adénofibrome (fig. 14.16) montre une lacune hypoéchogène régulière :
3 Mammographie
Elle n’est pas systématique, surtout chez les femmes très jeunes.
La radiologie de l’AF décrit une opacité homogène à bords réguliers refoulant le tissu mammaire voisin (avec liseré clair de sécurité) ; des macrocalcifications témoignent d’un adénofibrome vieilli (fig. 14.17).