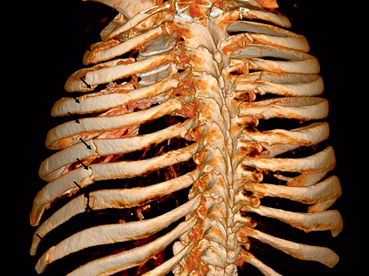
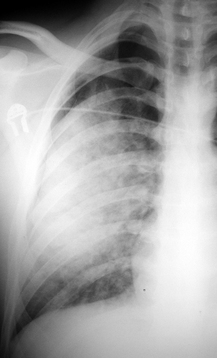
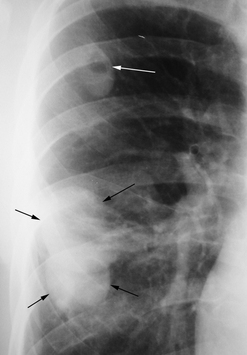
CHAPITRE 13 TRAUMATISMES FERMÉS DU THORAX Les traumatismes thoraciques secondaires aux accidents de la voie publique sont directement responsables de près de 15 % des décès des accidentés et représentent la première cause de décès chez l’adulte jeune, suivie, en deuxième position, par les accidents du travail. Le tableau clinique peut aller de la simple gêne respiratoire à la détresse respiratoire, par trouble majeur de l’hématose, et/ou cardiovasculairepar traumatisme cardiaque ou hémorragie massive. Les fractures des côtes sont présentes dans 30 à 50 % des trau-matismes thoraciques. Le siège de la fracture sur l’arc latéral, l’arc postérieur ou l’arc antérieur de la côte détermine la distinction en fracture latérale, postérieure ou antérieure (fig. 13-1). Le risque de lésions associées rend compte de différentes stratégies d’exploration. Le pneumothorax est une complication des 24 premières heures. Il est important à diagnostiquer, même de faible importance, dans le cas où une intervention chirurgicale doit être effectuée en urgence pour une autre lésion traumatique. Fig. 13-1 Fractures des arcs postérieurs des 4e, 5e, 6e, 7e et 8e côtes droites avec décalage des extrémités fracturaires (flèches). L’atteinte des deux premières côtes est la conséquence d’un traumatisme très violent, siégeant volontiers au niveau des arcs postérieurs. Elle représente environ 8 à 9 % de l’ensemble des fractures de côtes. Elle s’accompagne souvent d’un décollement avec formation d’une coiffe pleurale, parfois le seul signe devant attirer l’attention. Ces fractures ont été décrites comme témoins de rupture isthmique aortique ou de lésions des vaisseaux brachiocéphaliques, et certains auteurs ont même préconisé la réalisation d’une exploration angiographique systématique. En regroupant les séries de différents auteurs, l’incidence de lésions aortiques ou des vaisseaux supra-aortiques n’est que de 6,6 % [87]. D’autre part, Woodring et al. [87], chez 55 patients ne présentant pas de fractures de côtes, retrouvent 14 % de lésions vasculaires. Dans une série de 214 patients, Fisher et al. [23] retrouvent une même incidence de complications vasculaires qu’il y ait ou non fractures des premières côtes, et parlent de simple coïncidence. La fracture des premières côtes est également susceptible de s’accompagner de lésions du plexus brachial ou d’un syndrome de Horner. Il est également classique d’associer les fractures des premières côtes avec une rupture trachéobronchique. En fait, dans la majorité des séries rapportées, cette incidence ne dépasse pas 2 % et les auteurs considèrent encore ce chiffre comme surestimé. Les fractures des côtes inférieures peuvent être associées à des lésions abdominales (foie, rate, reins) ou diaphragmatiques. Le volet costal se définit comme l’existence d’un double trait de fracture sur au moins trois côtes adjacentes (fig. 13-2) ou un trait sur l’arc antérieur de trois côtes symétriques par rapport au sternum (voir fig. 13-2). Sa fréquence est variable, de 9,5 à 21 % des cas. Il existe trois types anatomiques de volet thoracique : Fig. 13-2 Doubles foyers de fractures au niveau des arcs postérieurs des 2e, 3e, 4e et 5e côtes gauches réalisant un volet costal associés à des fractures simples des arcs postérieurs des 6e et 7e côtes homolatérales (flèches). Radiographie thoracique de face. – le volet latéral est le plus fréquent : la ligne de fracture antérieure siège sur l’arc antérieur et la ligne de fracture postérieure siège en arrière de la ligne axillaire moyenne ; à côté de ce volet latéral strict, on peut individualiser des volets postéro-latéraux, où la ligne fracturaire postérieure intéresse directement l’arc postérieur, et des volets antéro-latéraux, où la ligne fracturaire antérieure est reportée en plein arc antérieur, voire dans le cartilage ou à ses jonctions costale ou sternale ; le nombre de côtes intéressées est variable pouvant aller de 3 à 10, avec une moyenne de 5 ; l’atteinte des dernières côtes rend le volet particulièrement mobile par la sollicitation diaphragmatique ; – le volet antérieur est limité de chaque côté du sternum par une ligne de fractures associée ou non à une fracture du sternum ; il intéresse les trois ou cinq premiers arcs costaux ; une forme particulière est le plastron sternocostal où la ligne de fracture est antérieure et bilatérale ; – le volet postérieur est limité par des lignes de fractures situées entre le rachis et la ligne axillaire moyenne. Les volets complexes échappent à toute description notamment dans les traumatismes par écrasement. Souvent, dans le cadre de l’urgence, seule la radiographie thoracique de face est réalisée pour rechercher des fractures de côtes (voir fig. 13-1 et 13-2). Éventuellement, des clichés en oblique d’un hémithorax dérouleront mieux les arcs antérieurs et postérieurs. Les dernières côtes sont visibles de face, mais avec des paramètres d’exposition différents. Malgré tout, 30 à 50 % des fractures de côtes peuvent passer inaperçues et les fractures des cartilages costaux ne sont pas identifiables en radiologie conventionnelle. Quand il est identifié, le trait de fracture se traduit par une solution de continuité à bords réguliers ou non, s’accompagnant parfois d’un décalage entre les deux fragments. Le signe indirect d’opacité anormale au voisinage d’une côte traduit un hématome pariétal ; c’est parfois le seul signe visible quand le rayon directeur n’est pas tangent au foyer de fracture. Si les fragments osseux se chevauchent, l’aspect radiologique sera celui d’une opacité par sommation des extrémités fracturaires. Non déplacée, la fracture peut passer inaperçue initialement et n’être visible que les jours suivants en raison de la mobilisation des fragments liée au cycle respiratoire ou, plus tardivement, lors de la formation d’un cal. Il faut aussi détecter un pneumothorax, un hémothorax ou un hémopneumothorax. Une solution de continuité des bords avec image de décroché ou angulation signe la fracture mais pas le déplacement. Une tuméfaction hypo-échogène des parties molles traduit l’hématome périlésionnel et doit être différenciée d’une articulation chondrocostale [5]. Cependant, le passage d’une sonde sur un thorax traumatique est douloureux quand l’analgésie n’est pas dans sa phase optimale et, chez un blessé non mobilisable, l’examen costal par échographie est très incomplet. L’obliquité des côtes par rapport au plan de coupe n’autorise qu’une étude fragmentaire de celles-ci. Il est possible cependant d’apprécier le déplacement des extrémités fracturaires et leur caractère agressif pour la plèvre et/ou le parenchyme pulmonaire sous-jacent lors d’un examen réalisé pour apprécier les lésions intrathoraciques. La TDM permet de bien visualiser les fractures des cartilages chondrocostaux (fig. 13-3). Sur la TDM en coupe axiale, il peut être difficile de repérer le numéro de la côte cassée. Les post-traitements en rendu volumique des images ou des données acquises simplifient ce repérage topographique des lésions costales (fig. 13-4), sans augmenter inutilement le temps de lecture des examens. Fig. 13-3 Luxation d’un cartilage chondrocostal gauche (têtes de flèche). Une fracture transversale se traduit sur le profil par une solution de continuité dont le siège est le manubrium, le corps ou la jonction manubriosternale (fig. 13-5). On peut observer le déplacement des fragments ou la rupture de la corticale antérieure. De face, la fracture est rarement visible ; l’élargissement du médiastin par l’hématome médiastinal antérieur rétrosternal est un signe indirect. La fracture longitudinale n’est pas visible sur les clichés standard. Lorsqu’elle est indiquée, la TDM montre facilement le hiatus fracturaire et rattache à cette lésion l’élargissement médiasti-nal secondaire à l’hématome (fig. 13-6). Certaines fractures transversales peuvent cependant échapper au diagnostic en coupe axiale, à l’inverse des fractures longitudinales, plus rares. Les reconstructions 2D sagittales facilitent leur mise en évidence. La recherche d’une lésion rachidienne est systématique devant tout traumatisme grave du thorax et, notamment, devant l’existence d’une modification localisée d’une ligne paravertébrale faisant évoquer l’existence d’un hémomédias-tin postérieur (fig. 13-7). Fig. 13-7 Lésions rachidiennes. Elles sont observées aussi bien sur un traumatisme direct que sur un traumatisme indirect. Leur fréquence est difficile à apprécier, entre 17 et 70 % des traumatismes thoraciques [14]. Cette difficulté d’appréciation est due au fait que des modifications rapides peuvent survenir, secondaires à un œdème de surcharge, une surinfection, une inhalation ou des lésions de barotraumatisme sur ventilation assistée. L’éventail des signes cliniques (asymptomatique, crachat hémoptoïque, hypoxie, détresse respiratoire), l’association à d’autres lésions traumatiques thoraciques ou extrathoraciques et l’état respiratoire préexistant rendent compte des difficultés de les individualiser en urgence. Les études expérimentales de Fulton et Peter [28] sur le chien montrent que les lésions histologiques de la contusion pulmonaire s’installent progressivement dans les 24 premières heures. Initialement, il existe une destruction des alvéoles avec hémorragie intraparenchymateuse. Après 1 à 2 heures, il se produit un œdème associé à une infiltration de cellules mononucléées et de polynucléaires. L’architecture alvéolaire peut encore être conservée à ce stade. Après 24 heures, l’architecture pulmonaire n’est plus reconnaissable du fait de l’accumulation de cellules inflammatoires surtout mono-nucléées. Les polynucléaires sont également abondants. Il s’y associe des dépôts de fibrine et épithéliaux dans les alvéoles, une dilatation des lymphatiques sous-pleuraux, des thrombi vasculaires capillaires et artériolaires. La traduction de la contusion parenchymateuse est variable, depuis un aspect strictement normal jusqu’aux opacités en plage homogène non systématisées (fig. 13-8), en passant par des opacités nodulaires irrégulières et plus ou moins confluentes, ces deux types d’images pouvant être associés. Ces anomalies peuvent être uniques ou multiples, localisées ou diffuses. Il n’y a pas de différence sémiologique entre les clichés en décubitus et ceux en station verticale. La détection de ces lésions dans le temps est variable, en fonction du délai entre le traumatisme et la réalisation des radiographies, mais également en fonction de l’importance des lésions. Immédiatement après le traumatisme, seules 37 % des lésions sont reconnues sur le cliché thoracique. Après 30 minutes, la contusion pulmonaire est reconnue dans 75 % des cas. Vingt pour cent des lésions de contusion resteront non visibles radiologiquement. En comparaison avec les données auto-psiques, les lésions de contusion sont sous-estimées dans 56 % des cas du fait de la faible résolution en contraste de la radiographie thoracique [65]. Il reproduit l’aspect des clichés thoraciques : condensations parenchymateuses nodulaires ou en plage (fig. 13-9), uni- ou bilatérales (fig. 13-10), mais la sensibilité de la TDM est supérieure. Les expériences de Schild et al. [65] montrent que la tomodensitométrie reconnaît 100 % des lésions pulmonaires immédiatement après le traumatisme. La notion classique d’apparition secondaire des lésions de contusion est donc fausse et ne repose que sur les insuffisances de la radiologie conventionnelle. En comparant les données anatomiques et tomodensitométriques, ce même auteur montre que le scanner ne sous-estime les lésions que dans 8 % des cas. Fig. 13-9 Contusion diffuse du lobe inférieur droit associée à un épanchement pleural liquidien (astérisque), une fracture costale postérieure (double flèche) et à la présence d’air pariétal (flèche) (tête de flèche : drain pleural). Fig. 13-10 Contusion du parenchyme pulmonaire. Une quantification des lésions en TDM a été proposée. Elle s’exprime en pourcentage de parenchyme pulmonaire non fonctionnel (le terme non fonctionnel est utilisé pour désigner des zones de parenchyme contus et dense). Chaque lobe pulmonaire est exprimé en pourcentage par rapport à l’ensemble des deux poumons. En appliquant cette méthode, un pourcentage de parenchyme pulmonaire non fonctionnel supérieur à 28 % nécessiterait une ventilation assistée. À l’inverse, aucun patient présentant un parenchyme non fonctionnel inférieur à 18 % n’a nécessité de ventilation assistée [80]. D’autres auteurs ont proposé un index radiologique de contusion allant de 2 à 10 suivant le nombre de lobes pulmonaires atteints (index de 2 par lobe) avant et après remplissage vasculaire [43]. Il semble qu’un index de contusion inférieur ou égal à 4 après remplissage n’est suivi d’aucun décès de cause pulmonaire. Un index supérieur ou égal à 6 serait un signe de gravité hautement significatif [43]. Une contusion bilatérale évoque trois diagnostics différentiels : – l’œdème neurogénique, se traduisant par des opacités parenchymateuses bilatérales, parfois limitées aux apex et survenant dans le cadre d’un traumatisme grave ; – l’œdème pulmonaire de surcharge volémique évoqué en fonction de la réanimation entreprise pour un état de choc, de la quantité de sang et de macromolécules transfusée ainsi que des données hémodynamiques ; – le syndrome de Mendelson par inhalation de liquide gastrique qui se traduit par des opacités parenchymateuses voisines de celles de l’œdème pulmonaire de surcharge mais sans les signes cliniques de celui-ci. L’étude anatomopathologique permet d’expliquer l’aspect initial de l’hématome pulmonaire en formation. Trois types de lésions participent à la formation de ces hématomes trauma-tiques [62] : – l’alvéolite hémorragique associée à une disparition des cloisons alvéolaires dans la partie centrale de l’infiltrat hémorragique réalisant des plages d’étendue variable ; la disparition des cloisons alvéolaires serait la conséquence d’une nécrose pariéto-alvéolaire par modification de la microcirculation pulmonaire et troubles de l’agrégation plaquettaire sur l’endothélium vasculaire ; ce mécanisme semblerait être le plus fréquent ; – rupture alvéolaire avec cavité refoulant le parenchyme périphérique, suivie d’un comblement par une hémorragie secondaire ; – développement d’une collection sanguine au sein même des cloisons interlobulaires infarcies, mais non rompues, et dont les bords s’écartent sous l’effet de la pression sanguine ; l’hémorragie reste ainsi encapsulée ; sous la pression, elle peut cependant infiltrer la cloison interlobulaire et être l’amorce d’un hématome sous-pleural ou d’un hémothorax. Sur les clichés, le diagnostic peut être difficile à la phase initiale car l’hématome pulmonaire est rarement isolé et souvent associé à une contusion pulmonaire. Son aspect est celui d’une opacité parenchymateuse homogène en son centre mais à contours flous en périphérie car noyée au sein d’une contusion (fig. 13-11). La régression rapide en quelques jours de la contusion parenchymateuse permet de mieux reconnaître l’hématocèle dans sa forme classique. Elle se présente alors sous forme d’une opacité arrondie, ovalaire, parfois poly-lobulée. Il n’y a pas de différence sémiologique entre les clichés en décubitus et ceux en station verticale. La taille varie d’un à plusieurs centimètres, avec des dimensions moyennes de l’ordre de 4 à 5 cm. Le nombre est variable, de l’hématome unique à l’aspect en « lâcher de ballons ». Initialement, le diagnostic peut être incertain comme en radiographie conventionnelle du fait de la contusion associée. Ce n’est qu’après la régression de celle-ci que l’hématome pourra être reconnu avec certitude sous forme d’une opacité arrondie ou ovalaire. Il présente des contours nets et une plage homogène (fig. 13-12). L’évolution la plus fréquente est la régression spontanée avec disparition progressive des images radiologiques justifiant l’abstention thérapeutique. Classiquement, l’héma-tocèle régresse de la périphérie vers le centre à la manière d’un « glaçon qui fond ». Cette régression est le plus souvent totale et les délais de disparition sont fonction de la taille de l’hématome. En général, cette régression s’effectue entre 15 jours et 6 mois, parfois plus. Dans certains cas, au cours de l’évolution peut apparaître un aspect de croissant gazeux dû à la rétraction du caillot et simulant un grelot aspergil-laire. Ailleurs sur les clichés en rayonnement horizontal et sur la TDM, un niveau hydroaérique traduit l’évacuation partielle du contenu de l’hématocèle. Dans la majorité des cas, la régression est complète et sans séquelles. Rarement, il persiste des séquelles mineures sous forme de cicatrice stellaire ou de bandes fibreuses. Les complications sont rares et la surinfection exceptionnelle. Plusieurs observations d’hémoptysie avec disparition des images d’hématome ont été rapportées dans la littérature [10]. La pneumatocèle est une lésion aérique sans paroi propre apparaissant au sein du parenchyme pulmonaire dans les suites d’un traumatisme. Cette lésion est retrouvée sous différents noms dans la littérature : lésion pulmonaire cavitaire, hématome pseudo-kystique, kyste traumatique, pseudo-kyste traumatique pulmonaire. Le terme hématopneumatocèle doit être réservé aux lésions présentant un niveau hydroaérique, le liquide correspondant à du sang. La fréquence des lésions est estimée entre 0,34 et 6 % dans les séries provenant des données de clichés radiographiques [38]. Le scanner permet aujourd’hui de reconnaître ce type de lésion avec certitude, présente dans environ 10 % des cas ; sa fréquence serait plus grande chez l’adulte jeune [67]. La déchirure initiale devient une cavité sans paroi propre remplie avec de l’air provenant des alvéoles ou des petites bronches. Cette relation entre déchirure pulmonaire et pneumatocèle est montrée expérimentalement par différents auteurs [50]. De par leur situation, on peut distinguer deux types de pneumatocèle : – la pneumatoc3èle intraparenchymateuse siège le plus souvent au niveau d’une zone contuse mais peut être isolée ; du fait d’une plus grande élasticité de la cage thoracique en médio-thoracique et aux bases, les apex sont rarement intéressés par ce type de lésion ; – la pneumatocele paramédiastinale est une lésion qui mérite d’être individualisée car sa localisation exacte est très controversée. Dans des conditions traumatiques, pour certains auteurs, de l’air peut être situé dans le ligament triangulaire [71]. Pour d’autres, l’air est en fait dans le médiastin postérieur puisque la partie interne du ligament triangulaire est dépourvue de plèvre la séparant du médiastin [79]. Si la situation intraligamentaire de l’air ne peut être retenue, il faut admettre qu’il ne peut être qu’en situation pleurale [27], médiastinale [79] ou parenchymateuse. La pneumatocèle post-lraumatique peut passer inaperçue sur des clichés effectués précocement, car masquée par les lésions de contusion parenchymateuse, les lésions pleurales ou pleuro-parenchymateuses associées, ou si la pneumatocèle ne s’est pas encore constituée. Lorsqu’elle est reconnue, elle se traduit par une image de clarté aérique ou hydroaérique (fig. 13-13). Le niveau hydroaérique ne peut être identifié que si le rayonnement est tangentiel à l’interface. La pneumatocèle peut être unique ou multiple, arrondie ou ovalaire, de contours réguliers et de taille très variable (un à plusieurs centimètres). Les limites de la cavité sont souvent difficiles à préciser car, dans la majorité des cas, il existe des lésions de contusion périphérique. Cette limite devient fine et régulière au fur et à mesure que les lésions de contusion régressent. La pneumatocèle paramédias-tinale (fig. 13-14) présente le même aspect aérien ou hydro-aérique. Elle siège préférentiellement à gauche. Sa forme est ovalaire à grand axe vertical, à limite interne rectiligne et limite externe convexe en dehors. Sa limite supérieure correspond à la région sous-hilaire et sa limite inférieure à la base pulmonaire en sus-diaphragmatique. De profil, elle se projette sur les corps vertébraux. En l’absence d’autres anomalies, l’évolution est spontanément favorable et ne nécessite aucun traitement. Fig. 13-13 Hyperclarté ovalaire à limites internes nettes et régulières en projection du 7e espace intercostal droit due à la présence d’une pneumatocèle associée à une contusion parenchymateuse sus-jacente. La pneumatocèle se présente sous forme de clarté aérique ou hydroaérique (fig. 13-15). La TDM reconnaît facilement et précocement la pneumatocèle, isolée ou non et quelle que soit sa taille, sous la forme d’une clarté linéaire parenchymateuse à différencier d’une clarté bronchique. Ce type est la conséquence d’une brusque compression de la cage thoracique. Fig. 13-15 À droite, présence de multiples images de pneuma-tocèles à parois fines, certaines avec un niveau hydroaérique, associée à une contusion parenchymateuse, à un pneumothorax localisé antérieur et à de l’air pariétal. L’évolution est spontanément favorable en quelques semaines, au plus en 3 ou 4 mois. Les complications sont peu fréquentes : le pneumothorax reste rare, et ce sont surtout les complications infectieuses qui, bien que rares, restent les plus redoutées [13]. Le diagnostic de cette surinfection est plus aisé en TDM que sur les radiographies thoraciques, montrant une augmentation de taille de la cavité sur les examens successifs. L’évocation du diagnostic est importante car l’antibiothérapie est le plus souvent peu active et le traitement peut nécessiter le recours à l’intervention chirurgicale [29]. Les lésions excavées infectieuses, parasitaires, voire tumorales, sont habituellement exclues, le contexte traumatique étant connu. L’hématome pulmonaire peut évoluer vers un aspect de cavitation purement aérien ou hydroaérique, ayant alors un aspect identique à une pneumatocèle. Mais l’excavation d’un hématome ne survient que secondairement, plusieurs jours, voire plusieurs semaines après le traumatisme. À l’inverse, une pneumatocèle remplie de sang peut simuler au départ un hématome, mais en 24 à 48 heures, le contenu est partiellement ou totalement évacué. Cependant, en fonction du délai entre le traumatisme et la réalisation de l’examen radiologique, il n’est pas aussi simple de différencier un hématome vrai d’une pneumatocèle remplie de sang, ou un hématome excavé d’une pneumatocèle partiellement remplie de sang. Le pneumomédiastin de faible abondance est un diagnostic différentiel qui se pose essentiellement avec la pneumatocèle de siège paramédiastinal. Ce sont les précisions topographiques TDM qui permettent de faire cette différence. Le pneumothorax rétroligamentaire est un autre diagnostic différentiel. Il se présente sous forme allongée ou ovalaire. Les kystes aériens sous-pleuraux répondent aux complications barotraumatiques de la ventilation mécanique. Le point de départ est la présence d’un emphysème interstitiel qui diffuse et vient se collecter en région sous-pleurale. Ces lésions apparaissent sous forme de clartés aériques sous-pleurales pouvant atteindre plusieurs centimètres de diamètre [57]. Le kyste aérique barotraumatique apparaît plus tardivement, dans les jours qui suivent la mise en œuvre de la ventilation assistée, alors que la pneu-matocèle traumatique apparaît dans les heures qui suivent le traumatisme. Comme pour la pneumatocèle traumatique, ces kystes aériques peuvent se compliquer de pneumothorax ou de surinfection. De la même manière, ils peuvent régresser rapidement ou persister plusieurs mois. Sa fréquence est variable selon les séries : 15 à 38 % des trau-matismes thoraciques fermés [15] (près de 20 % des cas de traumatismes thoraciques ouverts). Elle est même encore supérieure (63 %) chez les traumatisés thoraciques admis en unités de soins intensifs. Lorsque le pneumothorax est de faible abondance, le poumon sous-jacent, le médiastin, la coupole diaphragmatique et la présence d’air pariétal peuvent rendre difficile sa recherche qui doit être effectuée en antéro-médial : l’air intrapleural décolle les languettes pulmonaires antérieures. Il se traduit par une trop grande visibilité de la composante droite ou gauche de la ligne médiastinale antérieure (qui correspond à l’accolement des feuillets pleuraux antérieurs). Cette ligne médiastinale peut être déplacée sans qu’il y ait de caractère compressif. Ce type antéro-médial est méconnu sur le cliché de face dans 27 % des cas [75]. La réalisation d’un cliché de profil avec rayon horizontal en facilite le diagnostic. Lorsque le pneumothorax est moyennement abondant, l’air déborde les limites du médiastin, majore la visibilité de ses contours et souligne des structures de façon inhabituelle. Selon la répartition de l’air, différents types sont décrits : latéralement, le pneumothorax peut intéresser l’angle costo-diaphragmatique latéral (fig. 13-16) ou la région axillaire. En région axillaire, la sémiologie du pneumothorax est identique à celle rencontrée chez un patient debout. Le signe le plus important d’un pneumothorax latéro-basal externe est la présence d’un cul-de-sac costodiaphragmatique externe trop profond (deep sulcus sign).
LÉSIONS DE LA PAROI THORACIQUE
Lésions anatomiques et lésions associées
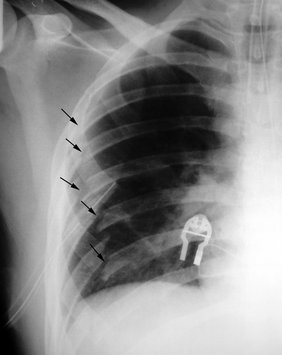
Radiographie thoracique de face.
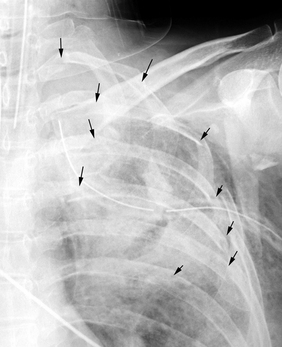
Aspect radiographique
Aspect échographique
Aspect tomodensitométrique
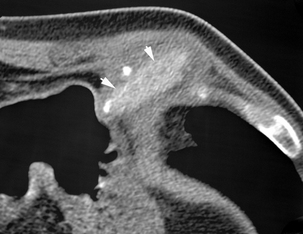
Coupe TDM en fenêtre médiastinale.
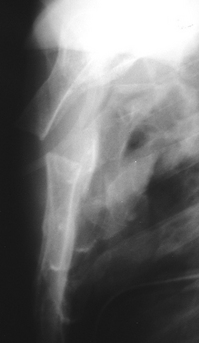
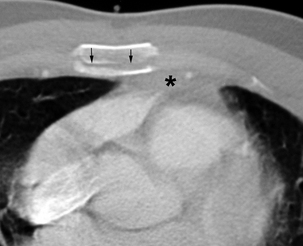
Lésions sternales
Aspect radiographique
Aspect tomodensitométrique
Lésions rachidiennes
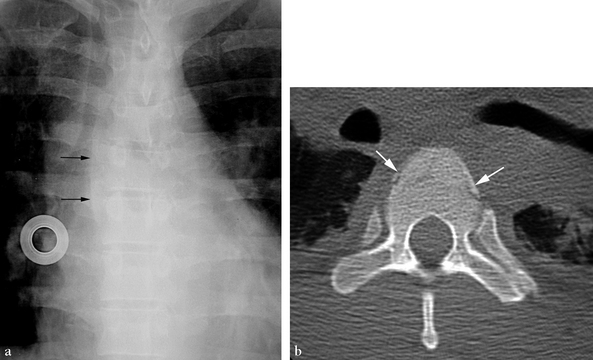
(a) Radiographie thoracique de face. Refoulement localisé de la ligne paravertébrale droite en regard de T6, T7 et T8 (flèches). (b) Coupe TDM en fenêtre osseuse. Fracture parcellaire du tiers antérieur du corps vertébral de T7 (flèches) avec hématome périvertébral expliquant le refoulement de la ligne paravertébrale droite sur la radiographie thoracique.
ATTEINTES DU PARENCHYME PULMONAIRE
Contusions pulmonaires
Lésions anatomiques
Aspect radiographique
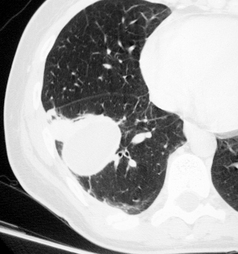
Aspect tomodensitométrique
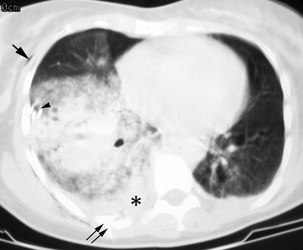
Coupe TDM en fenêtre parenchymateuse.
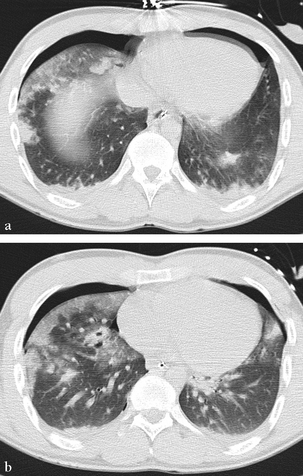
(a) Hématocèles antéro-médiale droite et postérieure gauche. Hyperdensité périphérique liée à la décélération. (b) Pneumatocèle droite. Hyperdensité périphérique liée à la décélération.
Diagnostic différentiel
En période post-traumatique immédiate
Lésions de dilacération
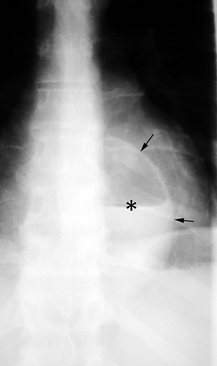
Hématocèle pulmonaire
Lésions anatomiques
Aspect radiographique [47]
Aspect tomodensitométrique
Évolution
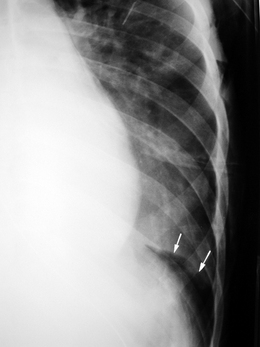
Pneumatocèle [27, 47]
Lésions anatomiques
Aspect radiographique
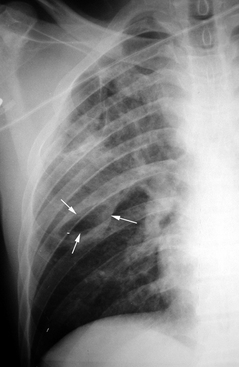
Radiographie thoracique de face.
Aspect tomodensitométrique
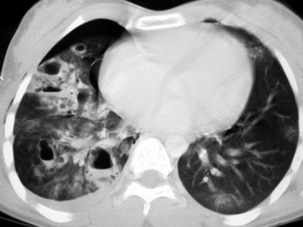
Noter, à gauche, l’existence de plusieurs petites contusions parenchymateuses sous-pleurales lobaires inférieures et lingulaires. Coupes TDM en fenêtre parenchymateuse.
Évolution
Diagnostic différentiel
LÉSIONS PLEURALES
Pneumothorax
Aspect radiographique
En décubitus dorsal [75]
![]()
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree