10. Photodermatologie
SOLEIL ET PEAU
Éléments de photobiologie
La partie du rayonnement solaire qui parvient à la surface de la terre comporte :
• les ultraviolets (UV) :
– UVB, de longueur d’onde entre 290 et 320nm,
– UVA : 320-400nm,
(les UVC, de plus courte longueur d’onde, sont arrêtés par l’ozone de l’atmosphère) ;
• la lumière visible : 400-780nm ;
• les infrarouges : 780-3 000nm.
En pratique, les effets des rayonnements solaires sur la peau sont ceux des ultraviolets.
La quantité reçue dépend de la latitude, de l’altitude, de l’heure (maximale entre 11 heures et 15 heures), de la saison, de la réflexion par le sol (neige : 85 % ; sable : 20 % ; eau : 5 %).
L’absorption des photons ultraviolets par la peau a des effets biologiques importants, notamment au niveau des membranes cellulaires et des bases pyrimidiques de l’ADN, qui sont altérées par les UV puis réparées par des systèmes enzymatiques spécifiques. Lésions de l’ADN et production de radicaux oxydés nocifs sont les deux conséquences essentielles des UV au niveau cellulaire.
Le système naturel de protection contre les effets des ultraviolets repose sur la mélanogenèse : des cellules épidermiques spécialisées, les mélanocytes, produisent un pigment, la mélanine, qui est répartie dans les kératinocytes. Le rôle de la mélanine est d’absorber les photons, d’en disperser l’énergie sous forme de chaleur et de capter les radicaux libres formés par cette réaction. Ainsi, la pigmentation naturelle (couleur de la peau) est le facteur essentiel des capacités spontanées de photoprotection. Les cancers de la peau prédominent chez les sujets blancs (roux, blonds, à peau claire, brûlant mais ne bronzant pas ou peu) vivant au soleil.
En France, les phototypes majoritaires sont 2-3, c’est-à-dire que la plupart des sujets ont une relative fragilité vis-à-vis du soleil.
Effets des rayonnements solaires sur l’organisme
Effets bénéfiques
• Stimulation par les UVB de la synthèse de vitamine D. Cette action est importante et même indispensable. Si l’irradiation est insuffisante, la prise de vitamine D médicamenteuse y supplée sans difficulté ; elle est systématique chez le nourrisson et en cas de risque d’ostéomalacie. Actuellement, le besoin de vitamine D n’interfère donc pas avec les problèmes photodermatologiques.
• Effets psychologiques : l’action psychostimulante est due à la lumière visible. Sous nos climats on n’observe pas de « dépression saisonnière ».
• La pigmentation actinique (bronzage) pourrait être qualifiée de bénéfique :
– d’un point de vue psycho-esthétique ;
– parce qu’elle protège des coups de soleil.
En réalité, on sait maintenant que le bronzage témoigne de la cicatrisation des « blessures cellulaires » induites par les UV et qu’il favorise les expositions chroniques, facteur de cancérogenèse cutanée. On ne le considère donc plus comme bénéfique. Quant à la dimension psycho-esthétique, authentique dans notre culture, elle est contingente et liée à des considérations sociales : dans d’autres cultures ou en d’autres époques, c’est la peau blanche qui est ou était recherchée. L’actuelle « mode du bronzage » liée en grande partie aux loisirs de plein air, est considérée comme responsable de l’augmentation d’incidence des mélanomes et des autres cancers cutanés, dans les pays développés, au cours des trois dernières décennies.
Effets nocifs
Érythème actinique
Il s’agit du coup de soleil, réaction phototoxique aiguë due aux UVB. Selon l’intensité, on observe un simple érythème, voire un érythème cuisant et œdémateux (degré I), des décollements bulleux (degré II). Des manifestations générales (céphalées, fièvre, malaise, déshydratation) peuvent y être associées.
Au décours du coup de soleil, des lentigines (macules pigmentées brunâtres) peuvent persister, notamment au niveau du dos.
La survenue de coups de soleil témoigne d’une méconnaissance des règles élémentaires de photoprotection.
Pigmentation
Un épaississement de la couche cornée et une stimulation de la mélanogenèse sont les conséquences cutanées les plus évidentes des expositions solaires. Comme discuté ci-dessus, c’est en considération de l’objectif de santé publique que constitue la protection contre les effets à long terme des UV que nous classons la pigmentation, ou bronzage, parmi les effets nocifs des UV, bien qu’elle soit considérée comme signe de beauté et de bonne santé et soit recherchée par nos contemporains.
L’intensité de la pigmentation actinique dépend du phototype : nulle chez les roux, elle est modérée chez les phototypes clairs (II-III).
Les expositions excessives causent des pigmentations irrégulières durables : lentigos du haut du dos, mélasma du visage (figure 10-1).
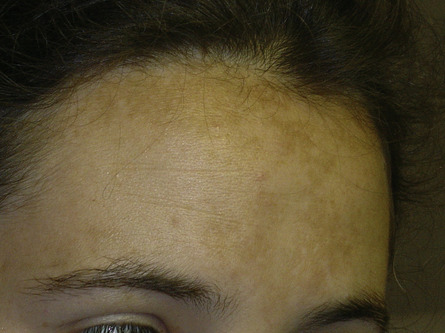 |
| Figure 10.1 Mélasma, très fréquent chez les femmes de phototype 4-5, notamment au cours de la grossesse. |
Le mélasma est également appelé masque de grossesse car les œstrogènes (de la grossesse ou plus rarement des œstroprogestatifs) potentialisent l’effet des UV ; mais il peut survenir après une simple exposition solaire, y compris chez les hommes. Il peut être amélioré par l’application de topiques contenant de l’hydroquinone (à condition de ne plus s’exposer au soleil).
Immunosuppression
Les expositions UV entraînent une diminution des cellules de Langerhans de l’épiderme et de la sécrétion de cytokines inflammatoires par les kératinocytes. Il en résulte globalement un état d’immunosuppression, qui a deux conséquences :
• comme nous le reverrons, à long terme, un effet cancérigène ;
• à court terme, cet effet immunosuppresseur est un des modes d’action des photothérapies, traitement efficace de certaines dermatoses inflammatoires.
Vieillissement cutané photo-induit (photoaging en anglais)
Les zones exposées au soleil sont le siège d’un vieillissement « supplémentaire » appelé photovieillissement ou héliodermie (figure 10-2, figure 18-1page 330). Celui-ci se manifeste par :
• des rides (visage, cou) ;
• des taches pigmentées, ou lentigos actiniques (visage, cuir chevelu, dos des mains et des avant-bras, jambes) ;
• des dépôts d’élastine épaississant la peau (joues, nuque) ;
• une atrophie et une fragilité cutanées (dos des mains et des avant-bras) (figure 5-8, page 161).
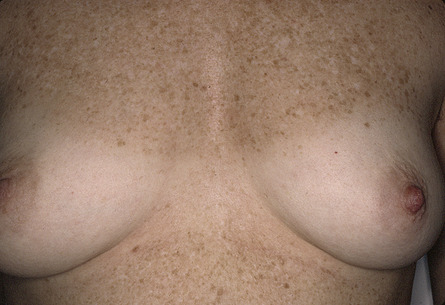 |
| Figure 10-2 Effets chroniques des expositions solaires (héliodermie) : atrophie, xérose, taches pigmentées, risque de carcinomes. |
Photocarcinogenèse
La provocation des cancers de la peau est la conséquence la plus grave des expositions solaires, celle qui justifie les campagnes de prévention.
Les carcinomes cutanés surviennent le plus souvent sur les zones photo-exposées, chez des sujets âgés. Ils sont liés à la latitude et à l’importance des expositions tout au long de la vie. Cette liaison est surtout nette pour les carcinomes épidermoïdes.
Les mélanomes ne siègent pas préférentiellement sur les zones photo-exposées mais de nombreux travaux expérimentaux et épidémiologiques ont montré que l’augmentation de fréquence observée ces dernières décennies dans la plupart des pays (essentiellement Australie, Sud des États-Unis, Écosse, mais aussi France) est en rapport avec les expositions solaires, et particulièrement les expositions aiguës (coups de soleil répétés) dans l’enfance.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








