9. Pathologie vasculaire
VASCULARITES DES PETITS VAISSEAUX CUTANÉS (VASCULARITES OU VASCULITES ALLERGIQUES)
Le terme de vascularite désigne l’ensemble des atteintes inflammatoires des vaisseaux de l’organisme. Ceci inclut des maladies comme la périartérite noueuse (voir plus haut), le syndrome de Wegener, la maladie de Horton, etc. Les vascularites sont souvent classées suivant la taille des vaisseaux atteints. Les vascularites des petits vaisseaux cutanés, ou veinules post-capillaires, constituent un syndrome particulier qui est traité ici. De nombreux synonymes ont été employés pour les désigner : vascularites allergiques (VA) (le plus employé), vascularites nécrosantes, angéites nécrosantes, vascularites leucocytoclasiques, trisyndrome de Gougerot.
Physiopathologie
Les VA sont l’équivalent du phénomène d’Arthus (hypersensibilité de type III dans la classification de Gell et Coombs) : maladie due au dépôt d’immuns-complexes dans les vaisseaux. Ce dépôt entraîne l’activation du complément, l’attraction de polynucléaires neutrophiles, la mise en jeu de nombreux médiateurs inflammatoires et des lésions des vaisseaux.
Signes cutanés
Le signe clinique essentiel, véritable lésion élémentaire de la VA, est le purpura pétéchial infiltré, papuleux, palpable.
À ce purpura palpable s’associent de façon variable (figure 9-1) :
• des bulles hémorragiques, des zones de nécrose ;
• de petits nodules dermiques, en grain de plomb ;
• des taches érythémateuses.
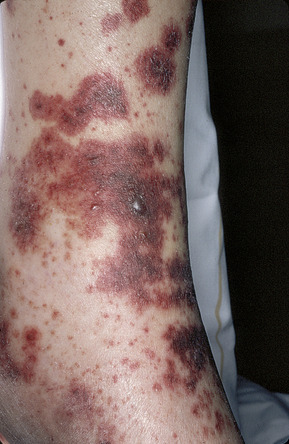 |
| Figure 9-1 Vascularite allergique : purpura palpable, bulles hémorragiques, petites taches érythémateuses. |
Toutes ces lésions siègent électivement sur le bas des jambes et sont très nettement influencées par l’orthostatisme. Prédominant autour des chevilles, elles atteignent aussi le pied et remontent plus ou moins haut sur les membres inférieurs.
L’atteinte des cuisses, des avant-bras, du tronc sont rares et constituent un élément de gravité, corrélé avec l’existence de localisations profondes.
L’examen en immunofluorescence directe montre en général des dépôts d’immunoglobulines et de complément sur les parois vasculaires. Des dépôts d’IgA sont évocateurs de purpura rhumatoïde, variété de vascularite allergique idiopathique surtout fréquente chez l’enfant, particulière uniquement par la fréquence des manifestations articulaires, abdominales et rénales.
Signes extracutanés
Les VA sont des maladies à la fois cutanées et systémiques. Il est donc toujours nécessaire de rechercher un processus de vascularite au niveau d’autres organes :
• tube digestif : des syndromes douloureux, hémorragiques, occlusifs, des perforations peuvent survenir ;
• articulations : arthralgies d’horaire inflammatoire, voire arthrites ;
• système nerveux périphérique et central : atteintes polymorphes.
Étiologies
De nombreuses circonstances s’accompagnent d’immuns-complexes pouvant entraîner des vascularites allergiques :
• infections : hépatites, B et C surtout, septicémies, foyers infectieux, surtout streptococciques ;
• prises médicamenteuses : surtout sulfamides, AINS, sels d’or, pénicillines, barbituriques ;
• maladies immunologiques : collagénoses, vascularites hypocomplémentémiques, purpura hyperglobulinémique, cryoglobulinémie mixte (en fait, immuns-complexes cryoprécipitants).
Il n’est pas rare qu’aucune étiologie ne puisse être affirmée.
La conduite à tenir comporte les étapes suivantes :
• affirmer cliniquement la VA ; par principe, comme devant tout purpura, on se sera assuré de l’absence de thrombopénie ;
• confirmer le diagnostic par l’histologie ;
• hospitaliser le malade pour le repos au lit et le bilan indispensable :
– bilan d’extension de la vascularite ;
– bilan étiologique ;
– bilan préthérapeutique : dosage de la G6PD si l’on envisage un traitement par dapsone, recherche d’une contre-indication aux corticoïdes que l’on sera peut-être amené à prescrire ;
• entreprendre le traitement :
– agir sur l’étiologie lorsque c’est possible ;
– à titre symptomatique, le repos au lit peut suffire ; ensuite, une contention élastique pourra être utile ;
– si le repos ne suffit pas à stopper l’évolution de la VA, on prescrit d’abord un anti-inflammatoire actif sur ce type d’inflammation, comme la dapsone ou la colchicine ;
– en cas d’échec, une corticothérapie générale peut être nécessaire ;
– voire même, exceptionnellement, des immunosuppresseurs.
ACROSYNDROMES
Phénomène de Raynaud
Le phénomène de Raynaud est une décoloration brutale des doigts, provoquée par le froid (voir figure 8-4, p. 196). À cette phase syncopale (blanche) de vasospasme fait suite, en général, une phase de cyanose (bleue). L’intensité du refroidissement déclenchant varie selon les cas. Le phénomène de Raynaud s’observe rarement au niveau des orteils, du nez.
En général, les phénomènes de Raynaud sont idiopathiques. C’est ce que l’on appelle la maladie de Raynaud, qui atteint surtout les femmes et débute dans le jeune âge : les phénomènes de Raynaud y sont bilatéraux, chroniques et ne s’accompagnent pas de trouble trophique. La capillaroscopie montre des anses capillaires fines, sur une pâleur de fond. Elle ne trouve pas les anomalies des sclérodermies (mégacapillaires).
Dans certains cas cependant, le phénomène de Raynaud est secondaire. La liste des causes est longue, mais en général un interrogatoire, un examen clinique et quelques examens simples, au premier rang desquels la capillaroscopie, permettent de s’orienter.
Phénomènes de Raynaud bilatéraux secondaires
Avant de porter le diagnostic de maladie de Raynaud, on éliminera :
Get Clinical Tree app for offline access

• avant tout une sclérodermie : les sclérodermies systémiques (voir p. 195) débutent habituellement par un phénomène de Raynaud. Avant l’apparition d’autres signes, la capillaroscopie fournit des arguments de valeur ;
• les autres collagénoses (connectivite mixte, dermatomyosite, lupus érythémateux systémique) plus rarement.
• une cause médicamenteuse :









