Échographie et accès veineux en réanimation
S. Samy Modeliar, N. Airapetian and M. Slama
Introduction
L’insertion d’un cathéter dans un vaisseau profond s’est faite pendant des décennies à l’aveugle en se fondant sur des repères anatomiques de surface. Ces repères peuvent cependant être difficiles à visualiser, voire absents. La position des veines centrales peut être atypique, ces veines peuvent être thrombosées, anormales ou si petites qu’il devient impossible de les cathétériser. De plus, la réussite de la pose d’un cathéter dépend aussi des caractéristiques du patient (obésité, cou court, antécédent de radiothérapie, etc.) et de l’expérience du réanimateur. De nombreuses complications survenant lors de la pose de cathéter ont été décrites et peuvent parfois mettre en jeu le pronostic vital. Des millions de cathéters veineux centraux sont mis en place chaque année dans le monde. Trois voies sont habituellement utilisées : jugulaire interne, sous-clavière et fémorale. La veine jugulaire interne est accessible à partir de trois approches différentes : antérieure, médiane et postérieure. L’approche antérieure est la plus utilisée.
L’apparition des techniques d’ultrasonographie a permis tout d’abord d’analyser aisément l’anatomie des troncs veineux, de décrire des anomalies structurales éventuelles et de documenter l’effet des manœuvres posturales sur la taille des veines. Les ultrasons ont ensuite permis de visualiser les veines centrales avant la mise en place d’un cathéter, voire de mettre en place ces cathéters directement sous contrôle échographique. De nombreuses disciplines (réanimation, néphrologie, cardiologie, hémodialyse, médecine vasculaire, pédiatrie) peuvent bénéficier de ces techniques. Enfin, l’utilisation de l’échographie pourrait trouver son utilité dans l’aide à la mise en place des cathéters veineux périphériques.
Anatomie des vaisseaux et manœuvres dynamiques
Les veines jugulaires internes et fémorales présentent de grandes variations anatomiques (figure 1). Dans de nombreux cas, la localisation réelle du vaisseau ne correspond pas aux repères anatomiques de surface [1, 2].
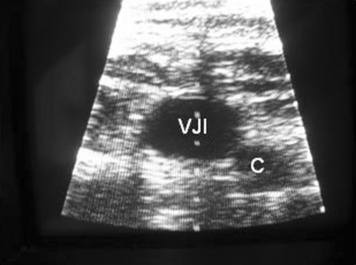 |
| Figure 1 Coupe cervicale transversale gauche. Rapports normaux entre la veine jugulaire interne (VJI) et la carotide (C), celle-ci étant en arrière et en dedans de la veine. |
Dans le travail de Denys [2], la veine jugulaire interne était, dans 92 % des cas, en position antérieure et latérale par rapport à l’artère carotide interne. Dans 2,5 % des cas, la veine jugulaire n’était pas visible. Dans 3 % des cas, elle était pratiquement virtuelle sans modification lors d’une manœuvre de Valsalva. Les auteurs [2] considéraient que, dans près de 6 % des cas, la position de la veine jugulaire était en dehors de la position prédite par les repères externes et concluaient qu’une ponction sans repérage échographique préalable se serait alors soldée par un échec. Bailey [3], simulant par échographie la pose de cathéter, démontre que l’aiguille ne serait pas introduite en étant dirigée vers le milieu de la jugulaire interne dans 80 % des cas (déviation moyenne de 3,7 mm par rapport au centre du vaisseau) et qu’elle aurait traversé la carotide dans 26 % des cas. Chez les sujets obèses, cette déviation semble encore plus importante. Ces anomalies peuvent être accrues par la présence d’une augmentation du volume du cou (œdème, néoplasie, etc.). En effet, 36 % des patients ont une anomalie anatomique rendant difficile l’accès veineux jugulaire [4]. Tous ces phénomènes expliquent en partie les difficultés rencontrées lors de la pose d’un cathéter veineux central (CVC). La difficulté peut en outre être augmentée si le vaisseau que l’on souhaite ponctionner est de petite taille. Selon Gordon [5], le succès de la première ponction est corrélé chez l’adulte au diamètre de la veine jugulaire interne. Dans l’étude de Lichtenstein et al. [6], la jugulaire avait, dans 23 % des cas, une surface inférieure à 0,4 cm2. Dans un travail mené en 1997 [7] sur une série de 79 patients, nous avons démontré que les vaisseaux ayant un diamètre inférieur à 5 mm sont particulièrement difficiles à cathétériser, et que le taux de succès de la ponction augmente de façon très significative lorsque le diamètre de ces vaisseaux dépasse 10 mm. Soixante patients consécutifs âgés de plus de 18 ans et hospitalisés plus de 48 h en réanimation ont été inclus et analysés dans ce travail.
La profondeur des vaisseaux est corrélée à l’indice de masse corporelle (IMC), au niveau jugulaire interne et fémoral. Or, plus le vaisseau est profond, plus l’angle de ponction est important et plus sa cathétérisation est difficile.
Deux tiers des patients présentent une asymétrie jugulaire interne (veine jugulaire interne droite prédominante), confirmant le travail de Lichtenstein [6]. Cela s’explique sans doute par un retour vers le cœur de la veine jugulaire plus direct à droite qu’à gauche (origine embryologique). Des études antérieures rapportaient un taux de succès supérieur, et des complications moindres lorsque celle-ci était réalisée en position jugulaire interne droite comparativement à gauche [8]. Ce résultat est attribué au fait que les opérateurs sont majoritairement droitiers et ont plus de facilité à pratiquer une ponction jugulaire à droite qu’à gauche. La fréquente asymétrie des veines jugulaires internes explique aussi probablement ce résultat.
Les manœuvres posturales font varier de façon significative la surface en coupe des veines jugulaires internes (VJI) et fémorales (VF). En position de Trendelenburg, la surface en coupe des VJI augmente et celle des VF diminue. A contrario, en position de Trendelenburg inversée, la surface en coupe des VJI diminue et celle des VF augmente. Compte tenu du diamètre des aiguilles utilisées (1 à 2 mm) pour ponctionner ces vaisseaux, des modifications de diamètre de l’ordre du millimètre peuvent avoir des effets significatifs.
Chez les patients de réanimation, près d’un cinquième des VJI sont de petite taille (diamètre < 5 mm). Globalement, tous ces vaisseaux augmentent de diamètre lors du passage en position de Trendelenburg. Le bénéfice de la manœuvre de Trendelenburg en terme de facilitation de l’insertion d’un CVC est plus marqué pour les VJI de petite taille. Cette manœuvre ne doit cependant pas être appliquée indistinctement à tous les patients. Sa réalisation devra être prudente chez les patients coronariens, chez qui elle est responsable d’une augmentation de la consommation en oxygène du myocarde ; chez les patients ayant une faible réserve pulmonaire ; et chez les patients porteurs d’une hypertension intracrânienne. Il reste à déterminer quelle serait l’inclinaison optimale maximalisant le diamètre des VJI.
Échographie et thromboses veineuses profondes
Les patients de réanimation médicale présentent souvent des pathologies pouvant favoriser la maladie thrombo-embolique (MTE). Les facteurs de risque sont multiples (immobilisation, troubles de la coagulation, déshydratation, lésions endothéliales, etc.) et souvent associés. Le diagnostic de thrombose veineuse profonde (TVP) est difficile en réanimation : les patients ne sont souvent pas aptes à signaler des symptômes évocateurs de TVP. De plus, l’examen clinique est peu sensible et peu spécifique (les TVP non occlusives étant cliniquement silencieuses).
Meyer [9] soulignait en 1995 le peu de signes cliniques de TVP en réanimation traumatologique.
Durbec [10] en 1997 a réalisé des phlébographies chez 80 patients de réanimation après ablation d’un CVC fémoral. Il retrouvait une incidence de TVP de 8,5 % par patient. Aucune des TVP n’était symptomatique.
L’échographie veineuse est l’examen de première intention en cas de suspicion de TVP. Le seul critère indispensable est l’incompressibilité de la veine étudiée. L’adjonction de critère de flux ou de signal doppler augmente la durée de la procédure, mais pas la rentabilité diagnostique de la recherche d’une incompressibilité [11].
Nous avons réalisé en 2001, en réanimation médicale, une étude prospective visant à évaluer l’incidence des TVP. En effet, si cette pathologie a bien été évaluée en réanimation chirurgicale, les travaux menés sur ce thème en réanimation médicale sont plus rares. Trente patients consécutifs âgés de plus de 18 ans et hospitalisés plus de 48 h en réanimation ont été inclus. Une sonde de 7,5 MHz a été utilisée. Dix-sept pour cent des patients ont présenté au cours de leur hospitalisation en réanimation une TVP. La survenue d’une TVP était favorisée par la présence d’un CVC, par la durée d’immobilisation et de ventilation mécanique, par l’absence de prophylaxie médicamenteuse de la MTE, par la durée de maintien en place du CVC et par l’administration sur ce cathéter d’une nutrition parentérale. Toutes les TVP étaient asymptomatiques. Elles étaient toutes situées en position jugulaire interne (figure 2). La revue de la littérature retrouve, en réanimation, une incidence des TVP de 30 % en l’absence de prophylaxie, et une incidence variant de 10 à 34 % lorsqu’une prophylaxie est utilisée [12–17].
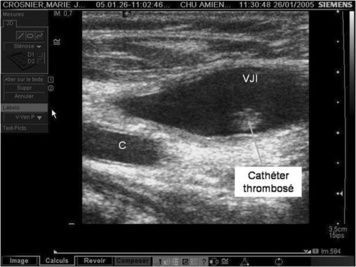 |
| Figure 2 Coupe tronquée cervicale. Manchon thrombotique autour d’un cathéter central. |
L’ensemble de ces études suggère qu’il existe un taux non négligeable de TVP cliniquement muettes en position jugulaire interne ou fémorale. Ces résultats soulignent l’intérêt, chez les patients à haut risque de MTE, de systématiquement rechercher une TVP par échographie veineuse avant la mise en place d’un cathéter veineux central.
Ultrasons et pose des cathéters veineux
Le doppler a été au départ utilisé pour localiser la position des veines profondes et pour les cathétériser. En 1984, Legler et al. [18] ont démontré un certain intérêt par rapport à la mise en place uniquement grâce à des repères anatomiques. Le doppler a été secondairement abandonné au profit de l’échographie bidimensionnelle.
Voie jugulaire
Denys est l’un des premiers auteurs à avoir démontré l’intérêt de la mise en place échoguidée des CVC au niveau jugulaire [19] ; 604 patients chez lesquels une biopsie cardiaque était programmée ont été randomisés pour la mise en place d’un CVC jugulaire par des médecins confirmés, soit en utilisant des repères anatomiques classiques, soit en ponctionnant la veine grâce à un guidage échographique. Avec l’aide de l’échographie, 100 % des cathéters ont été posés avec succès, alors qu’il y a eu 12 % d’échec dans le groupe où la ponction de la jugulaire interne était réalisée sans échographie. La veine a été ponctionnée lors du premier essai dans 78 % des cas avec échographie et dans 38 % des cas sans échographie. L’utilisation de l’échographie a permis : 1) d’augmenter le taux de succès de la ponction et de la mise en place du cathéter ; 2) de réduire la durée de l’insertion ; et 3) d’augmenter le taux de succès lors de la première ponction, diminuant ainsi le temps d’inconfort du patient de même que la nécessité de changer de site et de reponctionner le patient. Le taux de complications était de surcroît moindre dans le groupe « ponction échoguidée ». Dans ce travail, la sonde utilisée était spécialement conçue pour réaliser des ponctions échoguidées.
En réanimation, de nombreuses études conduites généralement sur de petits effectifs ont confirmé ces données. Dans un travail réalisé sur 79 patients, nous avons augmenté le taux de succès de mise en place d’un cathéter veineux en ponctionnant la veine sous le contrôle de l’échographie en utilisant une sonde de 7 MHz ordinaire (figure 3). Deux méta-analyses ont colligé les études publiées sur le sujet.
 |
| Figure 3 Appareil d’échographie SiteRite™ spécialement conçu pour les ponctions échoguidées. |
La méta-analyse de Randolph [20] avait pour objectif d’évaluer la pose échoguidée des CVC par rapport à la méthode « classique », s’appuyant sur les repères anatomiques externes. Huit études randomisées et contrôlées ont été retenues. Deux concernaient la pose de CVC au niveau des VJI, une étude la pose de CVC dans les veines sous-clavières, et deux autres intéressaient à la fois les VJI et les veines sous-clavières. Les données concernant la population, les interventions, le devenir et la qualité méthodologique ont été extraites par deux investigateurs (les désaccords étant résolus par consensus). La synthèse des données montre la supériorité de la pose échoguidée par rapport à la méthode classique en termes de complications survenues pendant la pose, de taux d’échec de pose et de nombre de ponctions nécessaires. Il n’a pas été mis en évidence de gain de temps lors de la pose échoguidée par rapport à la méthode classique. Ce paramètre est néanmoins variable d’une étude à l’autre.
La méta-analyse de Hind [21] a analysé 18 études colligeant un total de 1646 patients, afin d’évaluer l’intérêt de l’insertion de CVC aidée par les ultrasons. Dix de ces études concernaient l’échographie bidimensionnelle, six utilisaient le doppler et deux l’association doppler–échographie bidimensionnelle. Dans ce travail, l’utilisation des ultrasons lors de l’insertion d’un CVC au niveau jugulaire interne diminue le nombre de tentatives de ponction, le temps de procédure, le taux d’échecs et le taux de complications.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








