Chapitre 4
Dermatomycoses
Dermatite à Malassezia (malasséziose)
Caractéristiques
Malassezia pachydermatis est une levure dont la présence en faible nombre est normale dans les conduits auditifs externes, les régions péribuccales, les régions périanales et les replis cutanés humides. Chez le chien, la dermatose survient après prolifération cutanée des Malassezia ou lors du développement d’une réaction d’hypersensibilité à Malassezia. Chez le chien, la prolifération de Malassezia est presque toujours liée à une cause sous-jacente, telle qu’une atopie, une allergie alimentaire, une endocrinopathie, un trouble de la cornéogenèse, une maladie métabolique ou une corticothérapie prolongée (elle peut également être liée à la présence de parasites [NdT]). Chez le chat, la dermatose est due à une prolifération de Malassezia et peut être secondaire à une maladie sous-jacente : virus de l’immunodéficience féline, diabète sucré ou néoplasme interne (elle peut également être secondaire à une maladie métabolique [NdT]). Une dermatite à Malassezia généralisée peut en particulier survenir chez le chat atteint d’une dermatose associée à un thymome ou d’une alopécie paranéoplasique. La dermatite à Malassezia est fréquente chez le chien, en particulier chez le West Highland White Terrier, le Teckel, le Setter anglais, le Basset Hound, le Cocker américain, le Shih Tzu, le Springer Spaniel et le Berger allemand. Ces races pourraient être prédisposées. La dermatite à Malassezia est rare chez le chat.
Diagnostic
1. Exclure les autres hypothèses diagnostiques.
2. Cytologie (test à la cellophane adhésive, calque d’apposition) : la prolifération des Malassezia est confirmée par la mise en évidence de levures rondes à ovales en bourgeonnement (× 100). En cas d’hypersensibilité aux levures, les agents peuvent être difficiles à mettre en évidence.
3. Dermatohistopathologie : dermatite lymphohistiocytaire superficielle périvasculaire à interstitielle, avec présence de levures et parfois de pseudofilaments dans la kératine. Les organismes peuvent être rares et difficiles à mettre en évidence.
4. Culture fongique : M. pachydermatis.
Traitement et pronostic
1. Identifier et corriger toute cause sous-jacente (allergies, endocrinopathie, troubles de la cornéogenèse).
2. Pour les cas peu sévères, un traitement topique seul est souvent efficace. Laver le patient tous les 2 à 3 jours à l’aide d’un shampoing contenant du kétoconazole 2 %, une association kétoconazole 1 % et chlorhexidine 2 %, du miconazole 2 %, de la chlorhexidine 2 à 4 % ou du sulfure de sélénium 1 % (chien uniquement). Les shampoings dotés de deux principes actifs offrent une meilleure efficacité. Poursuivre le traitement jusqu’à guérison des lésions et disparition des levures sur les examens cytologiques de contrôle (environ 4 semaines).
3. Le traitement de choix pour les cas modérés à sévères est le kétoconazole (chien) ou le fluconazole (10 mg/kg PO) administrés avec le repas toutes les 24 heures. Poursuivre le traitement jusqu’à guérison des lésions et disparition des levures sur les examens cytologiques de contrôle (environ 4 semaines).
4. Alternativement, un traitement à base de terbinafine à la dose de 5–40 mg/kg PO toutes les 24 heures ou d’itraconazole à la dose de 5–10 mg/kg toutes les 24 heures pendant 4 semaines peut être efficace.
5. Des publications proposent des protocoles thérapeutiques « pulsés » à base de diverses molécules et à des rythmes d’administration variés ; cependant, ces stratégies nécessitent généralement plus de temps pour guérir l’infection active.
6. Le pronostic est bon si la cause sous-jacente peut être identifiée et corrigée. Dans le cas contraire, il peut s’avérer nécessaire de réaliser des shampoings antifongiques réguliers une à deux fois par semaine afin de prévenir une rechute. Cette maladie n’est pas contagieuse pour l’homme ou pour les autres animaux, sauf chez les individus immunodéprimés.
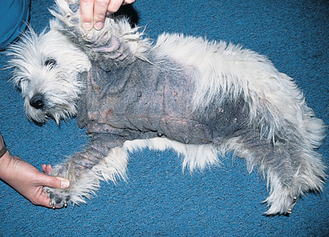
Figure 4.1 Dermatite à Malassezia. Alopécie, lichénification et hyperpigmentation sévères affectant l’ensemble du ventre d’un West Highland White Terrier. La dermatite à Malassezia est secondaire à une dermatite allergique.
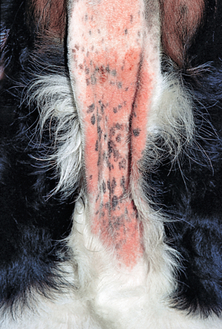
Figure 4.2 Dermatite à Malassezia. Alopécie, érythème et lichénification en face ventrale du cou chez un chien allergique.
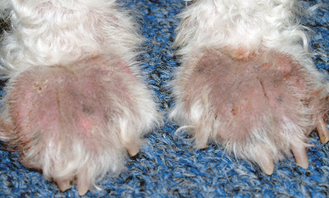
Figure 4.3 Dermatite à Malassezia. Pododermatite due à une dermatite à Malassezia secondaire montrant une alopécie et une lichénification typiques.
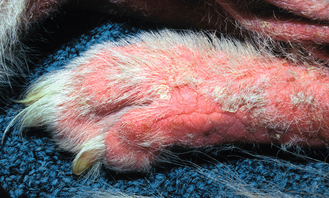
Figure 4.4 Dermatite à Malassezia. Pododermatite sévère montrant une réponse inflammatoire intense résultant d’une hypersensibilité à Malassezia. Érythème, alopécie et lichénification sévères sont apparents.
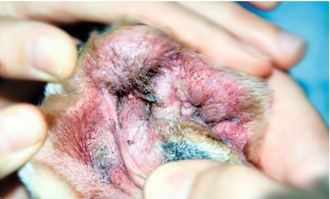
Figure 4.5 Dermatite à Malassezia. Dermatite interdigitée due à une infection secondaire à Malassezia. La peau enflammée, alopécique et grasse entre les coussinets est typique d’une pododermatite à levures.

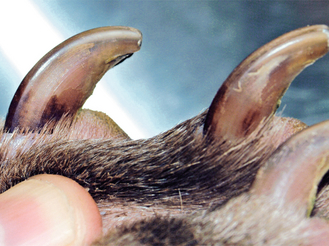
Figure 4.6 Dermatite à Malassezia. Une décoloration brune autour de la base de l’ongle est une modification typique des infections secondaires à Malassezia.
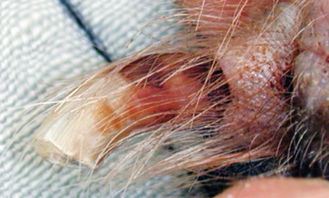
Figure 4.7 Dermatite à Malassezia. La décoloration brune due à une infection à levures est plus prononcée à la base de l’ongle. Elle se distingue de la pigmentation normale de l’ongle par son aspect tacheté et discontinu.
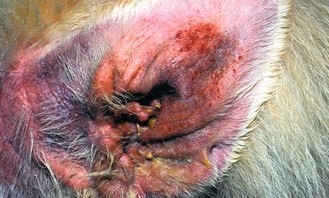
Figure 4.8 Dermatite à Malassezia. L’otite secondaire à Malassezia est un signe fréquent d’allergie ou d’endocrinopathie primaire sous-jacente. Le conduit auditif externe et le pavillon auriculaire présentent une alopécie, un érythème intense et une lichénification typiques d’une dermatite à Malassezia.
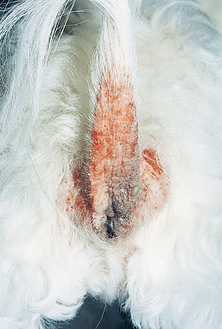
Figure 4.9 Dermatite à Malassezia. Dermatite périanale due à une dermatite à Malassezia secondaire chez un chien souffrant d’allergie alimentaire. L’alopécie, l’érythème et la lichénification sont caractéristiques d’une dermatite à Malassezia.

Figure 4.10 Dermatite à Malassezia. Une dermatite à levures peut provoquer des lésions typiques de l’acné féline. L’alopécie, la décoloration brune et des comédons sont visibles.
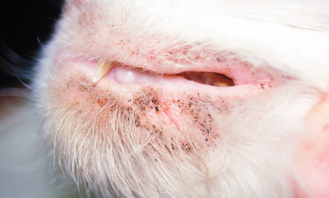
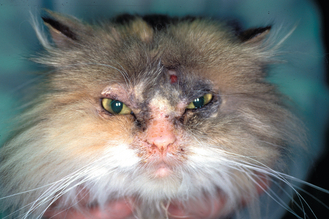
Figure 4.11 Dermatite à Malassezia. Dermatite péribuccale due à une infection secondaire à Malassezia chez un chat.
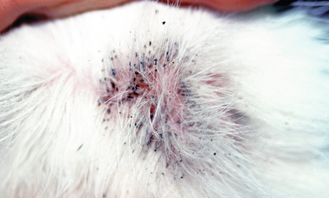
Figure 4.12 Dermatite à Malassezia. Chez le chat, une dermatite à Malassezia secondaire peut donner naissance à une séborrhée grasse. Chez ce chat, l’exsudat cireux agglutinant la base des poils est typique d’une dermatite à Malassezia féline.
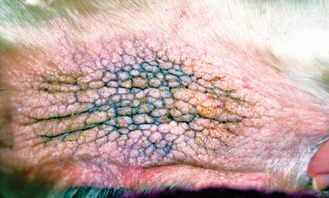
Figure 4.13 Dermatite à Malassezia. Lésion typique en « peau d’éléphant » mettant en évidence alopécie, érythème, hyperpigmentation et lichénification dus à une dermatite à Malassezia.
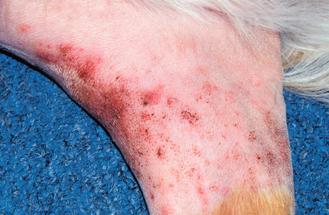
Figure 4.14 Dermatite à Malassezia. Cette dermatite papuleuse sur l’avant-bras d’un chien allergique est due à une dermatite à Malassezia secondaire. La dermatite papuleuse représente une forme lésionnelle inhabituelle de dermatite à Malassezia ; elle est plus typique d’une pyodermite bactérienne.
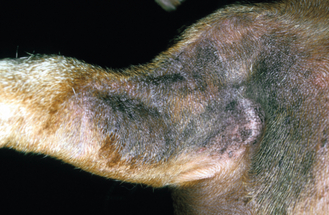
Figure 4.15 Dermatite à Malassezia. Présence sur l’avant-bras d’une dermatite à Malassezia plus typique que sur la figure 4.14. L’alopécie, l’hyperpigmentation et la lichénification (« peau d’éléphant ») sont très caractéristiques d’une dermatite à Malassezia.

Figure 4.16 Dermatite à Malassezia. Ce jeune Beagle montre une décoloration brune du poil sur les pattes et sur le ventre. Le poil et la peau sont gras avec une odeur rance typique d’une infection à Malassezia.

Figure 4.17 Dermatite à Malassezia. Vue rapprochée du chien de la figure 4.16. La décoloration brune des pieds est visible ; il s’agit d’une modification précoce due à l’infection à Malassezia.
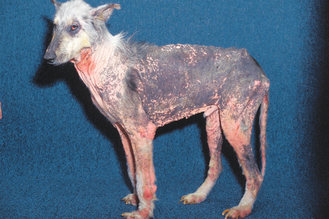
Figure 4.18 Dermatite à Malassezia. Alopécie et lichénification généralisées chez un Colley adulte. La dermatite à Malassezia est secondaire à une dermatite allergique.
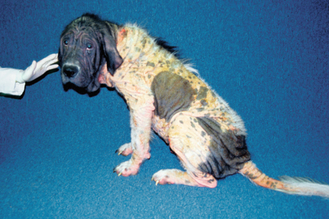
Figure 4.19 Dermatite à Malassezia. Alopécie et lichénification (« peau d’éléphant ») généralisées typiques d’une dermatite à Malassezia chez un chien souffrant d’une séborrhée primaire idiopathique.
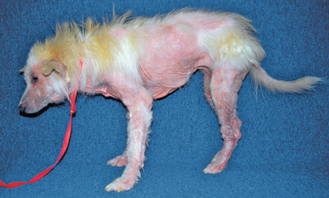
Figure 4.20 Dermatite à Malassezia. Alopécie et érythème intense généralisés dus à une réaction d’hypersensibilité aux levures chez un chien souffrant d’une dermatite à Malassezia sévère secondaire à une allergie.
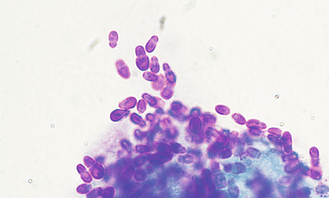
Figure 4.21 Dermatite à Malassezia. Cytologie des Malassezia observées à l’objectif × 100 (huile à immersion).
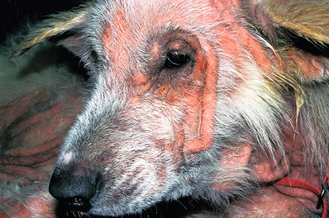
Figure 4.22 Dermatite à Malassezia. Vue rapprochée du chien de la figure 4.20. Mise en évidence d’un érythème et d’une alopécie intenses associés à une lichénification précoce, dus à une réaction d’hypersensibilité aux levures.
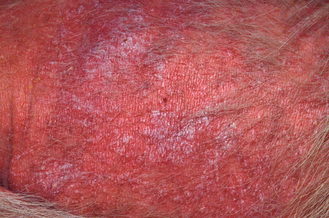
Figure 4.23 Dermatite à Malassezia. Vue rapprochée du chien de la figure 4.20. L’érythème intense et l’alopécie visibles sur le thorax sont dus à une réaction d’hypersensibilité aux levures. Note : on observe un début de lichénification de la peau, typique d’une dermatite à Malassezia.
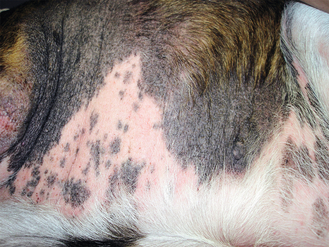
Figure 4.24 Dermatite à Malassezia. Alopécie et lichénification sévères typiques d’une dermatite à Malassezia sur le ventre d’un chien allergique.
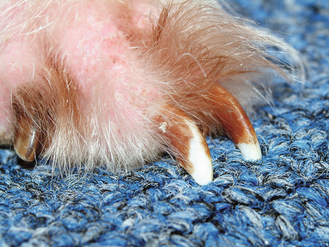
Figure 4.25 Une décoloration brune et tachetée de l’ongle est un symptôme évocateur de dermatite à levures.
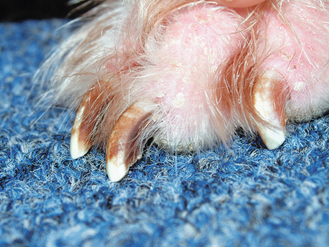
Figure 4.26 Dermatite à Malassezia. La décoloration brune de l’ongle est caractéristique d’une dermatite à levures. Si la couleur était due à une pigmentation normale, elle s’étendrait sur toute la longueur de l’ongle.
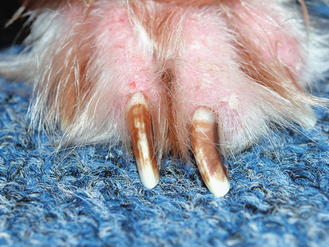
Figure 4.27 Dermatite à Malassezia. Une décoloration brune et tachetée de l’ongle est un symptôme évocateur de dermatite à levures.
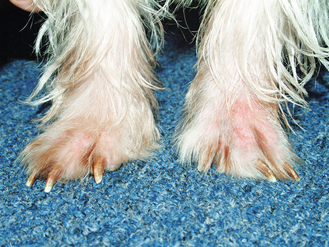
Figure 4.28 Dermatite à Malassezia. Pododermatite sévère chez un chien atteint d’atopie. Note : l’infection concerne la peau et les ongles de ce chien.
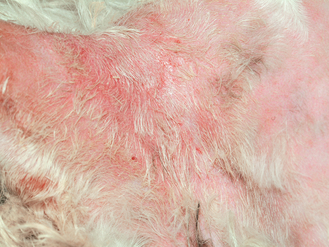
Figure 4.29 Dermatite à Malassezia. Érythème et alopécie sévères en région axillaire d’un chien. Noter la présence d’un exsudat suintant en formation.
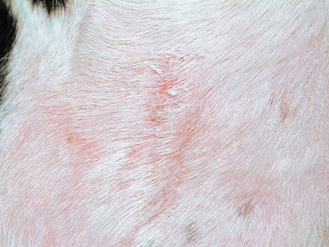
Figure 4.30 Dermatite à Malassezia. Cette éruption papuleuse associée à une desquamation est plus typique d’une folliculite, démontrant ainsi l’intérêt du recours à un examen cytologique cutané de routine pour différencier les causes d’infection.
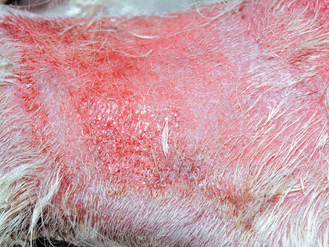
Figure 4.31 Dermatite à Malassezia. Érythème et alopécie sévères avec formation d’érosions. Cette lésion profonde n’est pas typique d’une infection à levures mais fut diagnostiquée par l’examen cytologique.
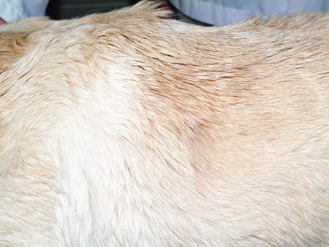
Figure 4.32 Dermatite à Malassezia. La présence d’une séborrhée grasse (huileuse) généralisée intéressant la peau et le pelage est un symptôme fréquent de dermatite à Malassezia.
Candidose (muguet)
Caractéristiques
La candidose est une infection cutanée opportuniste fruit de la prolifération de Candida sp., champignon dimorphique faisant partie de la flore normale des muqueuses. La prolifération cutanée est généralement facilitée par un facteur sous-jacent, tel qu’une lésion cutanée due à un traumatisme chronique ou en raison de l’humidité, d’une maladie immunodépressive, ou d’un usage prolongé de molécules cytotoxiques ou d’antibiotiques à large spectre. Les candidoses sont rares chez le chien et le chat.
Diagnostic
1. Exclure les autres hypothèses diagnostiques.
2. Cytologie (calque, exsudat) : inflammation suppurée avec de nombreuses levures bourgeonnantes et de rares pseudofilaments mycéliens.
3. Dermatohistopathologie : dermatite superficielle, hyperkératose parakératosique et levures en bourgeonnement accompagnées occasionnellement de pseudofilaments mycéliens ou de vrais filaments mycéliens dans la kératine.
4. Culture fongique : Candida spp. Candida faisant partie de la flore normale des muqueuses, il convient de confirmer les résultats positifs d’une culture par un examen histologique.
Traitement et pronostic
1. Identifier et corriger toute cause sous-jacente.
2. Pour les lésions cutanées ou cutanéomuqueuses localisées, tondre et nettoyer la zone affectée. Laver le patient tous les 2 à 3 jours à l’aide d’un shampoing contenant du kétoconazole à 2 %, une association kétoconazole 1 %–chlorhexidine 2 %, du miconazole 2 %, ou de la chlorhexidine 2 à 4 %. Les shampoings dotés de deux principes actifs offrent une plus grande efficacité.
3. Appliquer un traitement antifongique topique jusqu’à guérison des lésions (environ 1 à 4 semaines). Les traitements topiques efficaces incluent :
– crème, spray ou lotion de miconazole 1 à 2 % toutes les 12 à 24 heures ;
– crème, lotion ou solution de clotrimazole 1 % toutes les 6 à 8 heures ;
4. Pour les lésions généralisées ou buccales, administrer un traitement antifongique systémique (4 semaines au minimum) et le poursuivre pendant au moins 1 semaine au-delà de la guérison clinique complète). Les traitements systémiques efficaces incluent :
– kétoconazole à la dose de 10 mg/kg PO avec l’alimentation toutes les 24 heures ;
– fluconazole à la dose de 10 mg/kg PO toutes les 24 heures ;
– terbinafine à la dose de 30–40 mg/kg PO toutes les 24 heures ;
– itraconazole à la dose de 5–10 mg/kg PO avec l’alimentation toutes les 24 heures.
5. Le pronostic est bon à correct si la cause sous-jacente peut être corrigée. Une candidose n’est pas contagieuse pour l’homme ni pour les autres animaux.
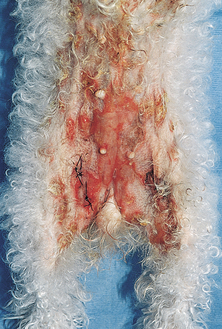
Figure 4.34 Candidose. Lésions superficielles érosives et suintantes sur le ventre d’un chien. (Remerciements à A. Yu.)
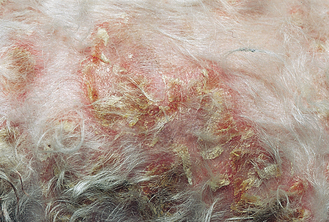
Figure 4.35 Candidose. Vue rapprochée du chien de la figure 4.34. Érythème et croûtes sur l’abdomen. (Remerciements à A. Yu.)
Dermatophytose (teigne)
Caractéristiques
Une dermatophytose est une infection des tiges pilaires ou de la couchée cornée due à des champignons kératinophiles. Elle est fréquente chez le chien et le chat. Des incidences plus importantes sont rapportées chez les chatons, les chiots, les animaux immunodéprimés et les chats à poils longs. Le chat persan, le Yorkshire et le Jack Russel Terrier semblent prédisposés.
Diagnostic
1. Exclure les autres hypothèses diagnostiques.
2. Examen en lampe de Wood (ultraviolets) : les poils montrent une fluorescence jaune vert en présence de souches de Microsporum canis. Cet examen de dépistage est facile, mais des résultats faux négatifs et faux positifs sont fréquents.
3. Trichogramme (poils ou squames éclaircis dans la potasse) : rechercher les tiges pilaires infiltrées par des filaments mycéliens ou des arthrospores. Les éléments fongiques sont souvent difficiles à observer.
4. À l’examen histopathologique, les observations sont variables et peuvent inclure : périfolliculite, folliculite, furonculose, dermatite superficielle périvasculaire ou interstitielle, orthokératose ou parakératose épidermique et folliculaire, ou dermatite suppurée ; mycéliums fongiques et arthrospores dans la couche cornée ou les tiges pilaires.
5. Culture fongique : Microsporum spp. ou Trichophyton spp.
6. L’analyse PCR, lorsqu’elle est disponible, peut simplifier le diagnostic.
Traitement et pronostic
1. Si la lésion est focale, tondre largement autour de cette dernière et appliquer un traitement topique antifongique toutes les 12 heures jusqu’à guérison des lésions. (Certains dermatologues pensent que la tonte favorise la progression des lésions sur l’animal et contamine l’environnement.) Les traitements topiques efficaces incluent les produits comprenant les molécules suivantes :
2. Si la réponse au traitement local est décevante, traiter l’animal pour une dermatophytose généralisée.
3. En cas de maladie généralisée : rincer ou baigner l’ensemble du corps de l’animal une ou deux fois par semaine (4 à 6 semaines au minimum) avec un traitement topique antifongique jusqu’à obtenir des résultats négatifs lors des mises en culture de contrôle. Il peut être utile de laver l’animal avec un shampoing à base de chlorhexidine et de miconazole (ou de kétoconazole) juste avant de procéder au bain antifongique. Les chiens atteints d’une dermatophytose généralisée peuvent être guéris à l’aide d’un traitement topique seul, tandis que les chats ont pratiquement toujours besoin d’un traitement systémique concomitant. Les solutions antifongiques topiques efficaces sont les suivantes :
4. Chez le chat atteint d’une dermatophytose et chez le chien ne répondant pas au seul traitement topique, ajouter un traitement antifongique systémique de longue durée et poursuivre ce traitement 3 à 4 semaines après l’obtention de résultats négatifs aux cultures fongiques de contrôle. La durée moyenne du traitement est d’environ 8 à 12 semaines.
Les traitements antifongiques systémiques efficaces incluent les suivants :
– terbinafine à la dose de 30–40 mg/kg PO toutes les 24 heures ;
– kétoconazole à la dose de 10 mg/kg PO toutes les 24 heures avec le repas (chien) ;
– fluconazole à la dose de 10 mg/kg PO toutes les 24 heures avec le repas ;
– itraconazole à la dose de 5–10 mg/kg PO toutes les 24 heures avec le repas.
Les traitements antifongiques systémiques moins efficaces sont les suivants :
– griséofulvine micronisée à raison d’au moins 50 mg/kg/jour PO avec un repas riche en graisse ;
– griséofulvine ultramicronisée à raison de 5–10 mg/kg/jour PO avec un repas riche en graisse.
5. Alternativement, un traitement pulsé peut être presque aussi efficace et de nombreux protocoles ont été publiés avec diverses molécules. Il convient de poursuivre les traitements pulsés jusqu’à obtenir deux résultats négatifs successifs, réalisés à 2 ou 4 semaines d’intervalle, lors des mises en culture de contrôle.
6. Identifier et traiter tous les animaux infectés, y compris les porteurs asymptomatiques. Traiter prophylactiquement tous les chats et les chiens non infectés mais exposés à l’aide de lotions ou de bains antifongiques hebdomadaires pendant toute la durée du traitement des animaux infectés.
7. Nettoyer minutieusement l’environnement en retirant tous les objets contaminés et en désinfectant l’environnement à l’eau de Javel (les aspirateurs peuvent favoriser une contamination de l’environnement).
8. Pour les infections endémiques impliquant des foyers avec plusieurs animaux, des chatteries ou des installations animalières, prescrire un traitement selon les recommandations de l’encadré 4.1.
9. Le lufénuron ne présente pas une efficacité constante dans le traitement ou la prévention de l’infection.
10. Le pronostic est généralement bon, excepté au sein des chatteries et des foyers où résident plusieurs chats infectés de manière enzootique. Les animaux atteints d’une maladie immunosuppressive sous-jacente présentent également un moins bon pronostic de guérison. Les dermatophytoses sont contagieuses pour les autres animaux et pour l’homme.

Figure 4.36 Dermatophytose. Alopécie focale et croûtes sur le museau d’un chat dues à Microsporum canis. (Remerciements à J. MacDonald.)
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree