Chapitre 2 Le positionnement
L’étape clé de l’examen mammographique
Le positionnement du sein est une étape primordiale en mammographie et sa technique doit être irréprochable. Le développement de l’imagerie mammaire numérique ne change rien à cet impératif. L’objectif est de radiographier la glande mammaire dans sa totalité, y compris les plans profonds. Le positionnement conditionne l’obtention d’images de qualité optimale indispensables à l’interprétation et répond à de nombreux critères d’exigence. L’ensemble des recommandations ainsi que des informations détaillées est décrit dans la seconde édition de Mammographic Imaging : a practical guide de Valérie F. Andolina [1]. La réalisation technique des mammographies reste du ressort des manipulateurs en électroradiologie médicale exclusivement. En pratique, il est indispensable pour les manipulateurs de connaître et d’appliquer un certain nombre de règles inhérentes à la technique de positionnement mammographique. En France, ces techniques sont enseignées aux manipulateurs au cours des sessions de formation conduites par l’association Forcomed obligatoires pour participer au dépistage organisé du cancer du sein.
Quelques bonnes pratiques valables pour l’ensemble des incidences mammographiques
Choix du palpateur (18 × 24 ou 24 × 30) : il est adapté au volume mammaire afin d’optimiser l’étalement de la glande, dans sa globalité.
Paramètres d’acquisition : la sélection des mAs, du kilovoltage et de la combinaison anode/filtration dépend de l’épaisseur et de la densité du sein à radiographier. Pour plus de détails à ce sujet, se référer au chapitre 1 de ce manuel dédié aux bases techniques de la mammographie.
Compression : une compression correcte doit être progressive, douce et efficace. Ses intérêts sont multiples [2] :
• réduction du rayonnement diffusé grâce à la diminution de l’épaisseur du sein ;
• limitation du flou cinétique en immobilisant le sein ;
• diminution du flou géométrique en réduisant la distance sein–récepteur ;
• uniformisation de la densité optique en homogénéisant l’épaisseur et en étalant la glande ;
• réduction de la dose d’irradiation en corrélation avec la diminution de l’épaisseur du sein.
À la fin d’une compression correcte, le mamelon se situe à mi-distance entre le détecteur et le palpateur (fig. 2.1).
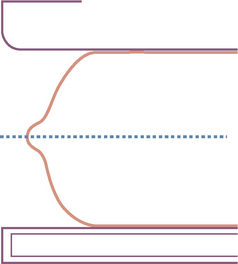
Fig. 2.1 Compression correcte du sein. Le mamelon est à mi-distance entre le palpateur et le récepteur.
L’autocompression peut être une alternative à la compression réalisée par le manipulateur. Elle consiste à faire appuyer la patiente elle-même sur la pédale de compression, améliorant ainsi la tolérance au geste, parfois difficilement supporté [3].
Ligaments suspenseurs de la partie supéro-interne (fig. 2.2) : ils fixent le sein à la paroi thoracique et expliquent pourquoi il est peu mobilisable à cet endroit. En revanche, la mobilité des quadrants inféro-externes du sein sera utilisée pour faciliter le positionnement.
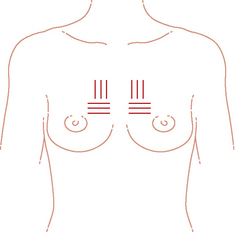
Fig. 2.2 Ligaments suspenseurs du sein qui fixent les quadrants supéro-internes à la paroi thoracique.
Choix de l’exposeur automatique : en cas de réglage manuel, toujours sélectionner la cellule la plus distale complètement recouverte, là où se situe la glande (fig. 2.3).
Incidences fondamentales
Incidence de face ou craniocaudale
Le faisceau de rayons X aborde le sein de façon craniocaudale (fig. 2.4).
Déroulement chronologique
Le statif est à 0°. La patiente est droite, strictement face au mammographe.
Critères de bonne incidence (fig. 2.5)
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree