Chapitre 17 Masses et thrombus
Dans ce chapitre, les lésions cardiaques sont présentées par ordre de fréquence : les thrombus sont traités en premier, puis les lésions cardiaques secondaires, et enfin les tumeurs cardiaques primitives (TCP), qui sont les plus rares. Les caractéristiques principales de ces lésions sont résumées dans le tableau 17.1. Le dernier paragraphe est consacré aux diagnostics différentiels, notamment les variantes anatomiques, pièges diagnostiques classiques.
Thrombus intracardiaques
Les thrombus représentent la cause la plus fréquente de masse intracardiaque. Par ordre de fréquence, ils se localisent dans le ventricule gauche (VG), dans l’atrium gauche et dans les cavités droites. Certaines pathologies générales peuvent favoriser leur survenue comme une néoplasie profonde, une coagulopathie, la prise de stéroïdes anabolisants, une endocardite, un syndrome de Churg et Strauss ou une maladie de Behçet [1].
Thrombus intraventriculaires gauches
Ils se rencontrent le plus souvent dans les suites d’un infarctus (5 % des patients) sous la forme d’un thrombus mural en regard d’une paroi ventriculaire gauche infarcie, akinétique ou hypokinétique [2]. Toutes les localisations sont possibles, la pointe du VG étant la zone la plus fréquente en regard d’un infarctus antérieur. Un anévrisme ou un faux anévrisme postinfarctus facilitent leur formation, de même que toute cause d’altération de la fonction contractile ventriculaire. Au stade aigu, le thrombus est au contact de la paroi. À un stade chronique, il peut s’incorporer dans la paroi et être réendothélialisé, devenant un thrombus organisé avec un risque embolique moindre [3].
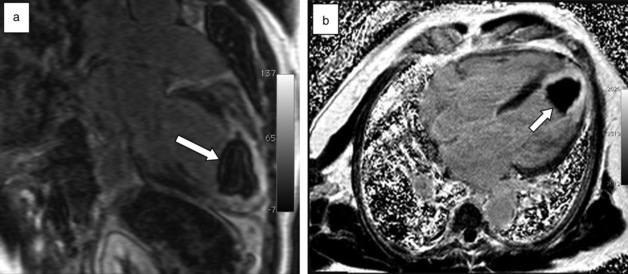
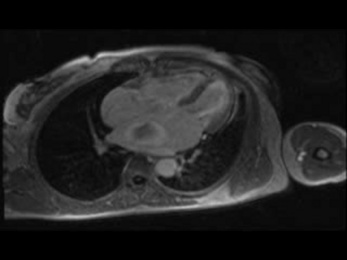
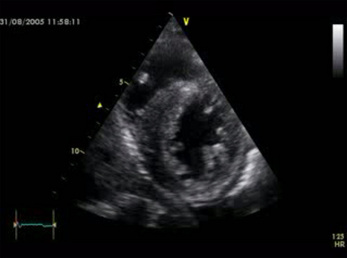
L’échographie transthoracique (ETT) est la technique la plus utilisée en routine clinique pour détecter un thrombus dans le VG. Classiquement, il apparaît sous la forme d’une image hyperéchogène au contact de la paroi myocardique, souvent hypo- ou akinétique (fig. 17.1). La pointe du VG, siège classique des thrombus dans les infarctus antérieurs, est une zone d’étude difficile en échographie et des faux négatifs peuvent se rencontrer. La différenciation entre paroi myocardique et thrombus est parfois délicate en ETT du fait de leur faible différence d’échogénicité. La distinction échographique entre thrombus subaigu et thrombus organisé (avec un risque embolique moindre) est également difficile [3].
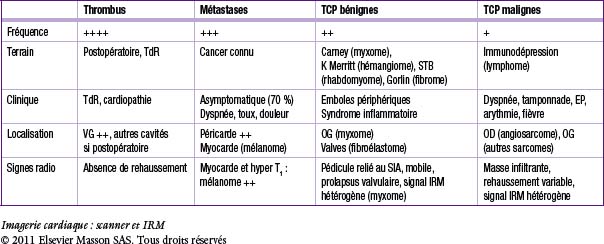
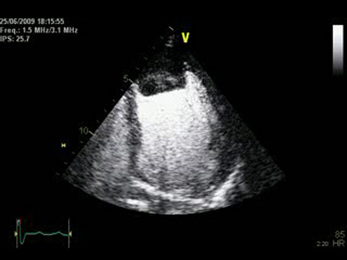
Fig. 17-1 Thrombus, échographie cardiaque transthoracique.
Thrombus hyperéchogène (flèche) situé en regard de la pointe du VG (![]()
et
). 
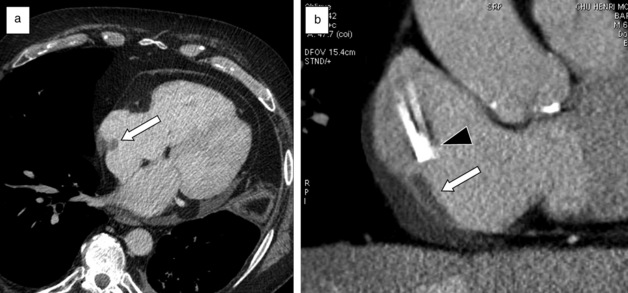
Le scanner permet une étude complète de la cavité cardiaque gauche. Il est supérieur à l’ETT pour détecter des thrombus intraventriculaires gauches. Le thrombus apparaît sous la forme d’une image hypodense non rehaussée, en général arciforme, au contact d’une paroi ventriculaire amincie, parfois calcifiée (fig. 17.2). La réalisation d’une phase d’acquisition tardive, en complément ou en remplacement du passage précoce, 5 minutes après injection, semble la meilleure façon de procéder pour détecter et caractériser les thrombus en scanner. Il est recommandé de diminuer le kilovoltage à 80 kV (100 kV pour les patients de plus de 80 kg) afin d’améliorer le contraste de l’image et de réduire l’irradiation. Il est également pertinent d’utiliser une collimation plus épaisse, aux alentours de 1,5 mm, et d’injecter une quantité plus élevée de produit de contraste (100 à 140 ml).
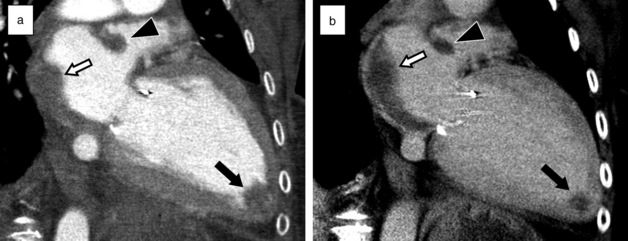
Fig. 17-2 Thrombus multiples, scanner cardiaque avec injection, temps artériel et tardif (2 minutes).
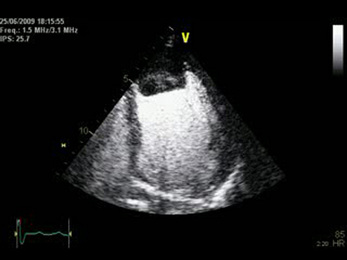
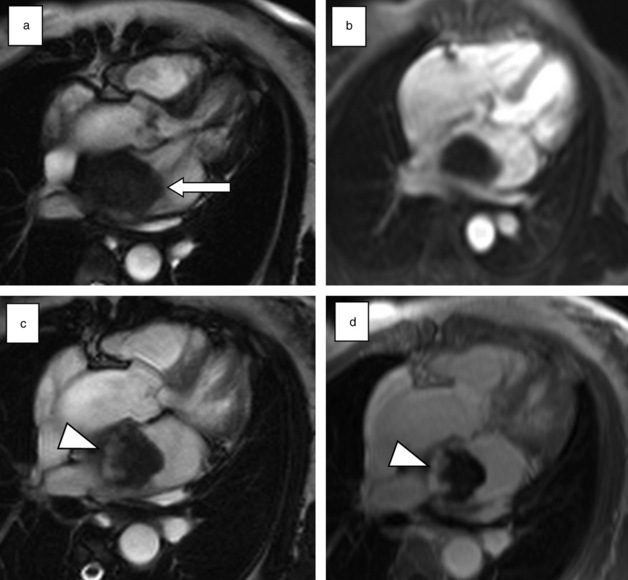
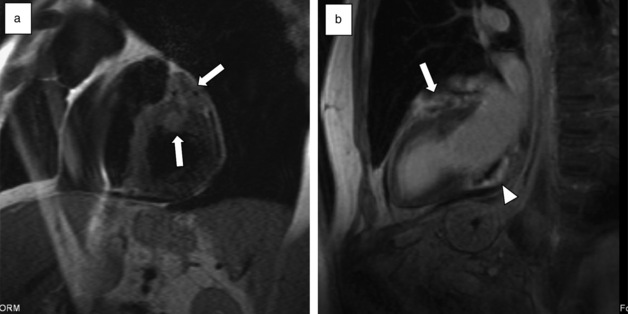
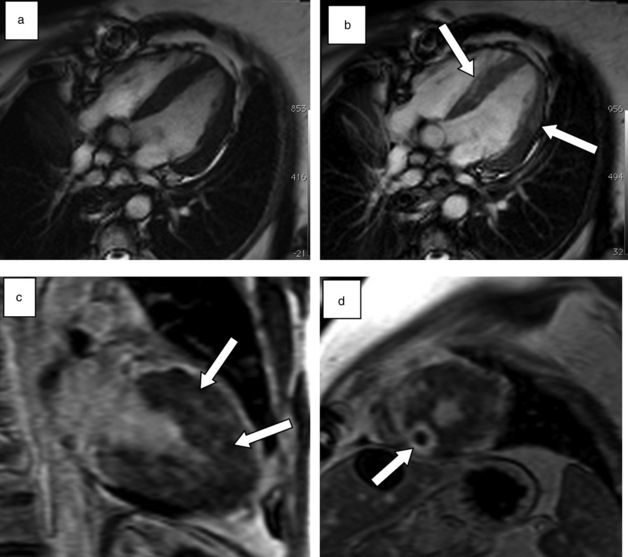
L’imagerie par résonance magnétique (IRM) est la technique la plus sensible pour détecter un thrombus intracardiaque du fait de son excellente résolution en signal. Les séquences sang noir T2 sont relativement peu utiles, car des artéfacts de flux gênent souvent la détection du thrombus. Les séquences sang noir T1 sont également assez peu informatives, car le signal T1 (et T2) du thrombus est en effet variable et peu spécifique. Sur les séquences de ciné-IRM, le thrombus apparaît comme une masse de taille variable, en général en hypo- ou en isosignal comparativement au reste du myocarde, en regard d’une paroi myocardique hypo- ou akinétique. Lorsqu’il est de petite taille, il peut être difficile à différencier du myocarde adjacent. La normalité des séquences de ciné-IRM n’élimine donc pas le diagnostic. Sur les séquences dynamiques de perfusion, le thrombus apparaît en hyposignal franc. Les séquences de rehaussement tardif, acquises 10 à 15 minutes après injection, sont les plus sensibles pour détecter les thrombus, notamment de petite taille. Le thrombus apparaît comme une image linéaire ou nodulaire, en hyposignal franc (comparativement au myocarde), au contact d’une paroi amincie, nécrosée en hypersignal (fig. 17.3).
Une ambiguïté d’annulation du signal du thrombus peut se rencontrer sous la forme d’une bordure en hyper- ou hyposignal autour du thrombus (fig. 17.3). Pour résoudre ce problème, il a été proposé d’utiliser un temps d’inversion élevé (600 ms) de façon à annuler correctement le signal du thrombus et à laisser les autres structures (myocarde, sang) en hypersignal [2]. Un calcul du temps d’inversion du thrombus avant injection, servant de valeur de référence comme temps d’inversion après injection, est également possible. L’utilisation de séquences sensibles à la phase (type phase-sensitive inversion recovery [PSIR]) est également un moyen de s’affranchir de l’ambiguïté de signal, le thrombus apparaissant en hyposignal franc sur l’image de phase (fig. 17.4). Certains auteurs ont rapporté des prises de contraste de thrombus ancien organisé [4,5]. La différenciation avec une lésion tissulaire devient alors difficile en imagerie (fig. 17.5).
Thrombus dans l’atrium gauche
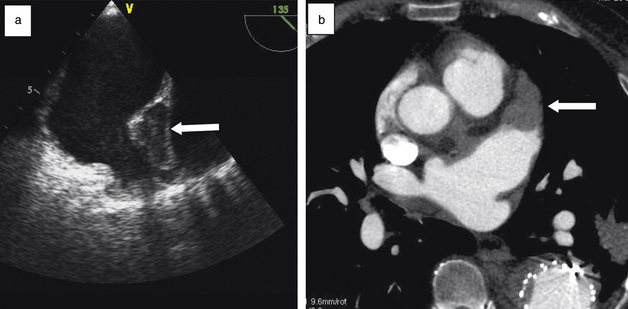
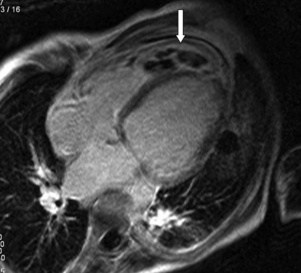
Les thrombus localisés dans l’auricule gauche sont de diagnostic difficile en échographie, car l’auricule gauche contient des trabéculations musculaires échogènes qui peuvent être prises à tort pour un thrombus [6]. Au scanner, on visualise de façon fiable l’atrium et l’auricule gauche. Un thrombus apparaît sous la forme d’une image linéaire ou nodulaire hypodense située contre une paroi auriculaire (souvent paroi postérieure) (fig. 17.5) ou dans l’auricule gauche (fig. 17.6). Un aspect hypodense de l’auricule peut se rencontrer, lié à un remplissage retardé. Un second passage plus tardif (1–2 minutes) permet de confirmer l’homogénéisation de l’auricule et l’absence de thrombus. L’IRM peut également détecter un thrombus auriculaire dont les caractéristiques sont superposables à celles du thrombus intraventriculaire gauche.
Thrombus dans le ventricule droit
La découverte d’un thrombus intraventriculaire droit est rare. Elle peut se faire dans le cadre du bilan d’une embolie pulmonaire, d’une dysplasie arythmogène du ventricule droit (DAVD), d’une maladie de Behçet, d’une néoplasie ou d’un traumatisme. Les thrombus du ventricule droit (VD) peuvent être accolés contre la paroi dans le cadre d’une cardiopathie droite avec stase sanguine, ou être flottants dans la cavité ventriculaire, d’origine thromboembolique (fig. 17.7). Il s’agit alors d’une urgence thérapeutique avec un risque d’embolie pulmonaire imminente (mortalité supérieure à 40 %).
Thrombus dans l’atrium droit
Deux types de thrombus peuvent être individualisés.
Le thrombus issu d’une thrombose veineuse périphérique est en général serpentiforme, mobile, dans l’atrium droit, parfois dans le ventricule. Traduisant une embolie pulmonaire imminente, il est associé à une mortalité élevée et sa migration est souvent fatale. Il peut être enclavé sur la valve tricuspide, voire passer alternativement dans l’atrium et le VD. Un thrombus dans les cavités droites doit être systématiquement recherché sur un angioscanner réalisé pour embolie pulmonaire.
Le thrombus adhérent est favorisé par la stase sanguine liée à une pathologie congénitale ou acquise, ou par un corps étranger comme une sonde de stimulation cardiaque (fig. 17.8). Sa base d’implantation est large, il siège contre la paroi libre ou contre le septum interatrial (SIA). Son potentiel emboligène est moindre.
Tumeurs cardiaques
Tumeurs cardiaques secondaires
Les métastases cardiaques sont 20 à 40 fois plus fréquentes que les TCP [7]. Dans les séries autopsiques, elles sont retrouvées chez 10 à 12 % des patients porteurs d’un cancer. L’atteinte cardiaque peut se faire par contiguïté (tumeur bronchopulmonaire ou mammaire), par voie hématogène (mélanome, sarcome, tumeur bronchopulmonaire), par voie transveineuse (cancer du rein, tumeur hépatique, léiomyome) ou par voie lymphatique rétrograde (leucémie, lymphome, tumeur bronchopulmonaire) [8].
Les tumeurs métastasant le plus fréquemment au cœur sont, par ordre de fréquence, le cancer du poumon (jusqu’à 36 % dans certaines séries autopsiques), les tumeurs hématologiques (leucémies, lymphomes), le cancer du sein et le cancer de l’œsophage [7]. Le mélanome peut induire une infiltration métastatique diffuse du myocarde par voie hématogène. Le péricarde est le site le plus souvent atteint. Seulement 5 % des métastases cardiaques sont des lésions endocardiques ou intracavitaires. Les métastases péricardiques apparaissent le plus souvent tardivement dans l’évolution de la pathologie cancéreuse et le patient a en général d’autres sites métastatiques au moment du diagnostic. Le pronostic est sombre : un tiers des patients décèdent de complications directement liées à l’atteinte cardiaque (tamponnade, invasion coronaire).
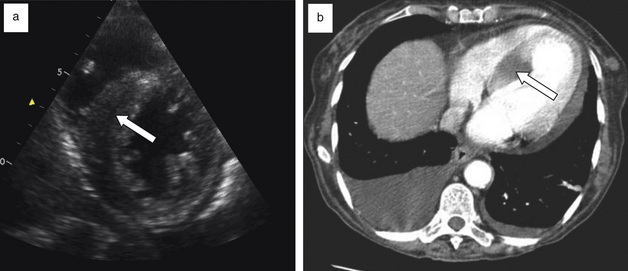
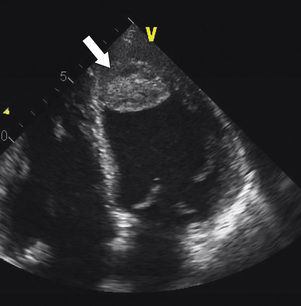
L’échographie met en évidence une ou plusieurs masses intramyocardiques ou péricardiques, souvent hypoéchogènes (fig. 17.9). Un épanchement péricardique est fréquemment associé, dont le contenu peut être anéchogène liquidien ou hyperéchogène du fait de la présence de sang ou de cellules.
Au scanner, les métastases cardiaques se présentent généralement comme une masse tissulaire péricardique ou myocardique, prenant le contraste de façon variable. Rarement, des calcifications sont présentes (métastases d’ostéosarcomes). Si l’atteinte cardiaque s’est faite par contiguïté, le scanner retrouve la lésion primitive juxtacardiaque, souvent pulmonaire, avec disparition du liseré graisseux entre la tumeur et le péricarde (mieux visible en IRM) [8]. Un épanchement péricardique et/ou un épaississement des feuillets péricardiques peuvent être associés.
En IRM, les métastases sont généralement en hyposignal T1 et en hypersignal T2, avec des degrés variés de rehaussement après injection. Les métastases de mélanome peuvent apparaître en hypersignal T1 du fait des propriétés paramagnétiques de la mélanine [9] (fig. 17.10). Un épanchement péricardique est souvent associé, classiquement hémorragique ou sérosanguin, en hypersignal T1 [7]. Citons le cas des tumeurs carcinoïdes, qui peuvent donner des épaississements valvulaires paranéoplasiques [10] visibles en IRM ou plus rarement des métastases myocardiques [11] (fig. 17.11).
Tumeurs cardiaques primitives
Les TCP sont rares : leur incidence varie suivant les séries autopsiques entre 0,0017 et 0,19 % [12,13]. Les trois quarts sont bénignes, représentées en majorité par le myxome de l’atrium gauche (75 % des tumeurs bénignes) [14], la quasi-totalité des TCP malignes étant des sarcomes. Les métastases cardiaques sont plus fréquentes que les tumeurs primitives. Elles sont diagnostiquées en moyenne chez 6 % des patients cancéreux dans les séries autopsiques [15].
Tumeurs cardiaques primitives bénignes
Leur incidence varie suivant l’âge du patient [15]. Chez le nourrisson, le rhabdomyome est la tumeur la plus fréquente (65 %), devant le tératome (18 %) et le fibrome (12 %). Entre 1 et 16 ans, 50 % des TCP sont des rhabdomyomes, suivis par les myxomes, tératomes et fibromes (15 % chaque). Au-delà de 16 ans, le myxome est la tumeur dominante (50 %), suivi par le fibroélastome papillaire (15 %) et le lipome (10 %). Les autres tumeurs sont nettement plus rares (moins de 3 %). Les principales sont les fibromes, les hémangiomes, les tératomes, les paragangliomes ou les rarissimes lymphangiomes [16].
Myxome
C’est la tumeur cardiaque bénigne la plus fréquente, découverte le plus souvent entre 30 et 60 ans, avec une nette prédominance féminine. Elle est le plus souvent sporadique, mais des formes familiales existent qui surviennent plus précocement, volontiers multiples et récidivantes (syndrome de Carney) [15].
Le myxome se développe à partir de reliquats embryonnaires mésenchymateux sous-endocardiques habituellement séquestrés dans la région limbique de la fosse ovale, ce qui explique son implantation habituelle sur le SIA [17]. Il se localise de façon préférentielle dans l’atrium gauche, en relation avec le SIA, au contact d’une paroi atriale (paroi postérieure et paroi antérieure), voire directement dans l’auricule gauche. Dans 15 à 20 % des cas, on le rencontre dans l’atrium droit (autour de la fosse ovale) et dans 5 % dans les ventricules. Très rarement, il peut se développer à la surface des valves cardiaques. S’il est en général unique au moment du diagnostic, des formes multiples ont été rapportées [16].
Le myxome se développe sur l’endocarde et n’infiltre pas les plans profonds. Sa consistance est ferme, gélatineuse ou friable. Les trois quarts sont rattachés à l’endocarde par un pédicule ou une base d’implantation, un quart est sessile. Ils sont fréquemment recouverts de thrombus et mesurent en moyenne entre 5 et 6 cm. Histologiquement, ils sont formés d’une matrice myxoïde contenant des îlots de cellules polygonales avec un cytoplasme éosinophile. Leur base d’implantation est richement vascularisée. Des calcifications et des plages d’hémorragies récentes ou plus anciennes (hémosidérine) sont classiques [15].
Les signes cliniques d’un myxome sont dominés par la dyspnée d’effort. Plus rarement, des signes inconstants d’obstruction mitrale (ou tricuspidienne) survenant aux changements de position peuvent s’observer (accès de dyspnée, toux, cyanose, lipothymie, syncope, mort subite). Des signes généraux expliqués par une sécrétion d’interleukine 6 par le fibrome peuvent égarer le clinicien vers une maladie de système ou inflammatoire : asthénie, anorexie, amaigrissement, fièvre, rash cutané, myalgies ou arthralgies sont possibles [18]. Une complication peut parfois amener à la découverte du myxome. Par ordre de fréquence de survenue, citons l’embolie systémique périphérique survenant dans 30 à 40 % des cas (cerveau ++, coronaire), l’apparition d’un anévrisme artériel secondaire à la destruction de la paroi artérielle par un embole de tissu myxomateux ou, exceptionnellement, l’infection du fibrome. Vingt pour cent des patients sont toutefois asymptomatiques. Différentes anomalies peuvent être associées au myxome. Dans le cadre du complexe de Carney (transmission autosomique dominante), on peut rencontrer par ordre de fréquence une lentiginose cutanéomuqueuse, des myxomes cutanés ou muqueux, des lésions micronodulaires surrénaliennes, une atteinte testiculaire, un adénofibrome mammaire et un adénome hypophysaire à GH [19]. Les deux tiers de ces patients présentent des myxomes. D’autres syndromes comme le syndrome NAME ou LAMB ont été décrits. Le traitement est basé sur une exérèse chirurgicale sous circulation extracorporelle. La mortalité est faible, inférieure à 4 %. Une récidive sur le site d’implantation est possible si des cellules dysembryoplasiques sont laissées en place. Quatre-vingt-dix pour cent des récidives surviennent dans les 2 ans, justifiant une surveillance échographique semestrielle pendant 2 ans puis annuelle pendant 4 à 5 ans. Des récidives peuvent également se rencontrer à distance du site d’implantation. Le pourcentage global de récidive varie de 1–3 % pour les formes sporadiques à 12–22 % pour les formes familiales.
À l’auscultation, on peut détecter des signes de sténose mitrale, parfois associés à des signes de régurgitation mitrale et/ou à un murmure protodiastolique (tumor plop), bruit correspondant à la chute du myxome sur l’appareil mitral. Vingt pour cent des patients ont un trouble du rythme à type de fibrillation auriculaire ou flutter [15].
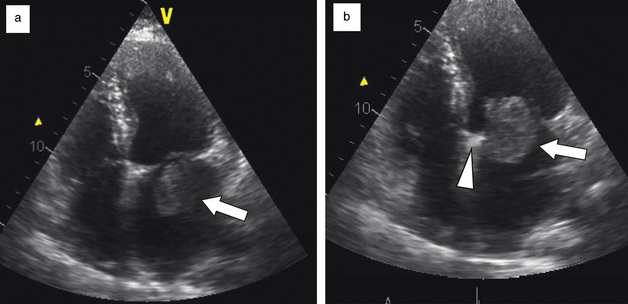
L’ETT est un examen de choix pour le diagnostic. Typiquement en mode bidimensionnel, le myxome apparaît comme une formation nodulaire dans l’atrium gauche reliée au septum par un pédicule, mobile, avec un passage transmitral alternatif [14] (fig. 17.12). Ses contours sont souvent discrètement lobulés (aspect en framboise). L’échostructure du myxome est variable : homogène d’aspect granité ou hétérogène si la tumeur contient des calcifications ou des zones hémorragiques. En mode TM, la présence d’un nuage d’échos denses entre les feuillets mitraux est évocateur. Une diminution de la pente EF et une abrasion de l’onde A sont classiquement associées. Dans les cas difficiles, une échographie transœsophagienne permet une meilleure analyse de l’implantation de la tumeur et de son retentissement sur l’appareil mitral.
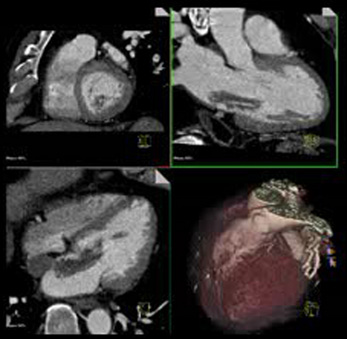
Le scanner met en évidence une formation nodulaire ou lobulée, à limites nettes, iso- ou hypodense par rapport au sang circulant avant injection, hypodense après injection (fig. 17.13). Le rehaussement est hétérogène. Des calcifications en rapport avec de la nécrose, des saignements anciens ou des zones d’ossification intratumorales peuvent se rencontrer. Les calcifications semblent plus fréquentes dans les myxomes des cavités droites [8]. Leur point d’attache n’est pas toujours évident à identifier, surtout dans les tumeurs de grande taille qui remplissent quasi complètement l’atrium.