Chapitre 11 Reconstructions nasales superficielles
Principes généraux de reconstruction
La topographie et la taille sont deux éléments fondamentaux à analyser avant la prise en charge d’une PDS superficielle du nez, ainsi que l’état général et les souhaits du patient.
Topographie de la perte de substance (PDS)
Gonzales-Ulloa a introduit en 1954 le concept d’unités esthétiques de la face ; ces travaux ont été développés par Millard puis Burget et Menick [1]. Le nez n’est pas une simple surface plane ; c’est un volume, une pyramide triangulaire à base inférieure où alternent des surfaces concaves et convexes, créant des collines et des vallées. La réflexion de la lumière va s’effectuer de manière différente selon l’éclairage, créant ainsi un jeu d’ombre et de lumière à l’origine de zones d’isoréflexion correspondant aux sous-unités esthétiques du nez. Les sous-unités esthétiques du nez sont au nombre de sept : trois impaires et médianes, quatre paires et latérales.
La partie médiane du nez comprend :
Cette notion de sous-unités esthétiques, fondamentale, est à la base des principes de reconstruction nasale. Dans la mesure du possible, chaque sous-unité est traitée dans sa totalité, ce qui implique d’étendre, de façon plus ou moins importante, la résection cutanée en tissu sain. Les cicatrices, dissimulées à la jonction des sous-unités, diminuent ainsi l’effet de pièce rapportée (voir figures 11.4b, 11.6b et ![]() figure e.11.3b).
figure e.11.3b).
Taille de la PDS
La taille de la PDS est appréciée à la fois en surface et en profondeur.
Techniques de reconstruction
Les manuels de chirurgie regorgent de techniques de reconstruction nasale décrivant de multiples lambeaux dont certains de réalisation délicate, de fiabilité aléatoire, avec des résultats parfois imprévisibles et difficilement reproductibles, sauf entre des mains entraînées. Le néophyte éprouve beaucoup de difficultés à se frayer un chemin dans cette jungle des lambeaux. Un choix judicieux de lambeaux est préférable à un catalogue exhaustif.
Cicatrisation dirigée
La cicatrisation dirigée est une méthode de réparation simple dont le but est d’obtenir, après une rétraction des berges, un bourgeonnement du sous-sol et une épithélialisation spontanée. La longueur de la technique est le principal inconvénient. Elle trouve ses meilleures indications dans :
Exérèse-suture
L’exérèse-suture est le procédé le plus simple de reconstruction. Le dessin du fuseau tient compte des lignes de moindre tension cutanée :
Greffe de peau
Dans la majorité des cas, il s’agit de greffes de peau totale emportant l’épiderme, le derme et les annexes cutanées. La greffe de peau mince est déconseillée en raison de sa rétraction et de sa cicatrice dyschromique.
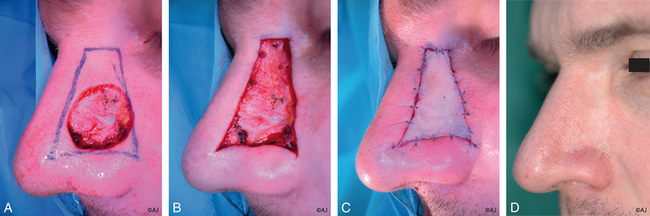
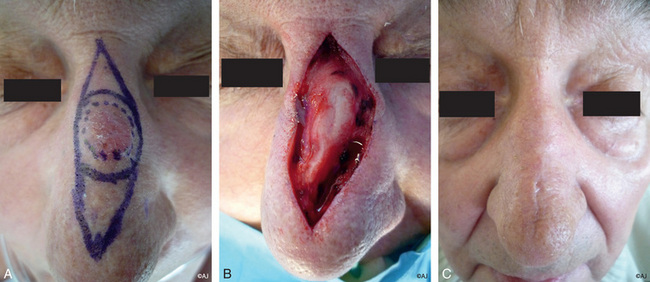
La dyschromie et la différence d’épaisseur sont les deux facteurs qui contribuent au mauvais résultat esthétique des greffes de peau totale. Pour y pallier, nous proposons d’utiliser comme site de prélèvement la région zygomatique. Celle-ci est, géographiquement, très proche du site opératoire et apporte une peau de coloration et de trophicité pratiquement identiques à celles du nez. La taille du prélèvement, en raison de la laxité locale, peut être de taille importante. La séquelle du prélèvement, éventuellement masquée par la branche de lunette, est négligeable, avec une cicatrice horizontale à la limite de deux unités esthétiques, la joue et la tempe. Le prélèvement est fait avec la même rigueur technique que pour une greffe composée, car il s’agit d’un greffon composite cutanéograisseux qui permet de résoudre le problème d’épaisseur (figure 11.3a–d).
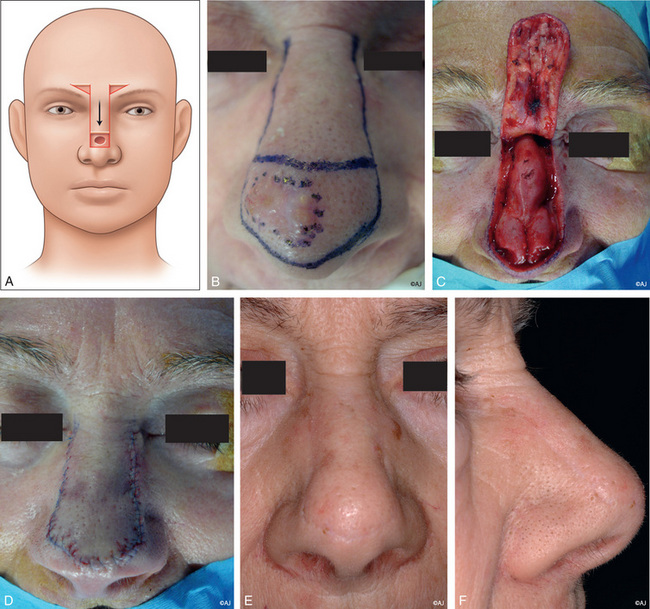
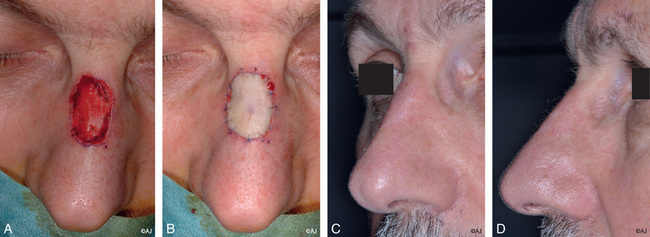
Lorsque la PDS dépasse de 50 % la surface de la sous-unité esthétique, la greffe est étendue à la totalité de la sous-unité [3] (figure 11.4a–d). En cas de doute histologique, la réparation peut être différée de quelques jours, ce qui permet ainsi d’obtenir un bourgeon de granulation du lit de greffe et une mise à niveau diminuant la « marge d’escalier » disgracieuse à la périphérie de la greffe. La dyschromie totalement imprévisible est l’inconvénient majeur de la greffe de peau, à l’origine d’un effet de patchwork qui s’atténue le plus souvent avec le temps. Dans les carcinomes basocellulaires sclérodermiformes, la greffe de peau totale est une excellente indication, car elle permet une meilleure surveillance ; la reconstruction est envisagée une fois le risque de récidive écarté, ce qui évite de gaspiller inutilement un lambeau.
Lambeaux cutanés
Lambeaux locaux
Lambeaux d’avancement
Lambeau myocutané du transverse du nez
Décrit par Rybka [4], ce lambeau est un lambeau d’avancement musculocutané, pédiculé sur l’artère alaire supérieure et basé sur les fibres inférieures du muscle du transverse du nez [5].
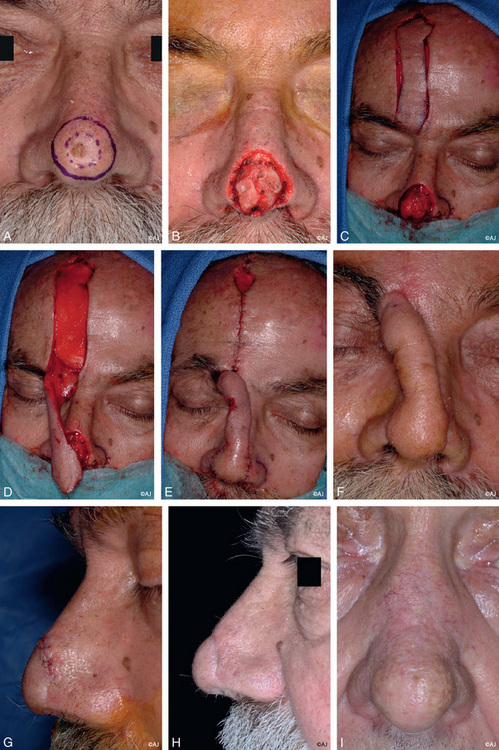
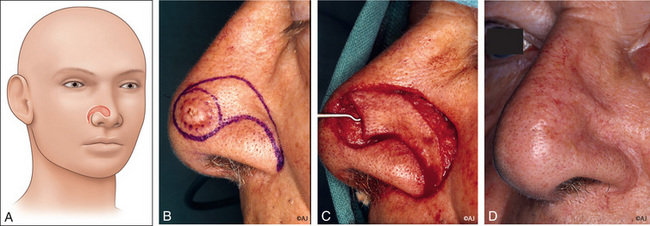
Le lambeau myocutané du transverse du nez est dessiné au niveau et au-dessus du sillon sus-alaire ; la pointe se termine dans le sillon alogénien (figure 11.5a). La longueur du lambeau est fonction du diamètre de la PDS. Son tracé se situe au niveau du nez, sans déborder sur la joue, afin de respecter le principe des sous-unités.
La dissection est profonde, sous le plan musculaire, et la levée du lambeau nécessite :
La fermeture est réalisée par une plastie en VY (figure 11.5b–d).
La fiabilité de ce pédicule vasculaire, centré sur l’artère alaire supérieure, permet de lever des lambeaux de taille importante pouvant atteindre la totalité du dorsum nasal [6,7]. Ils permettent ainsi la fermeture de PDS de la pointe du nez jusqu’à 25 mm, ce qui évite l’utilisation du front dans les rhinopoïèses [8].
Lambeau d’avancement vertical du dos du nez
C’est un lambeau d’avancement en U du dorsum nasal, décrit par Rintala [9], dont la vascularisation est assurée par les branches longitudinales des artères angulaires.
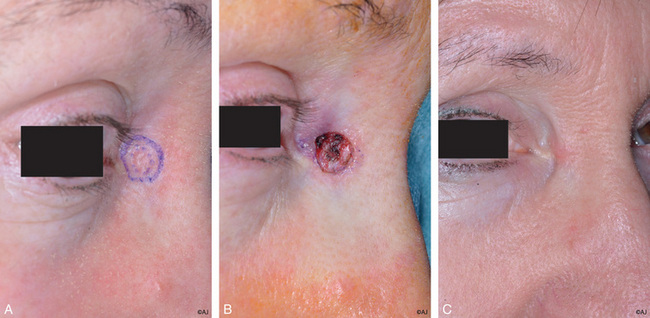
Le lambeau est dessiné à la limite des sous-unités du dorsum et des faces latérales ; sa longueur peut atteindre sans problème deux fois la largeur (figure 11.6a). La dissection, sous musculaire, se fait au ras du périoste et du périchondre. L’exérèse de triangle de décharge à l’extrémité distale du lambeau est souvent nécessaire à la bonne mise en place.
Il s’adresse aux lésions du dorsum situées entre la racine et la pointe du nez de taille inférieure à 15 mm et à grand axe horizontal. Il a l’avantage de respecter l’unité anatomique du dorsum nasal, mais entraîne une fermeture de l’angle nasofrontal, remontant ainsi la pointe du nez, ce qui peut être bénéfique chez le sujet âgé à pointe tombante, mais représenter un véritable inconvénient chez le sujet jeune (figure 11.6b–e).
Lambeaux de transposition
Lambeau bilobé
Le lambeau bilobé est un lambeau ancien décrit en 1918 par Esser, repris en 1952 par Zimany [10], modifié et popularisé par Zitelli en 1989 [11]. Le principe de ce lambeau de double transposition est d’utiliser de façon indirecte une peau plus élastique située à distance de la PDS lorsque celle-ci siège dans une zone où la peau est peu extensible. C’est le cas au niveau de la pointe du nez où la peau est inextensible ; le lambeau bilobé compense alors le manque d’élasticité en empruntant la peau au niveau du dorsum ou de la région latéronasale sans déborder sur la joue, afin de conserver la rupture de pente entre le nez et la joue.
Ce lambeau, longtemps décrié et même condamné en raison de sa rançon cicatricielle avec une tendance naturelle à se mettre en boule, peut en fait rendre de réels services dans la réparation des PDS de la pointe du nez et notamment celles proches du rebord narinaire ou même débordant sur la partie haute de la columelle à la condition d’effectuer minutieusement le dessin proposé par Zitelli (figure 11.7a). Cinq règles essentielles sont à respecter :
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree