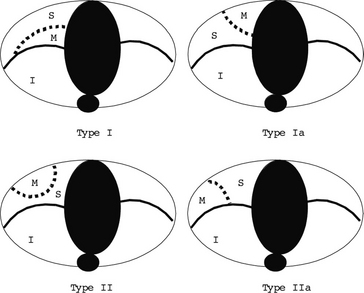
CHAPITRE 10 LA PLÈVRE 10.1 ANATOMIE – SÉMIOLOGIE – PATHOLOGIE NON TUMORALE En bas, la plèvre recouvre en partie la face supérieure des coupoles diaphragmatiques ; à droite, le recouvrement est assez étendu et tapisse la partie de la coupole en dehors d’une ligne antéro-postérieure passant par le bord externe de l’orifice de la veine cave inférieure ; à gauche, la plèvre recouvre les deux tiers postéro-externes de la coupole, le reste étant occupé par l’insertion du péricarde [4]. En dedans, la plèvre délimite le médiastin, selon une direction antéro-postérieure, depuis la face postérieure du sternum en avant jusqu’aux gouttières costovertébrales en arrière. La plèvre se moule sur les organes médiastinaux. L’interface du complexe poumon aéré-plèvre dessine des limites ana-tomiques. Elle est exploitée par les différentes techniques d’imagerie. La pseudo-scissure azygos est une dépression profonde des deux feuillets pleuraux par une veine azygos latéralisée. Il y a trois variations topographiques (latérale, moyenne et médiale). Le territoire ainsi délimité n’a pas de pédicule bronchovasculaire particulier. De face, il s’agit d’une fine ligne opaque convexe en dehors, dont l’extrémité inférieure se situe à un niveau variable dans la région sus-hilaire, en projection de l’opacité de la veine azygos [10]. La confrontation radiographies-TDM assure une analyse plus précise. Les interfaces du bord droit correspondent à des éléments veineux : la ligne paraveineuse supérieure sur le tronc veineux brachiocéphalique droit, la veine cave supérieure en continuité avec la précédente et qui peut être masquée par l’aorte ascendante chez la personne âgée, l’oreillette droite, la ligne paraveineuse inférieure oblique sur la veine cave inférieure et barrant l’angle cardiophrénique droit. Le récessus médiastinocostal postérieur ou récessus latéro-vertébral suit une direction verticale, le long des gouttières costovertébrales. C’est la ligne de réflexion paravertébrale visible lorsque la tangence du rayon incident le permet, du bouton aortique jusqu’à T10-T11 à gauche, et de T8 à T12 sur le bord droit du rachis à droite. Elle est très inconstante à droite, même en décubitus dorsal [11]. C’est une zone déclive de la plèvre en décubitus dorsal. La finesse des scissures explique leur aspect tomodensitomé-trique conditionné par l’épaisseur de coupe et par l’orientation du plan de la scissure par rapport à celui de la coupe. En coupe centimétrique, sur la portion perpendiculaire au plan d’acquisition, la scissure apparaît comme une opacité fine et linéaire. Lorsque le plan de coupe et le trajet scissu-ral sont obliques l’un par rapport à l’autre, l’image pleurale est imprécise en raison du volume partiel avec le parenchyme pulmonaire adjacent. Quand la divergence des plans est très marquée, la zone scissurale laisse place à une zone avasculaire qui correspond au parenchyme juxtascissural dans lequel les vaisseaux périphériques ne sont pas visibles en raison de leur taille [8]. En haute résolution (coupes millimétriques reconstruites avec un algorithme de haute résolution spatiale), la réduction de l’effet de volume partiel permet de voir l’image fine, dense et régulière de la scissure, la finesse étant d’autant plus nette que le trajet de la scissure est perpendiculaire au plan de coupe. L’étude de la morphologie et de la topographie scissurales permet de situer plus précisément la topographie d’un nodule pulmonaire solitaire ainsi que le franchissement ou non de la scissure par un processus néoplasique. Fig. 10-1 Pied de la scissure oblique (ligne antérieure). Ligament pulmonaire droit (ligne postérieure). Elle sépare le lobe supérieur et le lobe moyen. Sa forme est horizontale ou convexe vers le haut, plus rarement ondulée, jamais concave vers le haut à l’état normal. En coupes centi-métriques, englobée dans l’épaisseur de coupe, elle apparaît comme une zone avasculaire triangulaire ou ovalaire [9]. Elle est visible dans 50 à 100 % des cas [19]. En haute résolution, même sa faible convexité permet de la mettre en évidence dans 80 % des cas [2]. Sa partie supérieure forme un quart ou un demi-cercle au-dessus de l’origine de la bronche lobaire moyenne. L’épaisseur à ce niveau est de l’ordre de 1,5 à 3 mm. Berkmen et al. [2] admettent deux configurations principales selon la localisation médiale (type I) ou latérale (type II) de la scissure horizontale matérialisée par le dôme du lobe moyen et de son expansion sur les coupes sous-jacentes (fig. 10-2). Dans le type I, la scissure forme un quart de cercle dont l’épi-centre est au niveau du hile droit. Le dôme lobaire moyen est cerné en avant par le lobe supérieur et en arrière par le lobe inférieur. Pour la variante Ia, l’épicentre du quart de cercle est plus antérieur. Le lobe supérieur s’interpose donc entre le lobe moyen en avant et le lobe inférieur en arrière. Dans le type II, la courbure scissurale est inversée avec une concavité latérale. Le lobe moyen qui est latéral au niveau de son dôme est entouré uniquement par le lobe supérieur. Au-dessous, la scissure s’étend à la fois en arrière et en dedans. Pour la variante IIa, le dôme du lobe moyen est situé plus en arrière. Il est limité en arrière par le lobe inférieur, en avant et en dedans par le lobe supérieur. Par ailleurs, la veine V2b courant parallèlement à la scissure horizontale permet de différencier le lobe supérieur du lobe moyen, notamment quand la scissure est incomplète ou absente. Ce vaisseau assure également la distinction entre les deux sous-types de scissure horizontale puisqu’il est identifié soit latéral (Ia), soit médial (IIa) à cette scissure. La pseudo-scissure azygos (fig. 10-3) apparaît comme une structure opaque, linéaire et verticale oblique sur les clichés standard. En TDM, elle a une concavité interne et une direction antéro-postérieure. Sur les coupes inférieures, la crosse de la veine grand azygos est en situation plus crâniale et plus latérale que la normale. Les contours de la ligne de réflexion pleurale sur le bord droit du médiastin peuvent être modifiés en raison d’une protrusion possible du parenchyme pulmonaire en pré- et rétrotrachéal [20]. Il correspond à la ligne de fusion, sous le pédicule pulmonaire, de la plèvre ayant circonscrit les plans antérieur et postérieur du hile. Il est donc constitué de quatre feuillets. Sa forme est triangulaire dans le plan frontal. L’extension caudale est plus ou moins marquée vers le diaphragme. Il s’étend à gauche le long de l’œsophage, et à droite entre les veines cave inférieure et azygos. La description TDM correspond habituellement au ligament triangulaire et au prolongement fibreux plus ou moins marqué que constitue le septum intersegmentaire S7-S10. Le ligament pulmonaire a été retrouvé chez 38 % des patients à gauche, 12 % à droite et 8 % en bilatéral [5]. Il est mieux analysé en coupes fines et fenêtres larges. On décrit deux variantes de ce ligament qui amarre le lobe inférieur au médiastin et la coupole diaphragmatique au hile [14] : une implantation diaphragmatique jusqu’au tiers ou à la moitié de l’hémicouple, et une variante courte dont la zone d’implantation reste médiale, proche du médiastin. De face, l’hémithorax est clair, et le moignon pulmonaire collabé sur le hile. La déviation médiastinale controlatérale, parfois associée à un aplatissement ou à une inversion de la coupole diaphragmatique et à un élargissement des espaces intercostaux, traduit un pneumothorax compressif. Le profil est inutile (fig. 10-4). De face, l’air se collecte préférentiellement à l’apex et dans la région axillaire. Il peut s’insinuer dans les scissures. Le décollement de la plèvre viscérale se traduit par un fin liseré opaque entre la collection gazeuse et le poumon aéré. De profil, le décollement et le liseré sont observés en avant et en arrière du poumon (fig. 10-5). Selon la répartition de l’air, on décrit plusieurs aspects [28]. Pneumothorax antérieur: De face, en présence d’un décollement axillaire, le pneumothorax se manifeste par une hyperclarté d’épaisseur uniforme de l’apex à la base, matérialisant le récessus inférieur. Le liseré de la plèvre viscérale est visible. En l’absence de décollement axillaire, l’aspect est celui d’une asymétrie de transparence des plages thoraciques, avec hyperclarté nette du récessus pleural inférieur [21]. De profil avec rayonnement horizontal, il se traduit par une bande d’hyperclarté rétrosternale, qu’il y ait ou non décollement axillaire sur la face. Le pneumothorax droit peut être reconnu par son encoche en regard du pied de la scissure horizontale. En l’absence de liseré pleural, il peut être difficile de différencier le pneumothorax d’une hernie pulmonaire médiastinale antérieure. Pneumothorax sous-pulmonaire: De face, il décolle la face inférieure du poumon, donnant le signe du diaphragme continu, ou dessine une clarté biconvexe vers le haut. Il n’est pas visible de face. De profil, il apparaît sous forme d’une hyperclarté rétrosternale antéro-inférieure avec un fin liseré (fig. 10-6). Fig. 10-6 Petit pneumothorax en décubitus. À l’encontre d’une idée répandue, des études ont montré que le cliché en expiration n’augmente pas la sensibilité de la détection de pneumothorax, même de petit volume [24, 25]. En station verticale: L’épanchement de faible abondance est une opacité qui émousse le récessus pleural latéral de face, et comble le réces-sus costodiaphragmatique postérieur de profil. Pour le différencier d’un récessus normal mais peu profond, un cliché de face en décubitus latéral du côté suspect objectivera la bande liquidienne de l’épanchement en zone déclive. Dans cette position, 25 ml sont détectables, alors que 250 ml sont nécessaires en position debout sur l’incidence de face. L’épanchement de moyenne abondance se traduit par une opacité basale effaçant la coupole diaphragmatique. Sa limite supérieure est concave en dedans. De profil, l’opacité a une limite supérieure concave vers le haut, remontant plus haut en arrière et effaçant la coupole au contact (fig. 10-8). Fig. 10-8 Épanchement liquidien basal gauche. En décubitus dorsal: L’épanchement pleural de faible abondance peut échapper au cliché réalisé de face en décubitus. La diminution homogène de clarté de l’hémithorax, avec visibilité des vaisseaux normaux en l’absence d’atélectasie ou de condensation parenchymateuse, la perte de la visibilité normale du contour diaphragmatique et un émoussement du récessus costo-diaphragmatique latéral (signe du ménisque) sont des arguments du diagnostic. Un cliché de profil obtenu avec rayon horizontal détecte ce type d’épanchement, sous forme d’une bande opaque postérieure plus épaisse vers le diaphragme. Mais la réalisation de ce type de cliché est difficile (fig. 10-9). Fig. 10-9 Épanchement pleural bilatéral de faible abondance, en décubitus. L’épanchement de moyenne abondance se localise d’abord dans la gouttière costovertébrale et se traduit de face par un écartement de la ligne paravertébrale (signe qui semble plus précoce à gauche). Il détermine également une coiffe pleurale opaque, la surélévation apparente d’une coupole diaphragmatique et, dans certains cas, un élargissement de la scissure horizontale. Quand il augmente, il détermine une bande opaque latéro-thoracique en continuité avec la coiffe pleurale et refoulant le poumon en dedans (fig. 10-10). Épanchement sous-pulmonaire: Une limite convexe en haut comme une coupole diaphragmatique mais dont le sommet est déporté au tiers latéral, le comblement de l’angle cardiophrénique, une exagération de la distance entre la poche à air gastrique et le parenchyme pulmonaire à gauche, une diminution relative de la distance entre la scissure horizontale et la « coupole » sont les signes d’appel. Un cliché réalisé en décubitus latéral du côté suspect, avec rayonnement horizontal, en permettra la confirmation du diagnostic. Épanchement scissural: Sur le profil, sa forme est en fuseau biconvexe vers le parenchyme, sa limite postérieure est nette et sa topographie le long d’un trajet scissural. De face, l’aspect est trompeur, pseudo-tumoral. Dans la scissure horizontale, il détermine une opacité triangulaire à sommet médial. La régression est rapide sous traitement diurétique. Épanchement cloisonné: Il prend l’aspect d’une ou plusieurs opacités périphériques de forme lenticulaire sur les clichés tangentiels, et se raccorde en pente douce à la paroi. Il n’est pas mobilisable par les clichés positionnels. Mais il peut aussi ne pas se distinguer de l’épan-chement libre. Le diagnostic du cloisonnement est possible en échographie. L’épanchement présente une échostructure le plus souvent hypo-échogène ou anéchogène. Il est bordé par la ligne hyper-échogène de l’interface plèvre viscérale-poumon. Le renforcement postérieur n’est pas analysable en raison des phénomènes de diffraction dans l’air. On peut constater cependant un renforcement des échos de sortie [15]. Il y a aussi des liquides d’échostructure échogène non homogène (pus, sang, chyle). La topographie thoracique de l’épanchement est démontrée par sa situation au-dessus de la ligne hyperéchogène de l’interface diaphragmatique en abord sagittal, et postérieure au foie avec un prolongement médial prononcé en arrière de la veine cave inférieure sur les coupes axiales transverses. Épaississements pleuraux localisés La TDM montre des épaississements aplatis ou nodulaires de densité tissulaire ou calcique à limite nette et d’épaisseur régulière de 1 à 5 mm (fig. 10-11). Une fine couche de graisse les sépare des tissus extrapleuraux [12]. Un épaississement régulier continu sur au moins un quart de la paroi thoracique avec ou sans oblitération des récessus costodiaphragmatiques (fig. 10-12) évoque le fibrothorax secondaire à l’organisation d’un épanchement (tuberculeux, pyothorax, hémothorax, épanchement lié à l’amiante). En TDM, il existe souvent un épaississement de la graisse extrapleurale. Sur des lésions très anciennes, il y a une rétraction hémithoracique et un cheminement de vaisseaux systémiques dans la graisse extrapleurale. Ces éléments peuvent être mis en évidence en écho-Doppler [15]. Elles se présentent sous deux aspects principaux, soit fines, linéaires et calciques (fig. 10-13), parallèles à la paroi thoracique, au médiastin ou au diaphragme, soit plus arrondies ou en masses. Il faut les distinguer de calcifications pulmonaires, extrapleurales ou pariétales. La TDM, plus que les radiographies, le permet. Il est admis que le déclenchement du pneumothorax survient lors d’une mise en tension de lésions bulleuses dont les limites de compliance sont dépassées. On distingue les pneumothorax secondaires à un facteur traumatique, iatrogène, ou à une maladie pleuropulmonaire préexistante (tableau 10-1), des pneumothorax spontanés. Un pneumothorax est grave s’il est sous tension, s’il est bilatéral ou s’il décompense une maladie sous-jacente du parenchyme pulmonaire. Il peut être méconnu à l’examen clinique et sur les clichés radiographiques chez l’emphysémateux. Les clichés radiographiques retrouvent pour le pneumothorax spontané les éléments sémiologiques de l’irruption d’air dans la plèvre. On observe souvent une petite réaction pleurale liquidienne associée [29]. La TDM pour le bilan morphologique du parenchyme à distance de l’épisode initial peut objectiver un emphysème circonscrit sous-pleural, avec une couronne de bulles périphériques, un emphysème paraseptal non circonscrit, ou encore un emphysème cicatriciel scléro-atrophique [13].
ANATOMIE RADIOLOGIQUE
Radiographie thoracique
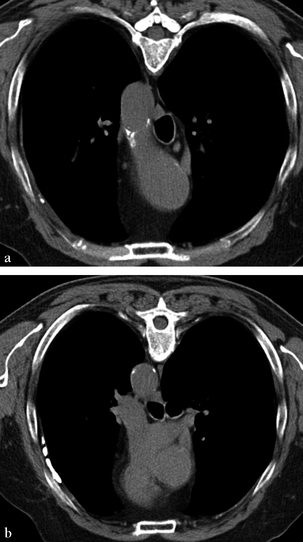
Scissures
Bords de la silhouette cardiomédiastinale
Récessus pleuraux
TDM
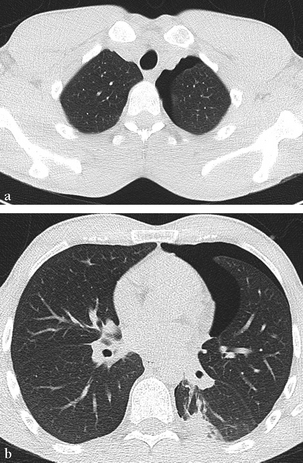
Scissure oblique (fig. 10-1)
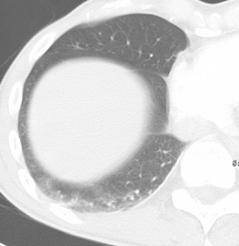
Scissure horizontale
Scissures incomplètes et scissures accessoires
Ligament pulmonaire
SÉMIOLOGIE
Radiographie thoracique en station verticale
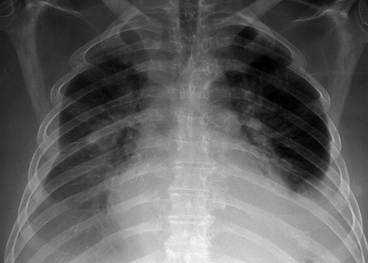
Pneumothorax complet
Pneumothorax de volume modéré
Radiographie thoracique en décubitus dorsal [17]
Pneumothorax modéré
Pneumothorax de petit volume
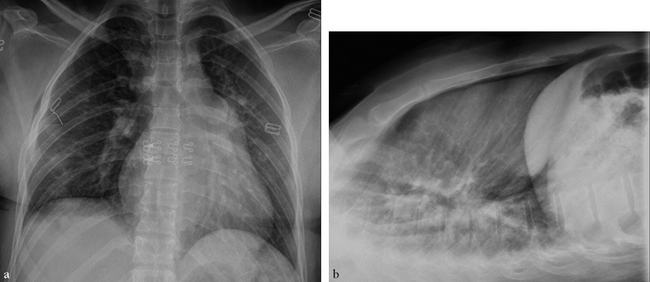
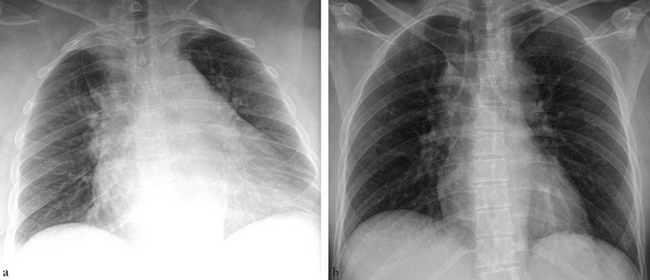
(a) Non visible de face sur fracture de l’arc axillaire de la 5e côte droite. (b) De profil, hyperclarté antérieure rétrosternale et infrasternale.
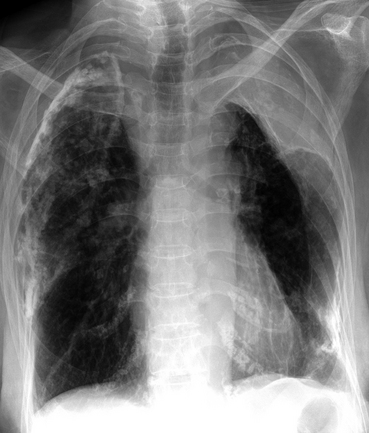
Épanchement pleural liquidien
Radiographies thoraciques
Épanchement pleural libre
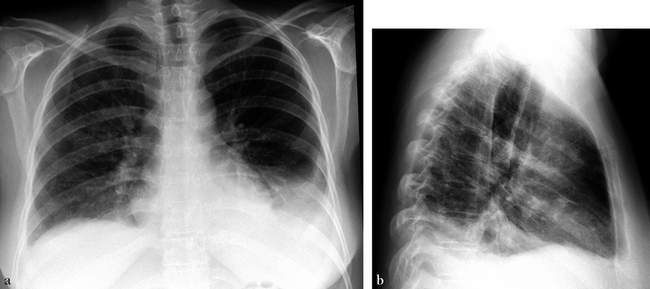
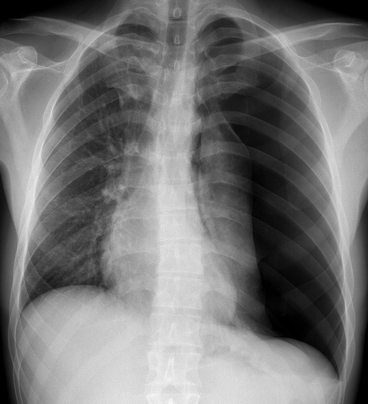
(a) De face. (b) De profil, le liquide remonte dans la scissure verticale.
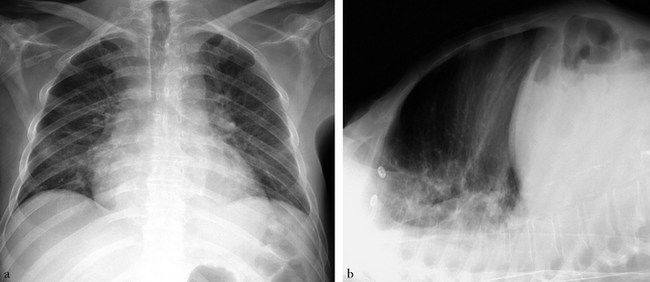
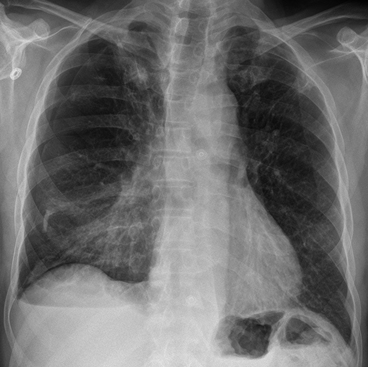
(a) De face, non visible. (b) De profil, bande opaque d’adossement postérieur plus large vers le diaphragme.
Épanchement pleural localisé
Échographie
Épaississements pleuraux
Épaississements pleuraux diffus (pachypleurites)
Calcifications pleurales
PNEUMOTHORAX
![]()
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree


Medicine Key
Fastest Medicine Insight Engine