14 Analyse des mouvements tissulaires et principes des lambeaux
Biomécanique de la mobilisation tissulaire
Mobilités cutanées
La mobilisation cutanée est la résultante de la mise en œuvre des différentes capacités de mobilité de la peau et des structures sous-jacentes. En effet la peau offre une mobilité de surface grâce à son élasticité intrinsèque. Elle est disponible sans décollement et indépendamment de ses fixations profondes. On peut également solliciter la plasticité de la peau, mobilité de la peau par rapport au plan sous-cutané selon la richesse du tissu adipeux qui est responsable du volume et qui joue le rôle originel d’une prothèse d’expansion physiologique. Ainsi les zones de la face riches en tissu adipeux possèdent une grande mobilité plastique permettant la fermeture de larges PDS par simple rapprochement et constituent de ce fait les zones donneuses de prélèvement de lambeaux pour réparer les zones de faible laxité. La joue et notamment le sillon nasogénien possèdent cette caractéristique et sont de ce fait les principales zones donneuses des réparations nasales [1].
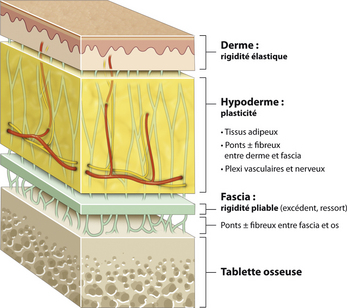
Liens tissulaires profonds (Figure 14.1)
Tissu cellulograisseux sous-cutané
Il a un important rôle de maintien de la peau par des amarrages à la structure profonde aponévrotique ou musculaire, d’amortisseur mécanique et de réservoir de plasticité. Il est constitué de lobules adipeux séparés par des travées fibreuses de collagène riches en fibres élastiques qui servent de hauban et de ponts fibreux avec les fascias [2]. Il est également traversé par des travées vasculaires anastomosées.
Contraintes, tensions, force de rappel
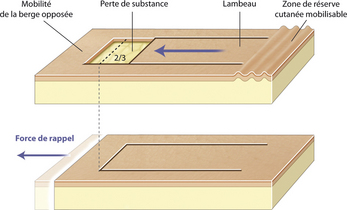
Force de rappel élastique
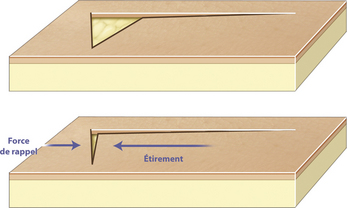
Lorsque la peau est étirée et mobilisée, il existe une force de rappel élastique contraire à l’axe de tension, qui tend à ramener la peau à son état antérieur (Figure 14.2). De ces forces opposées naissent des forces de tension et de contraintes qui s’expriment sur la cicatrice. Cette résistance ou force de rappel élastique est responsable de l’avancée de la berge opposée et donc d’accumulation tissulaire qu’il convient de corriger par une résection adaptée.
Lignes de moindre tension
La contraction des muscles peauciers est responsable de la formation des rides car l’axe de contraction des muscles de la mimique est perpendiculaire à ces plis ainsi formés par perte progressive de l’élasticité et de la force de rappel élastique. Les LMTC sont les lignes d’incision préférentielles où les cicatrices seront soumises aux tensions minimales. Elles sont parallèles aux rides car la contraction des muscles peauciers soulage les tensions sur la cicatrice. Une incision contraire aux LMTC expose ainsi à un risque de dystrophie cicatricielle (Figure 14.3).
Test d’étirement cutané
Ce test permet d’apprécier sur une même zone anatomique les zones arrimées et mobiles. Il s’agit simplement d’évaluer la réserve tissulaire autour d’une PDS, par une traction multidirectionnelle à l’aide d’un crochet de Gillis ou d’une pince à griffe, de voir ensuite dans quel axe la mobiliser, par quel mouvement, avec quelles conséquences cicatricielles et quel retentissement fonctionnel sur les orifices et sur leurs bords libres (Figure 14.4). Ce test permet de définir l’axe préférentiel de traction non déformant, et d’aider au choix de la meilleure réparation en prenant en compte le rapport : taille de la PDS/localisation anatomique. En effet en zone donneuse comme la joue, une PDS de 3 cm peut être fermée par suture directe alors qu’une PDS de 1 cm sur le nez ou à proximité d’un bord libre nécessite une réparation par lambeau.
Axes de tension et conséquences orificielles
Symétries de la face
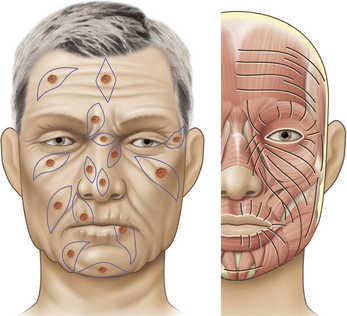
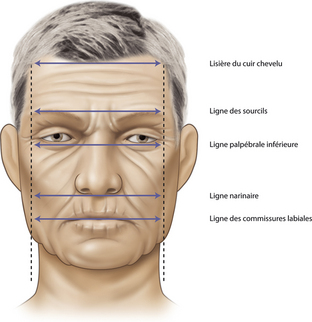
L’analyse d’un visage et de son équilibre dépend essentiellement du respect de symétries horizontales avec cinq lignes de démarcation anatomique : la ligne d’implantation capillaire, la ligne des sourcils, la ligne des tarses palpébraux inférieurs, la ligne des orifices narinaires et la ligne des commissures labiales (Figure 14.5). Ces trois dernières sont déterminantes car toute déformation à leur niveau entraîne des séquelles fonctionnelles et esthétiques préjudiciables au niveau des bords libres des orifices. Il faut donc avoir en permanence à l’esprit le respect de ces lignes dans ses choix de réparation, et privilégier les mises en tension cutanée dans un axe parallèle au grand axe de ces orifices, à savoir dans un axe horizontal.
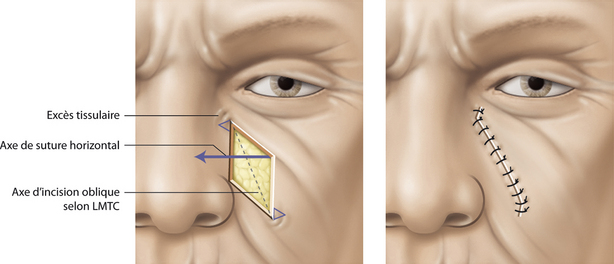
Horizontalisation des tensions dans le cadre médiofacial
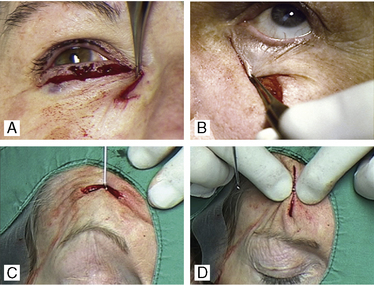
Le cadre médiofacial se détermine par la partie de la face contenue entre deux lignes verticales à l’aplomb de la queue des sourcils (Figure 14.5). Dans cette zone autour des trois orifices que sont l’œil, les narines et la bouche, les axes d’incision des PDS jugales sont majoritairement obliques car placés à juste titre dans les LMTC. L’axe de tension est déterminé par l’axe des sutures et choisi par l’opérateur. Si l’on respecte la classique règle des milieux en affrontant les berges perpendiculairement au grand axe de la PDS, on exerce alors une traction préjudiciable sur les bords libres. Cela peut induire des déformations définitives et invalidantes comme un ectropion de paupière inférieure, une ouverture et une ascension asymétrique de narine ou une déviation de la commissure labiale (Figure 14.6). L’horizontalisation des tensions consiste à suturer la PDS dans un axe horizontal, parallèle au grand axe de l’orifice, en utilisant des points profonds intradermiques résorbables qui vont guider les tensions et absorber les contraintes dans cet axe (Figure 14.7). Le choix délibéré d’un axe de fermeture horizontal permet en outre de placer volontairement les cicatrices dans les plis naturels et de reconstituer les unités esthétiques. Les excès tissulaires distaux générés par l’asymétrie de fermeture sont corrigés en allongeant les cicatrices, sans préjudices car placées en zone de faible visibilité (Figure 14.7). Ce concept constitue enfin un paramètre objectif de hiérarchisation des réparations du cadre médiofacial, car celles qui contiennent et adoptent ce principe garantissent un bon résultat fonctionnel et esthétique [3].
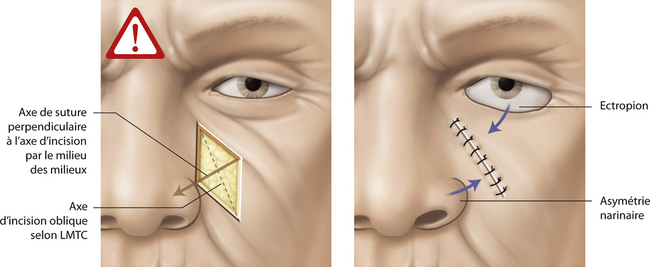
Fig. 14.6 Risque de déformation des bords libre par la suture perpendiculaire selon le milieu des milieux.
Mouvements tissulaires et principe des lambeaux
Définition
Un lambeau cutané est un segment de peau et de tissu cellulaire sous-cutané conservant une vascularisation autonome qui passe par un pédicule ou pont cutané, parfois réduit à un axe artériel et veineux. Ce segment cutané reste alimenté par ce pédicule plus ou moins large qui garantit la sécurité du transfert tissulaire. Tous les lambeaux cutanés obéissent à des règles générales communes [4, 5]. Leur finalité première est de reporter la problématique d’une PDS de forme et de taille non suturables par simple rapprochement sur une zone anatomique donnée, dans une autre zone anatomique de voisinage en ouvrant une PDS secondaire de forme différente où la laxité cutanée autorise la fermeture par simple rapprochement. Le lambeau privilégie ainsi le concept de reconstruction à l’identique, en choisissant préférentiellement les lambeaux de voisinage pour une harmonie de texture et de couleur. La réalisation d’un lambeau permet de rediriger et/ou redistribuer les tensions de la PDS primaire vers la PDS secondaire ainsi créée. L’axe de fermeture de la PDS secondaire est déterminant.
Classification des lambeaux
Plusieurs classifications des lambeaux existent selon le type de vascularisation, le mode de liaison au pédicule nourricier, la distance séparant les PDS primitive et secondaire (local, régional ou distant), le type de mouvement tissulaire (avancement, rotation ou transposition) ou selon une classification éponyme où le nom de l’auteur est rattaché à la description princeps d’une technique (Mustardé, Abbe, etc.) [4, 5]. Seules les classifications selon le type de vascularisation et le mouvement tissulaire nous semblent devoir être envisagées ici.
Lambeaux d’avancement
Ils utilisent à la fois l’élasticité de la peau, par étirement mais surtout la plasticité du tissu adipeux sous-cutané quand elle existe dans la zone anatomique concernée. L’avancement est un mouvement majeur, efficace qui est le principe même de la fermeture directe par simple rapprochement. Ces plasties conjuguent un étirement cutané et un glissement des tissus permettant la fermeture directe de la PDS sans changement d’axe (Figure 14.8). Le glissement s’effectue grâce à une mobilisation des tissus adjacents. Ceux-ci se déplacent dans le même sens que le lambeau. L’étirement du lambeau permet aussi son avancement mais avec des risques de souffrance vasculaire distale, de déformation des tissus périphériques et d’amincissement de la peau étirée [7, 8].
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree