Chapitre 7
Dermatites par hypersensibilité
Atopie canine (allergies aux allergènes environnementaux)
Hypersensibilité alimentaire canine
Dermatite de léchage des extrémités (granulome de léchage)
Dermatite par allergie aux piqûres de puces (hypersensibilité aux piqûres de puces)
Hypersensibilité alimentaire féline
Hypersensibilité aux piqûres de moustiques
Granulome éosinophilique félin (granulome linéaire)
Ulcère atone (ulcère éosinophilique)
Pododermatite plasmocytaire féline
Dermatite ulcérative idiopathique féline
Furonculose éosinophilique de la face chez le chien
Atopie canine (allergies aux allergènes environnementaux)
Caractéristiques
L’atopie canine est une réaction d’hypersensibilité à des antigènes (allergènes) environnementaux inhalés (théorie certainement historique) ou absorbés par voie cutanée chez des individus génétiquement prédisposés. Elle est fréquente chez le chien, l’apparition des premiers symptômes survenant entre l’âge de 6 mois et 6 ans. Cependant, chez la plupart des chiens atopiques, les symptômes sont décelés entre l’âge de 1 an et 3 ans.
Diagnostic
1. Le léchage saisonnier des extrémités représente le symptôme le plus évocateur et le plus spécifique de l’atopie. Si les allergènes en cause sont présents toute l’année (acariens de la poussière de maison), le léchage des doigts peut être perannuel.
2. Les tests allergologiques (intradermiques, IgE spécifiques) peuvent offrir des résultats très variables suivant la méthode utilisée. On peut observer des réactions positives à l’herbe, aux pollens d’herbacés, de graminées, aux arbres, aux moisissures, aux insectes, aux squames ou à des allergènes environnementaux. Des résultats faux négatifs ou faux positifs sont possibles.
3. Dermatohistopathologie (non diagnostique) : dermatite périvasculaire superficielle pouvant être spongiotique ou hyperplasique. Les cellules inflammatoires sont principalement des lymphocytes et des histiocytes. Les éosinophiles sont peu fréquents. La présence de neutrophiles ou de plasmocytes évoque la présence d’une infection secondaire.
Traitement et pronostic
1. Prévenir l’infection ; traiter de façon appropriée toutes pyodermite, otite externe et dermatite à Malassezia secondaires. Contrôler et prévenir les infections secondaires est une composante importante de la prise en charge des chiens atopiques. Des bains tous les 3 à 7 jours accompagnés d’un traitement des oreilles après chaque bain aident à débarrasser l’animal des pollens, permet de désinfecter la peau et les conduits auditifs externes et prévient ainsi la réapparition d’infections secondaires.
2. Traitement symptomatique (contrôle du prurit) :
a. La mise en place d’un programme de lutte contre les puces est essentielle car les piqûres de puces peuvent aggraver le prurit.
b. Il est possible de réduire les symptômes cliniques grâce à l’application de shampoings antimicrobiens, d’après-shampoings antiprurigineux, de sprays (c’est-à-dire ceux à base de lait d’avoine, de pramoxine, d’antihistaminiques ou de glucocorticoïdes) tous les 2 à 7 jours ou à la demande.
c. Un traitement antihistaminique systémique réduit les signes cliniques dans la plupart des cas (tableau 7.1). Les antihistaminiques peuvent être utilisés seuls ou en association avec des glucocorticoïdes ou des acides gras essentiels pour un effet synergique. Il peut être nécessaire d’effectuer des essais thérapeutiques de 1 à 2 semaines avec différents antihistaminiques afin de sélectionner la molécule la plus efficace.
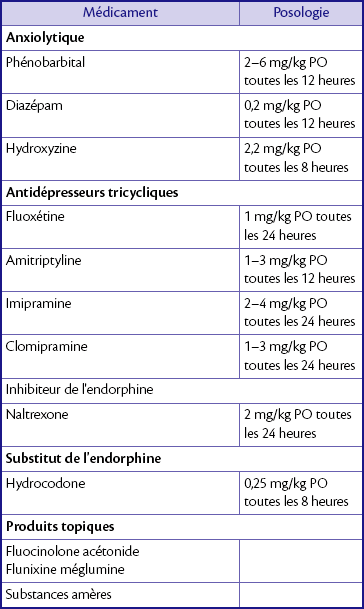
Tableau 7.1
Traitement antihistaminique chez le chien*
| Antihistaminique | Posologie |
| Chlorphéniramine | 0,2–3 mg/kg PO toutes les 8 à 12 heures |
| Diphénhydramine | 1–4 mg/kg PO toutes les 8 heures |
| Hydroxyzine | 3–7 mg/kg PO toutes les 8 heures |
| Amitriptyline | 1–2 mg/kg PO toutes les 12 heures |
| Cyproheptadine | 0,1–2 mg/kg PO toutes les 8 à 12 heures |
| Triméprazine | 0,5–5 mg/kg PO toutes les 8 à 12 heures |
| Bromphéniramine | 0,5–2 mg/kg PO toutes les 12 heures |
| Clémastine | 0,05–1,5 mg/kg PO toutes les 12 heures |
| Terfénadine | 0,25–1,5 mg/kg PO toutes les 12 à 24 heures |
| Astémizole | 1 mg/kg PO toutes les 12 à 24 heures |
| Prométhazine | 1–2,5 mg/kg PO toutes les 12 heures |
| Loratadine** | 0,5 mg/kg PO toutes les 24 heures |
| Cétirizine | 0,5–1 mg/kg PO toutes les 24 heures |
| Doxépine | 0,5–1 mg/kg PO toutes les 8 à 12 heures |
| Diménhydrinate | 8 mg/kg PO toutes les 8 heures |
| Tripélennamine | 1 mg/kg PO toutes les 12 heures |
| Clomipramine | 1–3 mg/kg PO toutes les 24 heures |
*L’auteur a mis en gras ses antihistaminiques préférés.
d. Un complément oral en acides gras essentiels (180 mg d’acide éicosapentaénoïque [EPA]/4,5 kg) aide au contrôle du prurit dans 20 à 50 % des cas, mais il peut être nécessaire de poursuivre le traitement pendant 8 à 12 semaines avant d’en observer les effets bénéfiques. Par ailleurs, un effet synergique est souvent observé lors de l’administration d’acides gras essentiels avec des glucocorticoïdes ou des antihistaminiques.
e. Le dextrométhorphane (antagoniste opioïde) peut être un complément intéressant dans la prise en charge du léchage, des mordillements et des morsures associés à une dermatite allergique chez le chien. Le dextrométhorphane est administré à raison de 2 mg/kg PO toutes les 12 heures. Un effet bénéfique doit être observé dans les 2 semaines.
f. Une corticothérapie systémique est généralement efficace dans la prise en charge du prurit (75 %), mais est presque systématiquement à l’origine d’effets secondaires légers (polyurie [PU]/polydipsie [PD]) à sévères (troubles immunitaires, démodécie et calcinose cutanée). Elle constitue une option thérapeutique utile dans le cas où l’allergie saisonnière est de courte durée, mais peut déclencher des effets indésirables inacceptables, en particulier lors d’une utilisation à long terme.
– Les corticoïdes puissants à longue durée d’action injectables sont contre-indiqués dans le traitement des allergies en raison de leurs effets anti-inflammatoires limités (3 semaines) par rapport à leurs effets métaboliques et immunosuppresseurs de longue durée (6 à 10 semaines).
– Les corticoïdes injectables à courte durée d’action (phosphate sodique de dexaméthasone à la posologie de 0,5–1 mg/kg ou acétate de prednisolone à raison de 0,1–1 mg/kg) sont efficaces pour soulager l’animal et peuvent durer 2 à 3 semaines en l’absence d’infection secondaire concomitante. Cette option thérapeutique permet au clinicien de mieux contrôler et adapter l’utilisation des corticoïdes que lors d’un traitement oral administré par le propriétaire.
– L’association de triméprazine et de prednisolone offre un effet antiprurigineux significatif avec une dose relativement limitée de prednisolone. Administrer un comprimé pour 10 à 20 kg toutes les 24 à 48 heures. La posologie doit être progressivement réduite jusqu’à atteindre la dose et la fréquence minimales efficaces.
– Administrer de la prednisone (0,25–1 mg/kg) ou de la méthylprednisolone (0,2–0,8 mg/kg) PO toutes les 24 à 48 heures pendant 3 à 7 jours. La posologie doit être progressivement réduite jusqu’à atteindre la dose et la fréquence minimales efficaces.
– Contrôler fréquemment les maladies hépatiques et les infections du tractus urinaire chez les chiens recevant des corticoïdes sur une longue période (plus de 3 mois).
3. Traitement de l’allergie (immunomodulation)
a. Réduire l’exposition aux allergènes responsables en les éliminant, dans la mesure du possible, de l’environnement. Utiliser des filtres à charbon et des filtres hautement efficaces contre les particules aériennes (HEPA [high-efficiency particulate air]) afin de réduire les concentrations en pollens, en moisissures et en poussière. Pour les chiens sensibles aux acariens de la poussière de maison, éliminer efficacement ces acariens en traitant les tapis, les matelas et les tapisseries à l’aide de benzoate de benzyle (acaricide) une fois par mois pendant 3 mois, puis une fois tous les 3 mois en relais. Jeter les vieilles literies des chiens car ces dernières accumulent des antigènes d’acariens de la poussière de maison. La déshumidification de la maison pour atteindre un taux d’humidité relative inférieur à 40 % permet de réduire la charge antigénique en acariens de la poussière de maison, en moisissures et en puces. Pour atteindre cet objectif, il est nécessaire d’avoir recours à des déshumidificateurs très efficaces capables de prélever des litres d’eau dans l’air par jour.
b. La ciclosporine aide à contrôler le prurit chez 75 % des chiens atopiques. Administrer une dose de 5 mg/kg PO toutes les 24 heures jusqu’à observer les effets bénéfiques (soit environ 4 à 6 semaines). Puis réduire progressivement la dose et la fréquence jusqu’à une administration unique toutes les 48 à 72 heures. Pour une prise en charge à long terme, environ 25 % des chiens nécessitent une dose quotidienne, 50 % peuvent être contrôlés par une dose en jours alternés et environ 25 % n’ont besoin que de deux administrations par semaine. Les glucocorticoïdes peuvent être utilisés en début de traitement afin d’accélérer la réponse. À ce jour, aucune donnée n’a pu mettre en évidence une relation statistiquement significative entre les effets immunologiques de la ciclosporine et une augmentation du risque d’apparition de tumeur ou d’infection sévère.
c. L’immunothérapie (vaccination anti-allergène) offre une réponse bonne (un traitement médical est encore nécessaire) à excellente (aucun autre traitement n’est nécessaire) chez 60 à 75 % des chiens atopiques. L’amélioration clinique est généralement constatée dans les 3 à 5 mois qui suivent la mise en place de l’immunothérapie, mais cela peut prendre un an chez certains chiens.
4. Le pronostic est bon, bien qu’un traitement pérenne soit nécessaire chez la plupart des chiens. Les rechutes (poussée de prurit avec ou sans infection secondaire) sont fréquentes ; il peut donc être utile d’ajuster périodiquement le traitement individuel du patient afin de mieux répondre à ses besoins. Chez les chiens qui deviennent difficiles à contrôler, il convient d’exclure la présence d’une infection secondaire (par exemple due à des bactéries ou à des Malassezia), d’une gale sarcoptique, d’une démodécie, d’une hypersensibilité alimentaire ou d’une dermatite par allergie aux piqûres de puces. Enfin, il convient d’exclure l’acquisition d’une nouvelle hypersensibilité à des allergènes environnementaux supplémentaires. En raison d’une composante héréditaire importante, il est déconseillé de faire reproduire les chiens (mâle ou femelle) présentant des signes cliniques de dermatite atopique.
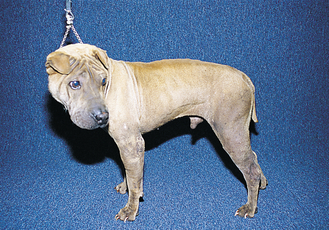
Figure 7.1 Atopie canine. Shar-Peï adulte présentant des symptômes discrets incluant alopécie, érythème et excoriations intéressant la face, les extrémités et les flancs.
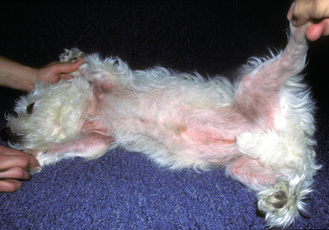
Figure 7.2 Atopie canine. Alopécie accompagnée d’un érythème et d’une hyperpigmentation en région ventrale d’un chien atopique illustrant la distribution typique des lésions associées à l’atopie. Noter la ressemblance en termes de répartition lésionnelle avec une dermatite à Malassezia.
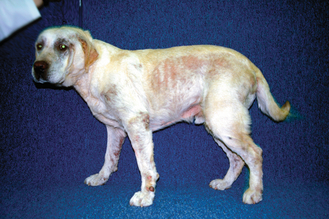
Figure 7.3 Atopie canine. Alopécie et hyperpigmentation généralisées chez un Labrador associées à un prurit sévère. Les lésions sont particulièrement marquées sur la face, les ars et les flancs.

Figure 7.4 Atopie canine. Vue rapprochée du chien de la figure 7.3. L’alopécie et l’hyperpigmentation périoculaires dues au prurit facial sont typiques d’une maladie allergique.
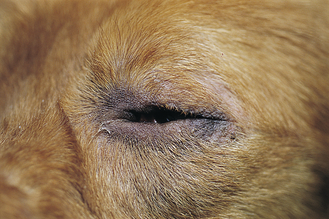
Figure 7.5 Atopie canine. Alopécie périoculaire, érythème, hyperpigmentation et lichénification dus au prurit.
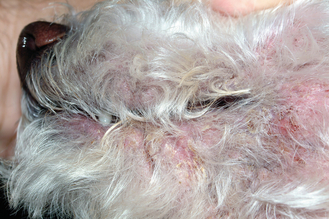
Figure 7.6 Atopie canine. Dermatite péribuccale avec alopécie, érythème et croûtes dus à une infection secondaire bactérienne et fongique associée à une maladie allergique sous-jacente.

Figure 7.7 Atopie canine. Pododermatite avec coloration du poil par la salive résultant d’un léchage chronique.
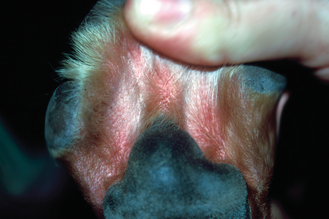
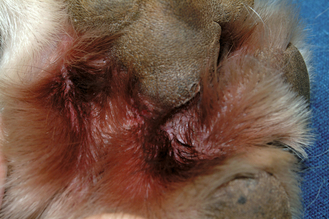
Figure 7.8 Atopie canine. Pododermatite avec alopécie et érythème intéressant le tissu interdigité entre le coussinet central et les doigts. La pododermatite et le prurit des extrémités digitées font partie des signes les plus constants de l’atopie.

Figure 7.9 Atopie canine. Pododermatite mettant en évidence une alopécie, un érythème, une hyperpigmentation et une lichénification dus à une infection fongique secondaire associée à une maladie allergique sous-jacente.
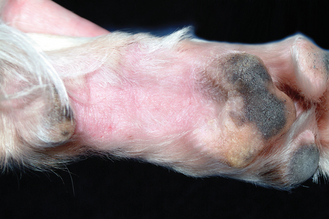
Figure 7.10 Atopie canine. Une alopécie et un érythème en face caudale des extrémités distales, juste à côté du coussinet central, sont des signes courants chez les chiens allergiques.
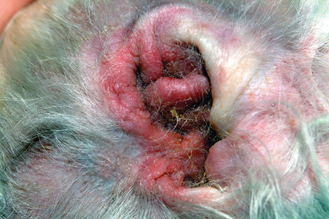
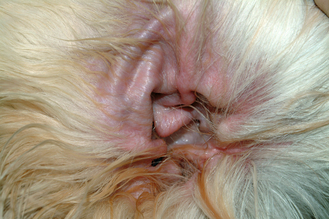
Figure 7.11 Atopie canine. Érythème et lichénification du conduit auditif associés à une otite à levure secondaire. L’otite (stérile ou infectieuse) est fréquente chez les chiens allergiques.
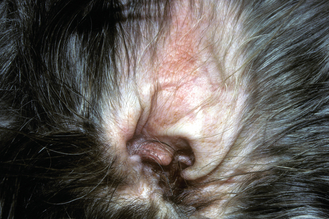
Figure 7.12 Atopie canine. L’otite stérile d’origine allergique se présente généralement sous la forme d’un érythème du pavillon auriculaire et du conduit auditif externe.
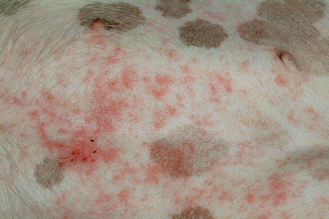
Figure 7.13 Atopie canine. La pyodermite bactérienne secondaire fait partie des signes cliniques les plus couramment rencontrés chez les chiens allergiques. L’éruption papuleuse érythémateuse en région abdominale de ce chien est due à une pyodermite secondaire associée à une atopie sous-jacente.
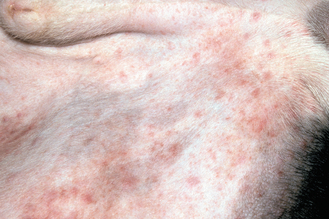
Figure 7.14 Atopie canine. Pyodermite bactérienne secondaire (éruption érythémateuse papuleuse) en région inguinale d’un chien allergique.
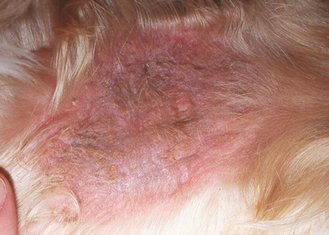
Figure 7.15 Atopie canine. Dermatite secondaire à Malassezia due à une allergie sous-jacente. Les lésions d’alopécie, d’érythème et de lichénification intéressant la région cervicale ventrale de ce chien allergique sont typiques d’une dermatite à Malassezia.
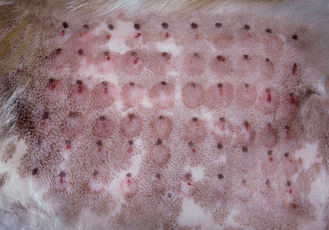
Figure 7.16 Atopie canine. Test allergologique intradermique mettant en évidence de nombreuses réactions positives érythémateuses et oedémateuses typiques.
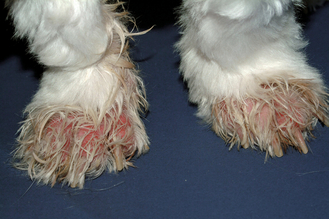
Figure 7.17 Atopie canine. Érythème sévère des pieds résultant d’un prurit intense et d’une automutilation du patient.
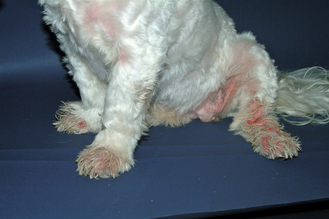
Figure 7.18 Atopie canine. Même chien que sur la figure 7.17 avec mise en évidence d’une pododermatite sévère typique de l’atopie. Noter la présence d’un érythème sur l’abdomen, ce qui est fréquent en cas d’allergie.
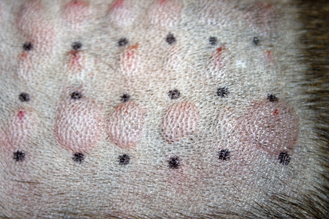
Figure 7.19 Atopie canine. Ce test intradermique met en évidence des réactions positives classiques : érythémateuses, surélevées et bien délimitées.
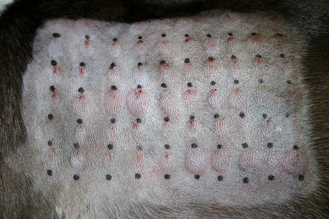
Figure 7.20 Atopie canine. Même patient que sur la figure 7.19. Ce test intradermique met en évidence des réactions positives classiques érythémateuses, surélevées et bien délimitées. Noter les différences entre les réactions positives et négatives.
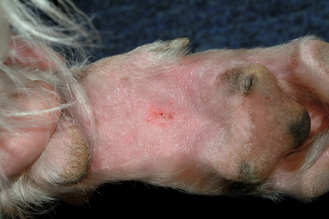
Figure 7.21 Atopie canine. La présence d’un érythème en région carpienne ou tarsienne proximale est un symptôme classique d’atopie et provient généralement d’un prurit des extrémités digitées.
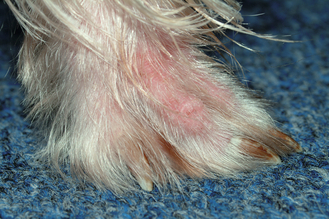
Figure 7.22 Atopie canine. Érythème du pied résultant de l’association entre une cause allergique sous-jacente et le léchage du patient.
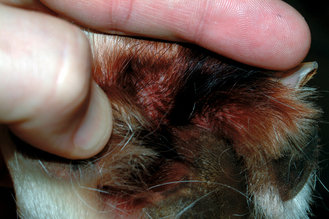
Figure 7.23 Atopie canine. Une dermatite (érythème et lichénification) des espaces interdigités est un symptôme extrêmement courant de l’atopie. La présence d’une infection secondaire bactérienne ou fongique est fréquente.
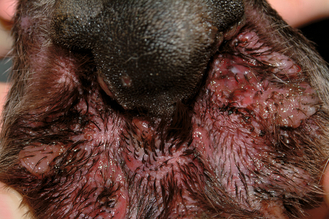
Figure 7.24 Atopie canine. Dermatite interdigitée sévère avec ulcération due à des infections secondaires bactériennes et fongiques.

Figure 7.26 Atopie canine. Alopécie, lichénification et croûtes en région périoculaire chez un chien atopique. L’inflammation périoculaire associée à une dermatite secondaire est une présentation courante d’atopie.
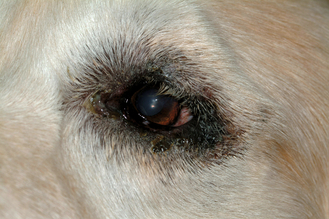
Figure 7.27 Atopie canine. Même chien que sur la figure 7.26. Mise en évidence une dermatite périoculaire secondaire à une réaction allergique.
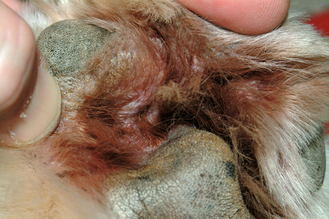
Figure 7.28 Atopie canine. Une dermatite interdigitée avec coloration du poil par la salive est extrêmement courante chez les patients atopiques.
Hypersensibilité alimentaire canine
Caractéristiques
L’hypersensibilité alimentaire chez le chien est une réaction indésirable vis-à-vis d’un aliment ou d’un additif alimentaire. Elle peut survenir à tout âge, du chiot à peine sevré au chien adulte nourri avec le même aliment depuis des années. Environ 30 % des chiens chez lesquels le diagnostic d’allergie alimentaire a été établi ont moins d’un an. L’allergie alimentaire est fréquente chez le chien.
Diagnostic
1. Une dermatite périanale associée ou non à une otite récidivante représente l’élément le plus courant et le plus évocateur d’allergie alimentaire. Cependant, l’allergie alimentaire peut se présenter sous diverses formes et il convient de la suspecter chez les patients présentant un prurit atypique, y compris chez ceux présentant des infections récidivantes sans prurit.
2. Dermatohistopathologie (non diagnostique) : divers degrés de dermatite périvasculaire superficielle. Les cellules mononucléées ou les neutrophiles peuvent prédominer. Les éosinophiles peuvent être plus nombreux qu’en cas d’atopie.
3. Tests allergologiques alimentaires (intradermiques, sérologiques) (non diagnostiques) : déconseillés car les résultats ne sont pas fiables. Certains chiens présentent des réactions positives aux antigènes des acariens de stockage, élément pouvant être cliniquement significatif, ou être le résultat d’une réaction croisée avec d’autres arthropodes. Les acariens de stockage sont ubiquistes et leur implication clinique est actuellement inconnue.
4. Réponse à un régime hypoallergénique : on observe une amélioration des symptômes dans les 10 à 12 semaines qui suivent la mise en place d’un régime d’éviction strict sous forme de ration ménagère ou à partir de préparations commerciales (une seule source protéique et une seule source d’hydrate de carbone). Les régimes hypoallergéniques ne doivent pas contenir d’ingrédient alimentaire qui n’ait été présent dans l’alimentation, les friandises ou les restes de table anciennement proposés au chien. Au cours de son régime, l’animal ne doit pas non plus recevoir de traitement aromatisé préventif contre la dirofilariose, de médicament aromatisé, de complément nutritionnel ou de récompenses à mâcher (par exemple oreilles de cochon, sabots de vache, cuir, biscuits pour chien, aliments ménagers tels que le fromage). Le bœuf et les produits laitiers sont les allergènes alimentaires les plus courants chez le chien, et la simple éviction de ces produits peut entraîner une amélioration clinique. Les autres allergies alimentaires les plus courantes comprennent le poulet, les œufs, le soja, le maïs et le blé.
5. Test de provocation : réapparition des symptômes dans les heures ou les jours suivant la réintroduction de l’allergène suspect dans la ration alimentaire.
Traitement et pronostic
1. Prévenir l’infection ; traiter de façon appropriée toutes pyodermite, otite externe et dermatite à Malassezia secondaires. Le contrôle et la prévention des infections secondaires est une composante importante de la gestion des chiens atopiques. Des bains tous les 3 à 7 jours accompagnés d’un traitement des oreilles après chaque bain aident à débarrasser l’animal des pollens, permet de désinfecter la peau et les conduits auditifs externes et prévient ainsi la réapparition d’infections secondaires.
2. Le traitement symptomatique (contrôle du prurit) présente une efficacité variable en cas d’allergie alimentaire.
a. Mise en place d’un programme intégré de lutte contre les puces, afin d’éviter une aggravation du prurit induit par les piqûres de puces.
b. Il est possible de réduire les symptômes cliniques grâce à l’application de shampoings antimicrobiens, d’après-shampoings antiprurigineux, de sprays (c’est-à-dire ceux à base de lait d’avoine, de pramoxine, d’antihistaminiques ou de glucocorticoïdes) tous les 2 à 7 jours ou à la demande.
c. Une thérapie antihistaminique systémique réduit les signes cliniques dans la plupart des cas (tableau 7.1). Des essais thérapeutiques de 1 à 2 semaines avec différents antihistaminiques peuvent s’avérer nécessaires afin de sélectionner la molécule la plus efficace.
d. Un complément oral d’acides gras essentiels (180 mg d’EPA/4,5 kg) aide au contrôle du prurit dans 20 à 50 % des cas, mais il peut être nécessaire de poursuivre le traitement pendant 8 à 12 semaines avant d’en observer les effets bénéfiques. Par ailleurs, un effet synergique est souvent observé lors de l’administration d’acides gras essentiels avec des glucocorticoïdes ou des antihistaminiques.
e. Le dextrométhorphane, un antagoniste opioïde, peut être un complément intéressant dans la prise en charge du léchage, des mordillements et des morsures, comportements associés à une dermatite allergique chez le chien. Le dextrométhorphane est administré à la posologie de 2 mg/kg PO toutes les 12 heures. Un effet bénéfique doit être observé dans les 2 semaines.
f. Une corticothérapie systémique ne présente que des résultats variables (de l’effet imperceptible à la bonne réponse) dans la prise en charge du prurit dû à une allergie alimentaire, mais génère presque toujours des effets secondaires légers (polyurie [PU]/polydipsie [PD]) à sévères (troubles immunitaires, démodécie et calcinose cutanée) (voir la partie « Atopie »).
– Les corticoïdes puissants à longue durée d’action injectables sont contre-indiqués dans le traitement des allergies en raison de leurs effets anti-inflammatoires limités (3 semaines) par rapport à leurs effets métaboliques et immunosuppresseurs de longue durée (6 à 10 semaines).
– Les corticoïdes injectables à courte durée d’action (phosphate sodique de dexaméthasone à la posologie de 0,5–1 mg/kg ou d’acétate de prednisolone à raison de 0,1–1 mg/kg) sont efficaces pour soulager l’animal et peuvent durer 2 à 3 semaines en l’absence d’infection secondaire concomitante Cette option thérapeutique permet au clinicien de mieux contrôler et adapter l’utilisation des corticoïdes que lors d’un traitement oral administré par le propriétaire.
– Contrôler fréquemment les maladies hépatiques et les infections du tractus urinaire chez les chiens recevant des corticoïdes sur une longue période (plus de 3 mois).
3. Traitement de l’allergie alimentaire
a. Éviter le(s) allergène(s) alimentaire(s) responsable(s). Proposer une ration ménagère équilibrée ou un régime hypoallergénique commercial.
b. Afin d’identifier les agents à éviter (phase de provocation après confirmation de l’allergie alimentaire par le régime d’éviction), ajouter un nouvel ingrédient alimentaire au régime hypoallergénique toutes les 2 à 4 semaines. Si l’ingrédient est allergisant, les symptômes cliniques réapparaissent dans les 7 à 10 jours. Note : Certains chiens (environ 20 %) doivent recevoir une ration ménagère pour ne plus développer de symptômes. Pour ces chiens, les régimes hypoallergéniques commerciaux sont inefficaces, certainement parce que leur hypersensibilité est liée à un conservateur ou à un colorant alimentaire.
c. Des rapports anecdotiques suggèrent qu’une dose plus importante (10 mg/kg) de ciclosporine pourrait réduire la réponse immunitaire allergique et les symptômes d’allergie alimentaire.
4. Le pronostic est bon. Chez les chiens dont les résultats sont décevants, il convient d’exclure un défaut d’observance du propriétaire ainsi que l’apparition d’une nouvelle allergie à un des composants du régime hypoallergénique. Il est également important de contrôler l’absence d’infection secondaire (bactérienne, à Malassezia, à dermatophyte), de gale sarcoptique, de démodécie, d’atopie, de dermatite par allergie aux piqûres de puces et de dermatite de contact.
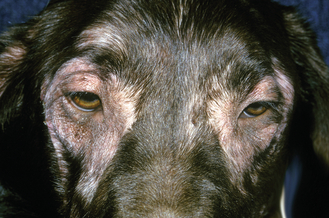
Figure 7.30 Hypersensibilité alimentaire canine. Une dermatite périoculaire sévère (alopécie, érythème et hyperpigmentation) est un symptôme fréquent chez les chiens allergiques.
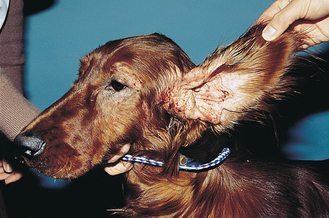
Figure 7.31 Hypersensibilité alimentaire canine. Alopécie, érythème et excoriations autour de l’œil et de l’oreille. L’éruption papulocroûteuse est due à une pyodermite superficielle secondaire à une dermatite allergique.
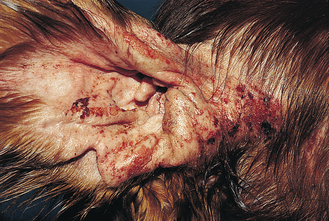
Figure 7.32 Hypersensibilité alimentaire canine. Vue rapprochée du chien de la figure 7.31. Érythème, alopécie et éruption papuleuse intéressant le pavillon auriculaire. Il n’y a pas d’otite infectieuse – seules les lésions externes associées à l’allergie sous-jacente sont présentes.
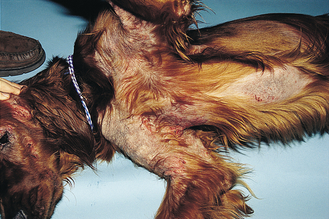
Figure 7.33 Hypersensibilité alimentaire canine. Vue rapprochée du chien de la figure 7.31. Alopécie et érythème de la région axillaire. L’hyperpigmentation et la lichénification discrètes sont dues à une dermatite à Malassezia secondaire. Noter la ressemblance avec les lésions d’atopie.

Figure 7.34 Hypersensibilité alimentaire canine. Une pododermatite est un symptôme fréquent de dermatite allergique chez le chien. Mise en évidence d’une alopécie et d’une hyperpigmentation en face dorsale du pied.
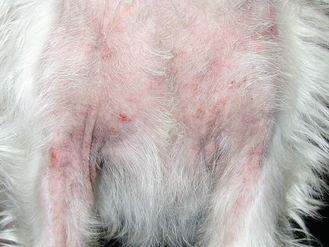
Figure 7.35 Hypersensibilité alimentaire canine. Alopécie et érythème avec des papules et un début de lichénification en face ventrale du cou et en région axillaire. Ces lésions sont dues à une dermatite à levures secondaire, associée à une allergie sous-jacente.
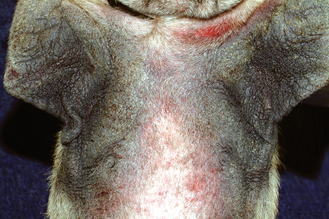
Figure 7.36 Hypersensibilité alimentaire canine. Dermatite à Malassezia secondaire à une allergie sous-jacente montrant la distribution axillaire et les lésions typiques d’une dermatite allergique chez un chien : peau alopécique, hyperpigmentée et lichenifiée (« peau d’éléphant »).
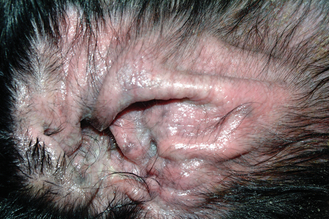
Figure 7.37 Hypersensibilité alimentaire canine. L’otite est très fréquente chez les chiens allergiques. L’érythème sans infection secondaire du pavillon auriculaire et du conduit auditif externe est dû à la maladie allergique primaire.
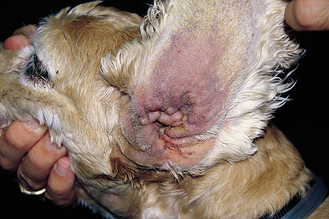
Figure 7.38 Hypersensibilité alimentaire canine. Otite chronique chez un Cocker Spaniel atteint d’allergie alimentaire. La tuméfaction et la sténose sévères du conduit auditif externe associées à un érythème et à une hyperpigmentation du pavillon auriculaire sont le résultat d’un processus chronique.
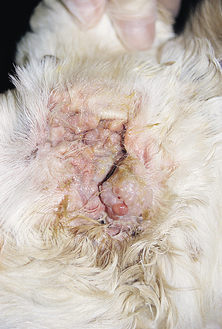
Figure 7.39 Hypersensibilité alimentaire canine. Otite allergique sévère avec infection bactérienne secondaire chez un Cocker Spaniel. En l’absence d’adaptation du régime alimentaire, la résection latérale du conduit auditif n’a pas permis de résoudre la cause sous-jacente à l’origine de l’otite chronique.
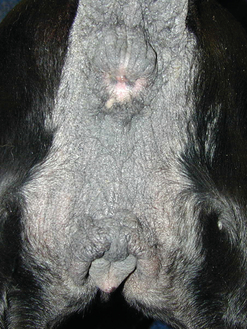
Figure 7.40 Hypersensibilité alimentaire canine. Une dermatite périanale est fréquente chez les chiens atteints d’allergie alimentaire. L’alopécie, l’hyperpigmentation et la lichénification de la peau en région périanale résultent d’une inflammation et d’un prurit chroniques.
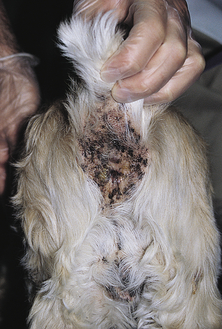
Figure 7.41 Hypersensibilité alimentaire canine. Dermatite périanale chez un Cocker Spaniel atteint d’allergie alimentaire.
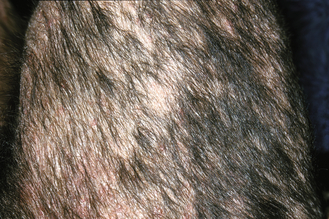
Figure 7.42 Hypersensibilité alimentaire canine. Une pyodermite bactérienne secondaire est fréquente chez les chiens allergiques. Le pelage mité et la peau érythémateuse sous-jacente sont dus à une infection bactérienne secondaire associée à une allergie sous-jacente.
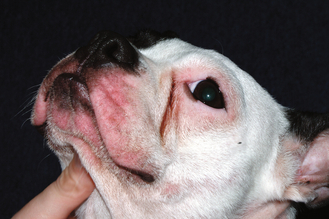
Figure 7.43 Hypersensibilité alimentaire canine. Une dermatite faciale (alopécie, érythème et prurit) est fréquente chez les chiens allergiques.
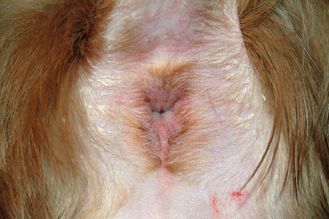
Figure 7.44 Hypersensibilité alimentaire canine. Une dermatite périanale fait partie des éléments les plus évocateurs d’allergie alimentaire.
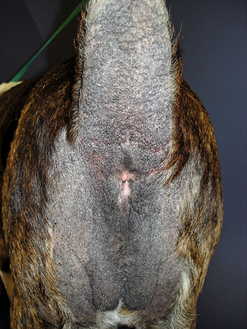
Figure 7.45 Hypersensibilité alimentaire canine. Lichénification, hyperpigmentation et alopécie sévères intéressant la région périanale d’un chien souffrant d’allergie alimentaire.

Figure 7.46 Hypersensibilité alimentaire canine. La présence d’une dermatite faciale associée à un prurit n’est pas pathognomonique d’allergie alimentaire. Elle ne peut pas être différenciée d’une dermatite faciale liée à l’atopie.

Figure 7.47 Hypersensibilité alimentaire canine. À distance, les lésions de ce chien souffrant d’allergie alimentaire semblent être minimes ; cependant, il est possible d’observer de multiples zones d’alopécie et d’érythème sur la face, l’abdomen et les extrémités digitées. Noter la répartition des lésions identique à l’atopie.
Dermatite de léchage des extrémités (granulome de léchage)
Caractéristiques
Une dermatite de léchage débute par un léchage compulsif et excessif d’une zone circonscrite située sur un membre donnant naissance à une lésion alopécique, indurée, proliférative et ulcérée. L’étiologie du léchage est multifactorielle et, bien qu’un stress environnemental (par exemple l’ennui, le confinement, la solitude, l’anxiété de séparation) puisse contribuer au léchage, d’autres facteurs jouent généralement un rôle plus important (encadré 7.1). Cette dermatite est fréquente chez les chiens, l’incidence la plus élevée étant rencontrée chez les chiens de grande race d’âge moyen à âgés, en particulier chez le Dobermann, le Dogue allemand, le Golden Retriever, le Labrador Retriever, le Berger allemand et le Boxer.
Principaux diagnostics différentiels
Le diagnostic différentiel inclut : démodécie, kérion, granulome bactérien ou fongique et néoplasme.
Diagnostic
1. Fondé généralement sur l’anamnèse, les signes cliniques, et l’exclusion des autres hypothèses diagnostiques.
2. Dermatohistopathologie : épiderme ulcéré et hyperplasique, dermatite périvasculaire neutrophilique et mononucléaire discrète et divers degrés de fibrose dermique.
3. Culture bactérienne (exsudats, échantillons de biopsie) : on isole souvent Staphylococcus spp. Des infections mixtes à Gram positif et Gram négatif sont fréquentes.
Traitement et pronostic
1. Identifier et corriger les causes sous-jacentes (voir encadré 7.1).
2. Traiter l’infection bactérienne secondaire à l’aide d’une antibiothérapie systémique de longue durée (au minimum 6 à 8 semaines et jusqu’à 4 à 6 mois chez certains chiens). Poursuivre l’antibiothérapie pendant 3 à 4 semaines après régression de la lésion. Choisir les antibiotiques en fonction des résultats de l’antibiogramme.
3. Des études anecdotiques suggèrent une bonne efficacité d’un traitement antibiotique associé à l’amitriptyline (2 mg/kg toutes les 12 heures) et à l’hydrocodone (0,25 mg/kg toutes les 8 à 12 heures) administrés jusqu’à guérison des lésions. L’un des médicaments est ensuite suspendu toutes les 2 semaines afin de déterminer celui (s’il y en a un) qui pourrait être nécessaire en traitement d’entretien.
4. Des applications topiques de médicaments analgésiques, corticoïdes ou répulsifs toutes les 8 à 12 heures peuvent aider à supprimer le léchage, mais la réponse est imprévisible et souvent décevante.
5. Lorsque aucune cause sous-jacente n’a pu être mise en évidence, une thérapie médicamenteuse visant à modifier le comportement peut être bénéfique chez certains chiens (tableau 7.2). Mettre en place des essais thérapeutiques d’une durée pouvant aller jusqu’à 5 semaines, jusqu’à identifier la molécule la plus efficace. Un traitement à vie est souvent nécessaire.
6. Des traitements médicaux alternatifs tels qu’une thérapie au laser à froid ou de l’acuponcture ont un effet bénéfique chez certains patients.
7. La mise en place de barrières mécaniques telles que des muselières métalliques, des pansements, des collerettes et des minerves peut être utile.
8. L’excision chirurgicale ou l’ablation au laser ne sont pas recommandées en raison de la fréquence des complications postopératoires, en particulier de déhiscence de plaie. L’ablation au laser peut aider à stériliser les lésions et à soulager les terminaisons nerveuses, mais la réponse est extrêmement variable.
9. Le pronostic est variable. Le pronostic de guérison est sombre en cas de lésions chroniques réfractaires aux traitements ou extrêmement fibrosées ainsi que lorsque aucune cause sous-jacente n’a pu être identifiée. Bien que cette maladie n’engage que rarement le pronostic vital, son évolution peut être frustrante.
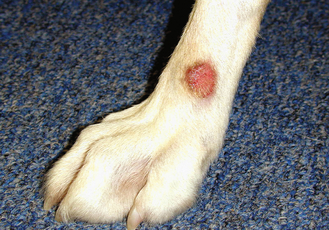
Figure 7.48 Dermatite de léchage des extrémités. Cette lésion alopécique, érosive et focale intéressant la face médiale de l’extrémité distale d’un membre est typique de la maladie.
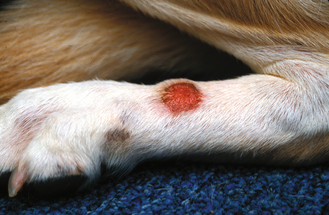
Figure 7.49 Dermatite de léchage des extrémités. Lésion alopécique, érosive et circonscrite mettant en évidence la nature infiltrante et surélevée typique de cette maladie.
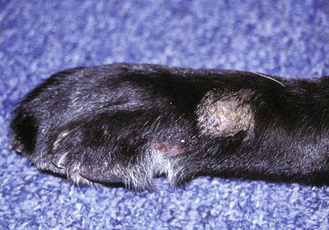
Figure 7.50 Dermatite de léchage des extrémités. Zone circonscrite d’alopécie et d’épaississement sur l’extrémité distale.
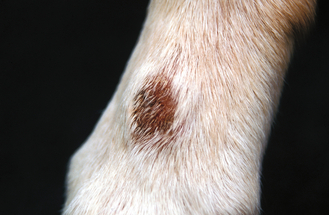
Figure 7.51 Dermatite de léchage des extrémités. Zone circonscrite d’alopécie associée à un épaississement tissulaire et à une érosion minime.
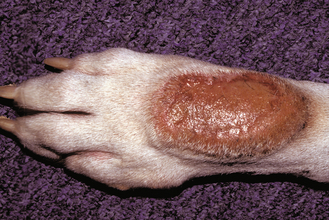
Figure 7.52 Dermatite de léchage des extrémités. Grande zone alopécique avec mise en évidence d’une tuméfaction et d’une érosion tissulaires sévères. L’alopécie et les érosions résultent d’un léchage persistant.
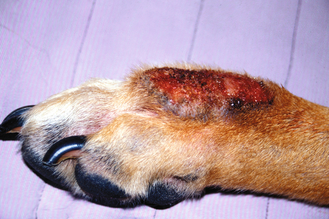
Figure 7.53 Dermatite de léchage des extrémités. Même chien que sur la figure 7.52. La nature infiltrante et tuméfiée de la lésion la met en relief par rapport à la peau environnante saine.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree