Chapitre 5 Technique de lecture d’une mammographie, images subtiles et images pièges
La détection d’une lésion en mammographie dépend de la sensibilité de cet examen, de l’expérience du radiologue, du type d’image et de l’environnement dans lequel elle se développe. Près de 10 % des cancers sont occultes en mammographie, ils sont révélés par des signes d’appel cliniques ou bien par l’examen physique [1, 2]. L’élément cardinal du diagnostic d’un cancer du sein reste néanmoins la mammographie dont la performance repose sur une technique optimale et un positionnement correct. L’approche diagnostique doit être systématique à la recherche de signes directs ou indirects évocateurs du développement d’une lésion intramammaire ; les zones où les cancers sont communément repérés seront tout particulièrement étudiées.
Technique de lecture d’une mammographie
La mammographie de dépistage est pratiquée dans le cadre d’un programme de santé publique qui doit atteindre un maximum de femmes d’une tranche d’âge définie en repérant un maximum de lésions, tout en limitant l’irradiation, les rappels et les biopsies inutiles. Ses objectifs sont différents de ceux de la mammographie diagnostique explorant une plainte fonctionnelle ou physique. Cela conditionne d’emblée le nombre de clichés de base qui seront réalisés par le technicien. Dans le premier cas, les incidences de base sont les incidences de face et axillaire. Dans le deuxième cas, la mammographie réalisée pour résoudre un problème clinique comporte d’emblée trois incidences, un cliché de profil y est adjoint systématiquement [3].
Avant la phase d’interprétation
Recueil d’informations
L’approche systématique débute par le recueil d’informations. Au mieux l’utilisation d’une feuille de renseignements préremplie par le patient et le technicien permet d’obtenir des données sur le statut hormonal, la prise d’un traitement hormonal, les antécédents de pathologie mammaire, de biopsie, de chirurgie, d’éventuels facteurs de risque, de signes fonctionnels ou cliniques, une anomalie relevée par la patiente ou lors de la réalisation de l’examen mammographique par le technicien (invagination du mamelon, écoulement, masse), ces données pourront être reportées sur un schéma (fig. 5.1).
Installation des clichés sur le négatoscope ou technique de lecture sur console
L’environnement lumineux de la salle de lecture, dont le niveau est défini par un cahier des charges, sera respecté. La lecture des clichés en technique analogique s’effectue sur des négatoscopes à volet ayant une luminescence requise. Les volets servent à occulter l’espace lumineux encadrant les films pour éviter l’éblouissement. En technique numérique, la lecture s’effectue sur des consoles de haute résolution (5 millions de pixels). La disposition des clichés se fait en miroir incidence par incidence, en opposant sein droit et sein gauche. Les clichés antérieurs sont toujours positionnés de façon identique sur le négatoscope ou l’écran pour les comparer aux clichés actuels.
Validation des critères de qualité de la mammographie
Ces différents items doivent être analysés afin de vérifier si les critères de qualité sont respectés avant d’envisager une interprétation (encadré 5.1). Les critères de qualité concernant l’exposition et le positionnement ont été définis précédemment.
Interprétation–phase de détection
Évaluation globale
Avec un certain recul du regard, on appréhende le caractère symétrique ou non de la répartition du tissu glandulaire, cet aspect peut être pathologique s’il est évolutif ou bien associé à une anomalie palpatoire. Le repérage de zones « blanches » anormales se surimposant sur le tissu glandulaire permet de détecter une asymétrie ou encore une masse.
Évaluation ciblée systématique et ordonnée sous la forme d’une checklist de tous les items
L’analyse est comparative entre le sein droit et le sein gauche, le regard se fixant sur le même secteur anatomique, alternativement incidence par incidence. Le caractère asymétrique ou unilatéral de l’image repérée est fondamental. Ce sont les signes directs ou indirects, témoins du développement d’un processus anormal, qui sont recherchés. Quatre types de lésions sont décrits selon le lexique BI-RADS : masse, asymétrie, distorsion et microcalcifications [4].
• Région axillaire : aspects normaux des ganglions (réniformes avec un hile radio-transparent), présence ou non de tissu glandulaire accessoire (cf. chapitre 4).
• Zones interdites correspondant aux espaces graisseux rétroglandulaires sur les incidences axillaire et de face. Il est recommandé de débuter son analyse systématiquement par la même incidence (fig. 5.2 et 5.3).
• Quadrants internes de face pour repérer une éventuelle anomalie dans ce secteur glandulaire en involution graisseuse plus marquée comparativement au secteur externe ou encore une variante du normal par la projection du muscle sternal (cf. chapitre 4).
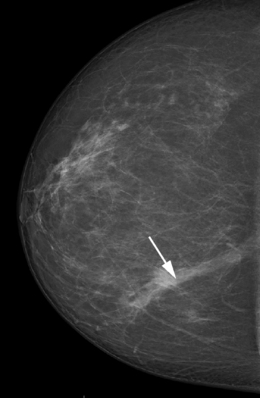
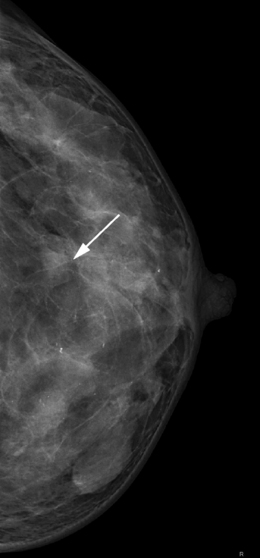
• Contours glandulaires sur les incidences de face et axillaire afin d’y détecter des images d’addition – déformation ou expansion des contours (fig. 5.4) – ou de rétraction – signe de la « tente » (fig. 5.5).
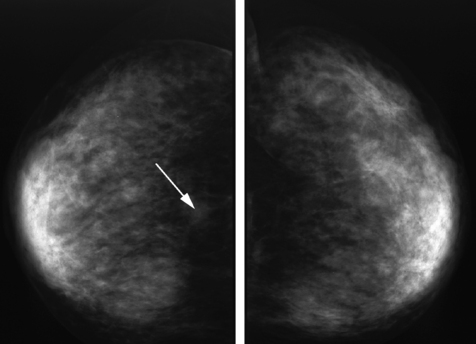
• Secteur glandulaire en y recherchant un syndrome de masse, une zone de densification tissulaire (fig. 5.6 et 5.7), une rupture de l’harmonie glandulaire (ligne dense ou distorsion) (fig. 5.6 et 5.8) et des microcalcifications.
• Régions rétro-aréolaire et mamelonnaire : visualisation des vaisseaux et parfois des galactophores. Le mamelon déborde habituellement les contours glandulaires. Une invagination de ce dernier doit être notée.
• Peau : mesurée entre 2 et 3 mm sans disparité d’épaisseur entre les deux seins, recherche d’un épaississement.
• Absence de lésion se projetant en bordure de films, pouvant être partiellement masquée et hors du champ de vue sur l’autre incidence.
• Balayage systématique à la recherche de microcalcifications sur toute la surface des films soit avec une loupe (technique analogique) ou bien en zoomant (technique numérique).
• Utilisation d’un spot lumineux (technique analogique) ou bien modification du contraste (technique numérique) pour une meilleure visualisation des zones « sombres ».
• Comparaison aux clichés antérieurs : apparition ou modification d’une image préexistante.
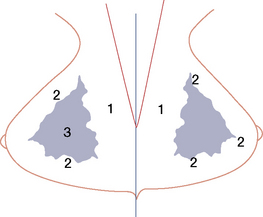
Fig. 5.2 Schéma : incidence axillaire.
Zones interdites (1), contours glandulaires (2), zone glandulaire (3).
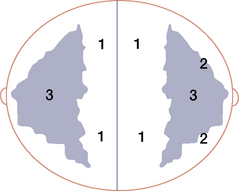
Fig. 5.3 Schéma : incidence face.
Zones interdites (1), contours glandulaires (2), zone glandulaire (3).
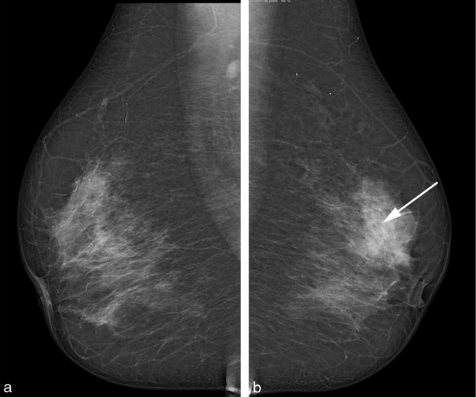
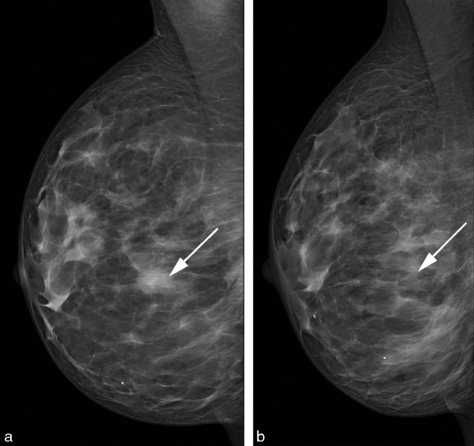
Fig. 5.7 Mammographie, incidence axillaire.
a. Droite : normal comparatif.
b. Gauche : zone de densification glandulaire révélant une lésion maligne.
Interprétation–phase d’analyse
Recueil des informations
La première étape a consisté à recueillir des signes sur les incidences de base. Lorsqu’un signe a été retenu en phase de détection, il convient de le valider ou de le négativer par des clichés complémentaires. Une image repérée sur une seule incidence peut correspondre à une image authentique masquée sur l’autre incidence ou encore à une superposition glandulaire simple.
Validation
Lorsqu’une image a été détectée, il convient de confirmer son authenticité en démontrant sa présence sur d’autres incidences et sa persistance lorsqu’on essaie de la dissocier du tissu glandulaire adjacent. D’un point de vue pratique, si l’incidence de profil n’a pas été réalisée, elle doit l’être. Les clichés additionnels à réaliser sont présentés dans l’encadré 5.2 [3].
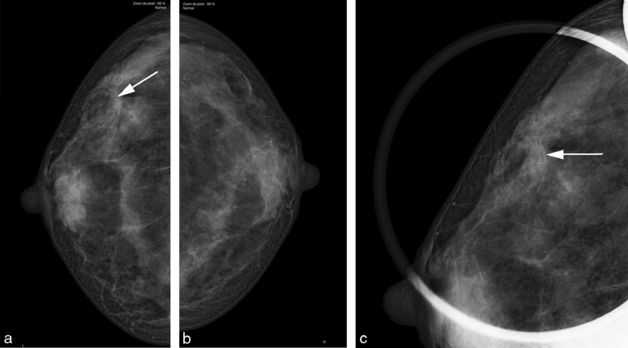
Le cliché en compression localisée (localisé) consiste à appuyer sur l’image avec un petit palpateur afin de la dissocier de l’environnement glandulaire (fig. 5.9). L’utilisation d’un petit localisateur est recommandée afin d’optimiser la force de compression (fig. 5.10). Le cliché est réalisé sur l’incidence où la lésion apparaît la plus visible, et idéalement sur celle où l’environnement glandulaire est « le plus graisseux ». L’association à un agrandissement ne doit pas être utilisée afin de conserver les repères anatomiques des contours glandulaires permettant de contrôler que le localisé est bien centré sur l’image.
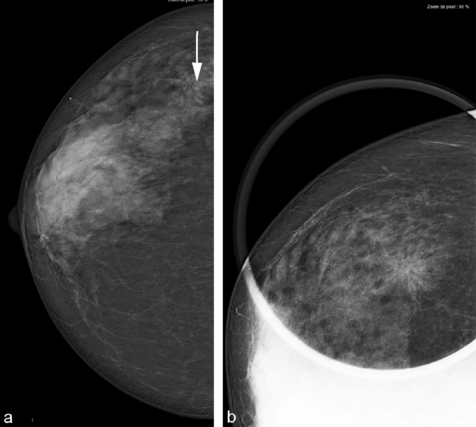
Fig. 5.9 Mammographie avec cliché localisé.
a. Face droite : distorsion du contour glandulaire (flèche).
b. Localisée sur face droite : validation de la distorsion par le cliché localisé.
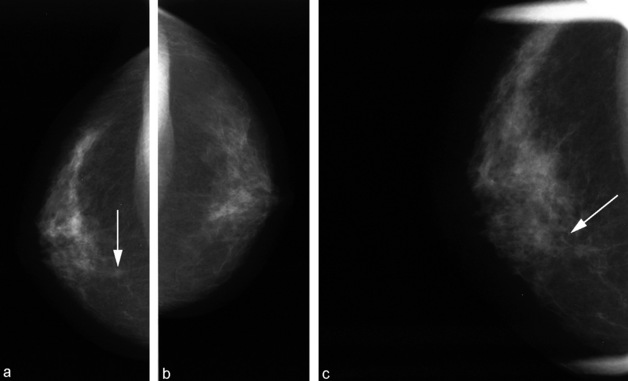
Fig. 5.10 Mammographie avec cliché localisé inadéquat.
a. Face droite : image de distorsion interne suspectée (flèche).
b. Cliché de face comparatif du sein gauche.
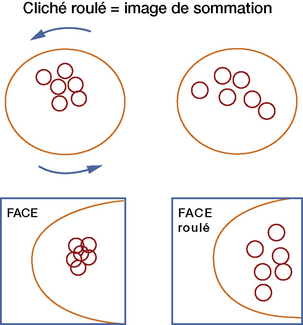
Le cliché roulé : le principe de sa réalisation sur une incidence de face consiste à déplacer en la « roulant » la partie supérieure du sein vers la région axillaire et la partie inférieure en interne (fig. 5.11). La persistante de l’image sur le cliché roulé valide son « existence » et élimine une superposition glandulaire. Une rotation inverse peut également être appliquée s’il est nécessaire d’entraîner une projection de l’image dans une zone graisseuse.
L’incidence axillaire peut être refaite avec une obliquité différente : certaines situations anatomiques rendent techniquement difficile la réalisation d’un cliché en compression localisée en particulier dans la région axillaire. En alternative, la réalisation d’une nouvelle incidence axillaire avec une obliquité de 60° (incidence axillaire de base réalisée à 45°) peut être utilisée afin de valider ou non la persistance de l’image (fig. 5.12).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree