Chapitre 5 Imagerie des sinus opérés
L’évaluation post-thérapeutique en pathologie nasosinusienne est habituellement clinique et endoscopique. Le recours à l’imagerie dans un contexte postchirurgical n’est pas systématique. Il répond à des situations cliniques particulières qui sont la recherche d’une complication de la chirurgie endoscopique endonasale, la réapparition d’une symptomatologie rhinosinusienne après chirurgie fonctionnelle et la surveillance post-thérapeutique d’une tumeur maligne nasosinusienne.
Techniques chirurgicales
Chirurgie endonasale sous guidage endoscopique
Méatotomie moyenne
La résection de la portion horizontale du processus unciforme et l’élargissement de l’ostium maxillaire aux dépens des fontanelles postérieures et inférieures permettent une large ouverture de la cavité sinusienne maxillaire (fig. 5-1). Pour éviter la survenue de synéchies et la fermeture de la méatotomie, la méatotomie moyenne peut être associée à une résection de la tête du cornet moyen, à l’ouverture d’une pneumatisation du cornet moyen (concha bullosa) ou à un remodelage d’un cornet moyen à courbure inversée. Lorsque l’extraction d’un corps étranger ou d’une mycose sinusienne maxillaire a nécessité l’association d’une méatotomie inférieure, une ouverture du processus maxillaire du cornet inférieur homolatéral, entre le méat inférieur et le fond du sinus maxillaire, est identifiée.
Évidement ethmoïdal antérieur
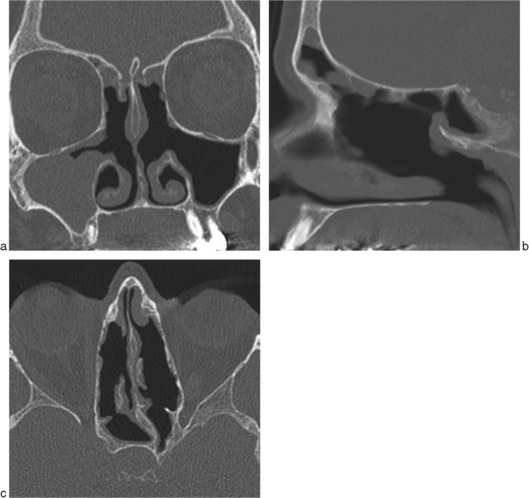
Il associe à une méatotomie moyenne, une résection de la portion verticale du processus unciforme et une ouverture avec évidement des éléments cellulaires ethmoïdaux antérieurs bullaires et unciformiens. L’imagerie postopératoire objective une cavité dont les limites sont : médialement le cornet moyen, latéralement la paroi orbitaire ethmoïdale et le bord inférieur de la méatotomie moyenne, en avant le sinus frontal, en arrière la racine cloisonnante du cornet moyen, en haut le sinus frontal et le toit ethmoïdo-frontal.
Évidement ethmoïdal complet
Il associe à une méatotomie moyenne et à un évidement ethmoïdal antérieur, une ouverture avec évidement des éléments cellulaires ethmoïdaux postérieurs. L’imagerie objective une cavité dont les limites sont : médialement le cornet moyen, latéralement la paroi orbitaire ethmoïdale et le bord inférieur de la méatotomie moyenne, en avant le sinus frontal, en arrière la paroi antérieure du sphénoïde, en haut le sinus frontal et le toit ethmoïdo-frontal (fig. 5-2). L’évidement ethmoïdal peut être associé à une ouverture du sinus sphénoïdal (sphénoïdotomie) et à une résection du cornet moyen. Dans ce cas, la limite médiale de la cavité est formée par la partie supérieure de la lame des cornets moyen et supérieur qui est conservée. Cette racine d’attache supérieure des cornets marque la limite entre le toit ethmoïdal et la lame criblée ; elle servira de repère si une reprise chirurgicale est nécessaire (polypose nasosinusienne). Des épaississements osseux des parois sont fréquemment observés, en particulier si la muqueuse sinusienne a été retirée. Des déhiscences osseuses peuvent également être présentes, en général en rapport avec l’acte opératoire, surtout dans la région ethmoïdale antérieure.
Sphénoïdotomie
Elle se traduit par l’élargissement de l’ostium sphénoïdal (fig. 5-2). La paroi antérieure est réséquée dans la portion visible dans le récessus ethmoïdo-sphénoïdal. Lorsque le récessus est étroit, une ouverture de l’ethmoïde postérieur peut être réalisée.
Chirurgie du sinus frontal
Le drainage du sinus frontal peut être élargi par voie endonasale. La résection touche le plancher du sinus frontal, uni- ou bilatéral avec, dans ce dernier cas, une résection de la portion antérosupérieure du septum nasal. Le drainage obtenu après ablation de la cloison intersinuso-nasale se fait directement dans la fosse nasale.
Chirurgie par voie externe
Drainages externes
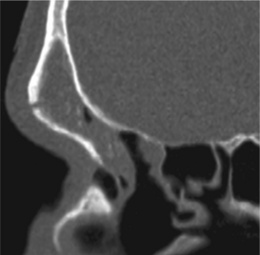
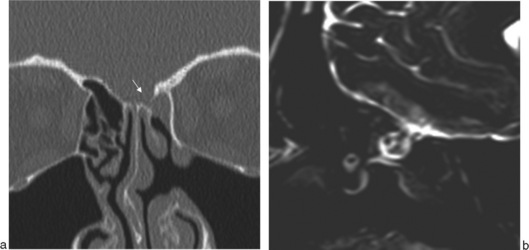
La pose temporaire d’un clou de Lemoyne peut faciliter le drainage du sinus frontal et le repérage du canal nasofrontal lors d’un évidement ethmoïdal. Une déhiscence ponctuelle de la paroi osseuse antérieure du sinus frontal témoignera de son emploi (fig. 5-3).
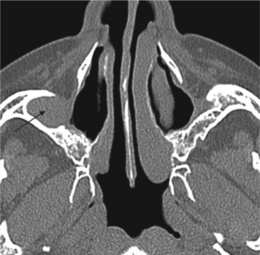
L’abord du sinus maxillaire par trépanation de la fosse canine (voie de Caldwell-Luc) est exceptionnel. Il complète une méatotomie moyenne et inférieure lorsque ces dernières n’ont pas permis un accès suffisant au fond du sinus maxillaire. Cette voie d’abord était autrefois associée à une résection de la muqueuse sinusienne dans le traitement de certaines sinusites maxillaires chroniques (opération de Caldwell-Luc). Cette chirurgie, qui laissait l’ostium maxillaire principal en place, est aujourd’hui pratiquement abandonnée dans ces indications. Elle est parfois suivie de mucocèle maxillaire et de remaniements dystrophiques qui peuvent être identifiés (petit sinus maxillaire siège d’un comblement fibreux avec une ostéosclérose pariétale associée à un défect osseux pariétal antéro-inférieur) (fig. 5-4). Elle reste une voie d’abord pour l’ablation de tumeurs, parfois combinée à un geste endonasal.
Chirurgie des tumeurs
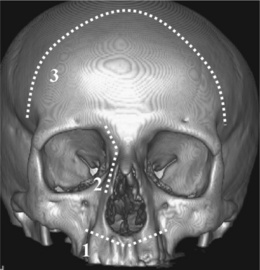
L’imagerie préopératoire permet de déterminer si un abord endonasal endoscopique est envisageable (tumeur nasale ou ethmoïdale sans extension, inaccessible par cette voie d’abord) et s’il doit être associé à une exérèse haute neurochirurgicale par voie externe sous-frontale (tumeur ethmoïdale ou de la partie haute des fosses nasales avec atteinte de la base du crâne non résécable par voie endonasale). Dans les autres cas, la voie d’abord externe est la voie de référence. Elle est fonction de la localisation initiale et de l’extension tumorale : transfaciale (para-latéro-nasale plus ou moins agrandie), ou sous-labiale (bivestibulaire et transnasale), ou sous-frontale (fig. 5-5). Toutefois, depuis ces cinq dernières années, la voie endonasale est de plus en plus employée avec des résections larges incluant les tumeurs de l’étage antérieur.
Les défects osseux (os du nez, processus frontal du maxillaire et paroi antérolatérale ethmoïdale) permettent de reconnaître une voie d’abord paralatéro-nasale. Ils sont associés, selon la taille et la localisation initiale de la tumeur, à une exérèse uni- ou bilatérale ethmoïdale, à une résection plus ou moins complète de la cloison nasale, à une turbinectomie inférieure, à une ouverture dans les fosses nasales des sinus maxillaires et à une sphénoïdotomie.
Indications et résultats de l’imagerie postopératoire
Complications de la chirurgie endonasale endoscopique
Complications neurologiques
La brèche osseuse peut avoir été méconnue et c’est la survenue, en postopératoire, d’une méningite ou d’une liquorrhée qui motive la réalisation d’une imagerie. Cette dernière associera une acquisition TDM en fenêtre osseuse avec des reconstructions millimétriques sagittales et frontales sur la base du crâne et une exploration IRM. Des séquences IRM spécifiques inframillimétriques et à forte pondération T2 en incidences frontales et sagittales, centrées sur l’étage antérieur de la base du crâne, sont réalisées en complément des séquences nécessaires à la recherche d’une atteinte infectieuse, encéphalique et méningée. L’analyse comparative des reconstructions osseuses TDM et des images IRM à forte pondération T2 permet la mise en évidence d’une brèche osseuse et recherche une continuité entre les espaces péricérébraux et le comblement liquidien ethmoïdal sous-jacent (fig. 5-6). Cette recherche est plus fructueuse en période de liquorrhée active.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree