Chapitre 22 Angle pontocérébelleux et conduit auditif interne
La pathologie des angles pontocérébelleux est dominée par les tumeurs, en particulier les schwannomes, puis par les anomalies vasculaires, et enfin par les pathologies inflammatoires et infectieuses. Ce chapitre ne traitera pas de la pathologie intra-axiale tumorale (gliome, hémangioblastome, épendymome, papillome, DNET), vasculaire (AVC, syndrome de Wallenberg), ou inflammatoire (sclérose en plaque). Il traitera des aspects fréquemment rencontrés en imagerie de la pathologie extra-axiale de l’angle pontocérébelleux.
Lésions tumorales
Schwannomes
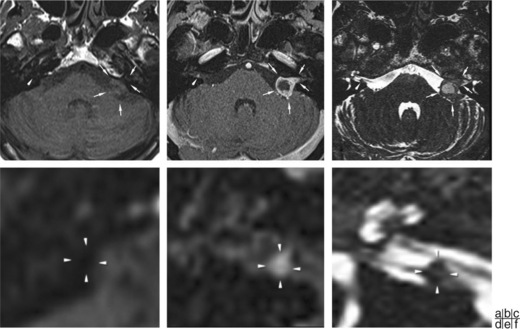
Les schwannomes sont des tumeurs bénignes développées aux dépens de la gaine des nerfs, à partir de prolifération de cellules de Schwann. De rares cas de schwannomes malins ont été décrits [1]. Le nerf vestibulaire est le plus souvent atteint bien que les schwannomes puissent intéresser tous les nerfs de l’APC.
En IRM, il s’agit classiquement d’une lésion ronde ou ovalaire dans l’APC, bien limitée, déve loppée aux dépens du nerf vestibulaire, présentant un aspect :
Peu d’études relatent le signal en diffusion des schwannomes. Le coefficient de diffusion (ADC) semble élevé (1,334 (± 0,211)•10− 3 mm2/s de façon significativement supérieure aux méningiomes (0,939 (± 0,059)•10− 3 mm2/s) [3]. En T1 gadolinium dynamique, leur rehaussement semble progressif sur trois minutes [4, 5].
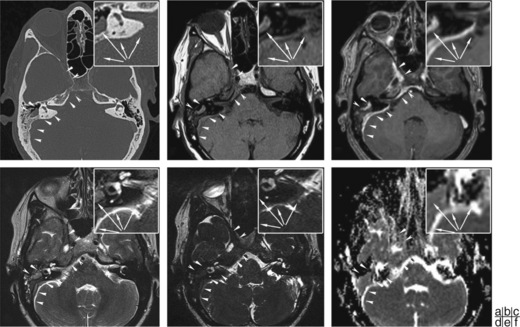
Schwannomes vestibulaires (VIII)
Anciennement nommés neurinomes de l’acoustique, ils représentent la grande majorité (60 à 90 %) des tumeurs de l’APC, et presque un dixième des tumeurs intracrâniennes. Ils se rencontrent le plus souvent chez l’adulte. Environ 7 % des patients présentant un schwannome vestibulaire sont atteints de neurofibromatose de type 2 [6]. Rarement, le schwannome vestibulaire se développe dans le labyrinthe (cf. chapitre 19).
La présentation clinique initiale la plus commune est celle d’une surdité de perception d’apparition progressive retrouvée dans 86 [7] à 95 % [8] des séries, elle est de type rétrocochléaire. Les acouphènes (86 à 51 %) [8] sont plus fréquemment rencontrés pour les petits schwannomes. Une surdité brusque est une présentation moins classique (5 % des surdités brusques sont liées à des schwannomes [9]).
En imagerie, on distingue les schwannomes à développement intraméatal pur, pour lesquels les mesures se font dans la longueur selon l’axe du méat, et perpendiculairement pour la largeur. Pour les autres schwannomes extraméataux, la taille de la tumeur est évaluée par des mesures linéaires en millimètres, intéressant le plus grand diamètre extraméatal. L’utilisation de mesure volumique, bien qu’apparaissant plus précise [10], reste dépendante des algorithmes utilisés et ne modifie pas la prise en charge thérapeutique.
La conférence de consensus de Kyoto [11] a défini une classification en cinq grades, fonction du siège et de la taille de la lésion (tableau 22-1).
Tableau 22-1 Classification des Schwannomes du VIII [11].
| Tumeur | Taille | Grade |
|---|---|---|
| Tumeur intraméatale | 0 | |
| Tumeur extraméatale | Petite 1–10 mm | 1 |
| Moyenne 11–20 mm | 2 | |
| Moyennement large 21–30 mm | 3 | |
| Large 31–40 mm | 4 | |
| Géante > 40 mm | 5 | |
| Préciser : | ||
Pour la surveillance post-thérapeutique, la plupart des centres proposent une IRM à un an, puis une surveillance annuelle les cinq premières années en l’absence de modification de leur taille [13] (fig. 22-1)
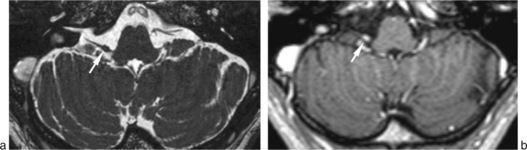
Schwannomes du nerf facial
C’est une lésion relativement rare. Depuis 1930, date de la première description, environ 300 cas [14, 15] ont été rapportés dans la littérature (voir chapitre correspondant).
Schwannomes du nerf trijumeau
Après les schwannomes vestibulaires, il s’agit de la deuxième localisation la plus fréquente des schwannomes intracrâniens (0,8 à 8 %) [14].
La présentation clinique initiale la plus commune est celle d’une hypoesthésie ou de paresthésies de l’hémiface (70 % des cas [16]), et plus rarement une névralgie faciale. Une diplopie latérale peut être associée (26 % [17]) par compression du nerf abducens (VI).
Schwannomes des nerfs mixtes (fig. 22-2)
Le neurinome du nerf glossopharyngien IX est le plus fréquent dans cette localisation [14], suivi du nerf vague X et du nerf spinal XI. Il se révèle par un syndrome du foramen jugulaire (syndrome de Vernet), associant anesthésie de l’hémivoile du palais, paralysie du larynx et du pharynx et faiblesse de l’épaule [14].
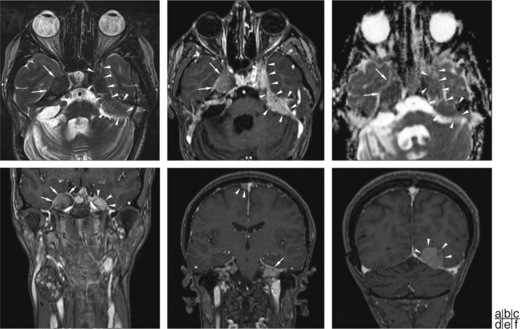
Neurofibromatose de type 2
Le mode d’apparition est la surveillance d’une surdité de perception parfois bilatérale généralement entre 18 et 24 ans, parfois dans l’enfance, mais jamais après 30 ans (fig. 22-3). L’atteinte auditive est la conséquence d’un schwannome vestibulaire. La présence de schwannomes vestibulaires bilatéraux est caractéristique de la NF2. Les schwannomes peuvent toucher les nerfs crâniens, ainsi que la moelle épinière. Les méningiomes, les astrocytomes ou les épendymomes associés sont de mauvais pronostic.
Depuis 2002, le diagnostic s’appuie sur les critères de Manchester [18] permettent d’établir le diagnostic :
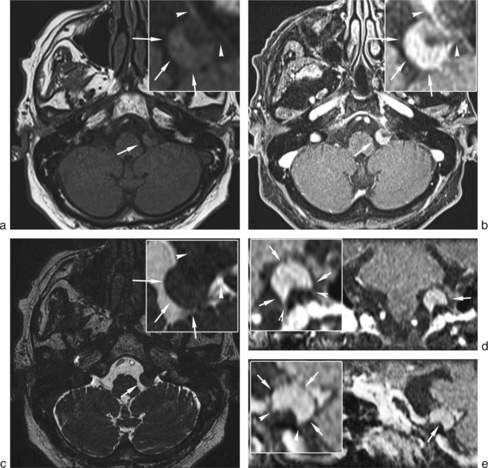
Méningiomes
Il s’agit d’une tumeur bénigne à croissance lente développée sur la surface durale, à partir de cellules arachnoïdiennes, de fibroblastes duraux ou des cellules piales. Macroscopiquement, le méningiome se présente habituellement sous la forme d’une tumeur bosselée, charnue, dense et blanchâtre, au contact du cortex dont elle reste toujours distincte, plus ou moins facilement clivable (fig. 22-4).
Parfois il s’étend en surface et prend l’aspect d’un méningiome « en plaque » (fig. 22-5).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree