Chapitre 2 Anatomie cœlioscopique du pelvis féminin, du péritoine au rétropéritoine 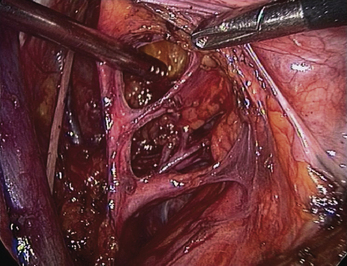
– savoir exploiter le potentiel anatomique de la cœlioscopie grâce à la maîtrise de l’environnement, de l’ergonomie et des spécificités de la dissection en endoscopie ;
– connaître, au-delà du péritoine opératoire, l’abord cœlioscopique des différents espaces rétropéritonéaux pelviens et celui des éléments anatomiques qu’ils contiennent ;
– comprendre l’organisation fonctionnelle du rétropéritoine pelvien par la vision cœlioscopique.
Enfin pour aller plus loin, nous conseillons volontiers la lecture complémentaire d’ouvrages anatomiques de référence [1] ou de publications internationales à ce sujet [5].
Péritoine opératoire et cavité pelvienne
Paroi abdominale antérieure
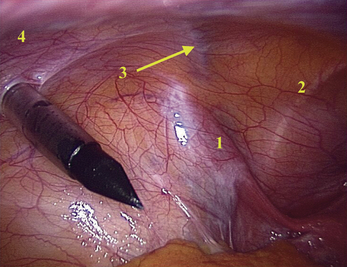
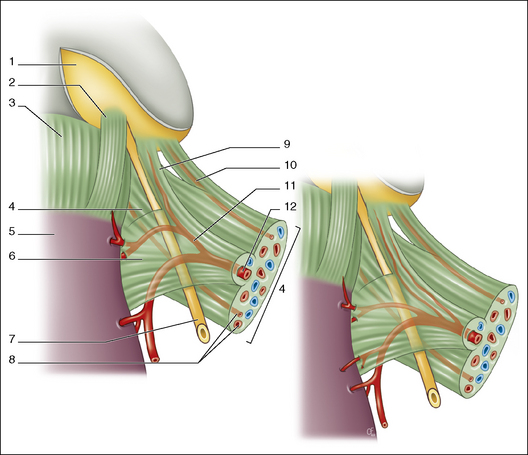
Pour un abord pelvien, les trocarts latéraux sont désormais introduits en regard de l’épine iliaque antéro-supérieure latéralement par rapport à ces vaisseaux. Ceux-ci naissent des vaisseaux iliaques externes au voisinage de l’arcade fémorale sous le ligament rond. Ils remontent ensuite dans la paroi abdominale antérieure, latéralement à l’artère ombilicale et se placent en arrière des muscles grand droit de l’abdomen au niveau de l’épine iliaque antéro-supérieure. Comme le montre la figure 2.1, ils sont le plus souvent visibles par cœlioscopie soit directement à travers le péritoine, soit par le relief péritonéal (pli ombilical latéral) qu’ils forment en dehors du relief de l’artère ombilicale (pli ombilical médial).
Péritoine pelvien ( vidéo 2.1)
vidéo 2.1)
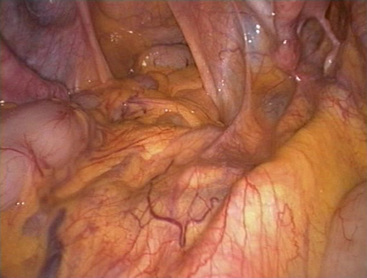
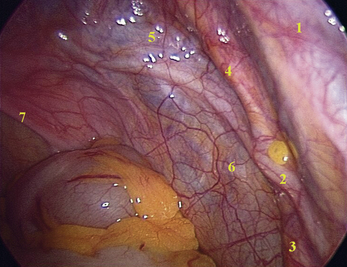
La figure 2.2 illustre une vue générale du pelvis après la mise en position de Trendelenburg, le refoulement des anses intestinales au-dessus du promontoire et l’antéversion de l’utérus. La canulation utérine est un élément essentiel pour la mobilisation de l’utérus. Outre l’exposition des différentes faces de l’utérus, elle va faciliter l’accès aux culs-de-sac vésico-utérin, recto-utérin (Douglas) avec leurs septums sous-jacents et au niveau des ligaments larges, l’accès aux espaces rétropéritonéaux latéraux.
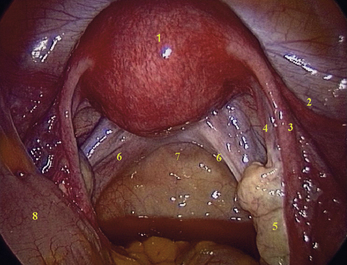
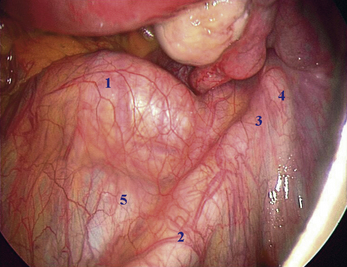
La vision endoscopique latérale de la cavité pelvienne (fig. 2.3) permet d’observer plus en détail les annexes de l’utérus, trompe et ovaire, et le ligament large dont le feuillet péritonéal antérieur est soulevé en son milieu par le ligament rond tendu entre la corne utérine et l’anneau inguinal profond. Nous visualisons également l’émergence pelvienne du ligament suspenseur de l’ovaire (lombo-ovarien) surcroisant l’axe des vaisseaux iliaques externes. En dedans de ce pédicule, la pince endoscopique pointe l’uretère droit sous le péritoine dans sa portion pariétale et rétroligamentaire au niveau de la fosse ovarique. Chez les patientes maigres, il est parfois possible d’observer, à travers le péritoine de cette fosse, les premières branches collatérales du tronc antérieur de l’artère iliaque interne (hypogastrique) auxquelles l’uretère répond latéralement, à savoir : les artères ombilicale, utérine et vaginale(s) (fig. 2.4). Il est à noter que du côté gauche, la visualisation de l’uretère à ce niveau et celle de l’émergence du ligament suspenseur de l’ovaire sont souvent rendues plus difficiles par l’interposition du côlon sigmoïde et du rectum. L’abord de ces éléments nécessite donc souvent le décollement de la charnière recto-sigmoïdienne en regard des vaisseaux iliaques externes. Une description plus détaillée de l’uretère pelvien fera l’objet d’un paragraphe spécifique.
Promontoire
À la limite supérieure du pelvis, il est le plus souvent abordé sur la droite du sigmoïde. À ce titre, son exposition cœlioscopique, comme celle de la concavité sacrée, peut être facilitée dans certaines interventions (voir chapitre 11, § Installation) par la fixation transpariétale dans l’hypocondre gauche des franges graisseuses périsigmoïdienne et périrectale.
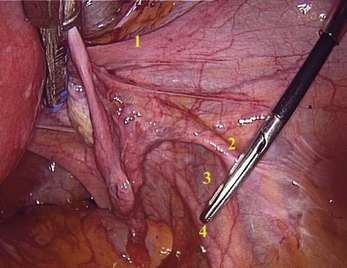
La figure 2.5 illustre les éléments anatomiques sous-péritonéaux observés dans cette zone. Sur la ligne médiane, les vaisseaux sacraux médians se trouvent en regard du ligament prévertébral commun. Ils sont généralement respectés dans la promonto-fixation cœlioscopique, où dans notre expérience la prothèse est fixée sur la partie droite du ligament. Latéralement à droite : nous observons l’artère iliaque primitive homolatérale puis la bifurcation iliaque et l’uretère qui croise l’origine de l’artère iliaque externe. La confluence veineuse iliaque étant plus basse et légèrement latéralisée à droite par rapport à la bifurcation aortique, c’est la veine iliaque primitive gauche qui constitue la limite supérieure de cette région.
Rétropéritoine pelvien
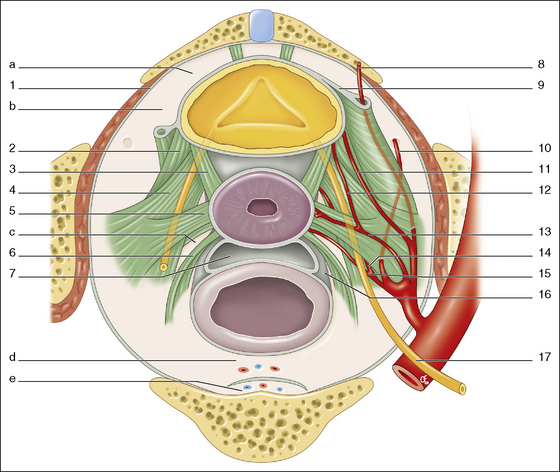
En ce qui concerne les septums et les espaces, sont successivement distingués (fig. 2.6) :
• sur la ligne médiane, les septums vésico-utérin, vésico-vaginal, recto-vaginal et les espaces rétropubien (Retzius), rétrorectal et présacral ;
• latéralement, deux espaces pairs et symétriques : les fosses paravésicale et pararectale.
Pour les « ligaments » viscéraux, sont également décrits :
• de manière sagittale, les ligaments vésico-utérins (anciennement piliers internes de la vessie) et utéro-sacraux ;
• latéralement le paramètre, le paracervix, le ligament latéral de la vessie (anciennement piliers externes de la vessie) et le ligament latéral du rectum.
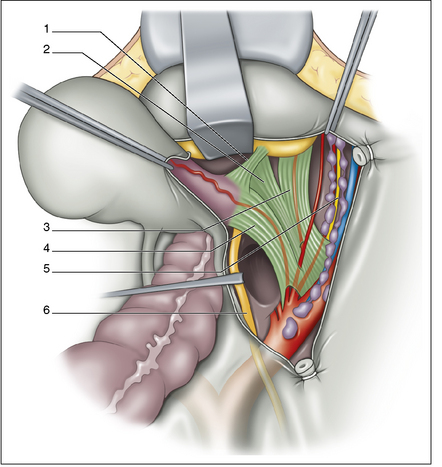
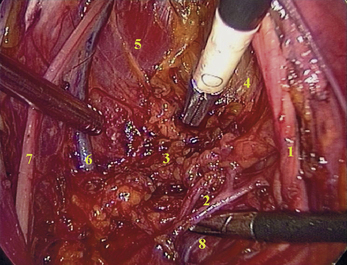
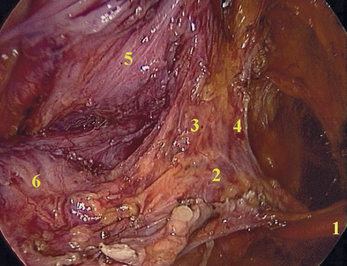
Comme il l’a été évoqué, il ne s’agit pas de ligaments au sens anatomique du terme mais de zones de densification du conjonctif échangeant des fibres entre elles et se prolongeant à leurs extrémités par les fascias. Il en résulte une remarquable intrication de ces structures entre elles pouvant être la source d’une certaine confusion, à la fois pour le chirurgien et dans la description des techniques chirurgicales. Ce phénomène est caractéristique aux niveaux des « ligaments » latéraux (fig. 2.7 et 2.8). En effet, au contact de la paroi pelvienne latérale (fig. 2.9), paramètre, paracervix et ligament latéral de la vessie présentent une parfaite continuité d’insertion sans qu’il soit possible de les distinguer. Il en est de même en regard de la vessie (fig. 2.10) entre le ligament vésico-utérin, le paramètre (expansion antérieure) et le ligament latéral de la vessie. Tout cela donne l’impression au chirurgien d’avoir à faire à une seule et même structure disposée transversalement dans le pelvis latéral, d’où certaines appellations, comme le ligament cardinal (ensemble paramètre-paracervix), qui perdurent et ajoutent à la confusion par manque de précision. C’est pour cette raison qu’actuellement l’emploi de la terminologie anatomique internationale à ce sujet semble la plus opportune dans la volonté d’unifier le vocabulaire anatomo-chirurgical [1]. L’uretère reste le repère essentiel dans la distinction de ces structures. Pour bien comprendre, retenons que le paramètre porte l’artère utérine et se situe au-dessus de l’uretère alors que le paracervix porte la ou les artères vaginales et se situe au-dessous de l’uretère tout comme le ligament latéral de la vessie porte l’artère vésicale supérieure. Dans ce contexte, le pouvoir discriminatif de la cœlioscopie s’adapte parfaitement à cette précision anatomique et à cette complexité architecturale.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree