Chapitre 15
Dermatologie des oiseaux et des nouveaux animaux de compagnie
Syphilis du lapin (Treponema cuniculi)
Pododermatite ulcérée – lapin, oiseau
Dermatite bactérienne – oiseau, furet
Septicémie et mue chez les reptiles
Maladie du bec et des plumes des psittacidés (PBFD) – oiseau
Papillomavirus – furet (doigt), lapin (oral/rectal), lapin (facial)
Masses papillomateuses cloacales/orales – oiseau
Maladie des corps d’inclusion (inclusion body disease [IBD]) – serpent
Tumeur corticosurrénalienne – furet
Fibroadénome mammaire – rat, souris
Tumeur de la glande sébacée ventrale – gerbille
Carcinome épidermoïde – oiseau, tortue
Nécrose par injection d’enrofloxacine
Rupture de sac aérien – oiseau
Syndrome de constriction digitée – oiseau
Traumatisme par morsure – serpent, iguane
Troubles liés à une cause métabolique/nutritionnelle/endocrinienne
ECTOPARASITOSES
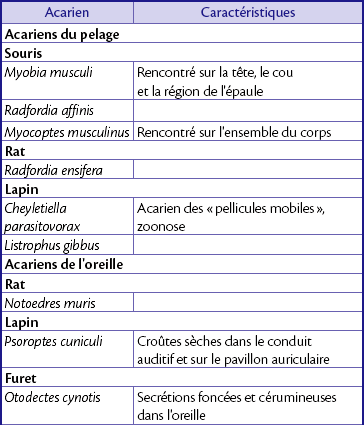
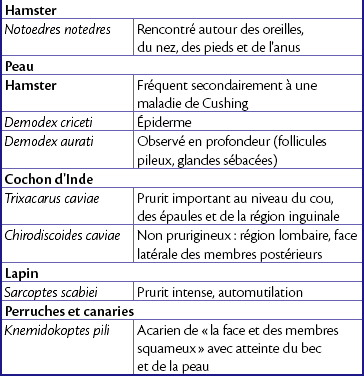
Acariose
Caractéristiques
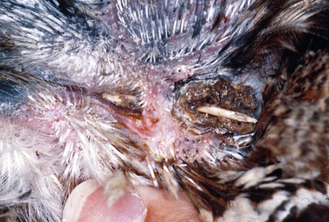
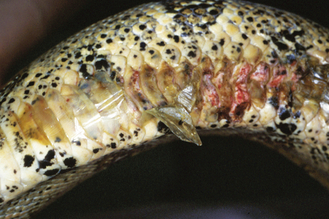
Les acariens les plus courants qui infestent les oiseaux et les nouveaux animaux de compagnie (NAC) sont généralement spécifiques d’une espèce (tableau 15.1). Les acariens du pelage sont à l’origine de squamosis et d’une alopécie en moucheture associés à un léger prurit. On considère que l’acarien du pelage du lapin (Cheyletiella parasitovorax) peut constituer un risque zoonotique à l’origine d’une hyperhémie et d’un prurit léger chez l’homme. La gale auriculaire (Otodectes cynotis) est fréquente chez le furet qui peut transmettre l’acarien au chat et inversement ; il est donc important de traiter l’ensemble des animaux sensibles de la maison. Chez le furet, la présence d’un cérumen noirâtre n’est cependant pas pathognomonique d’une gale auriculaire. La gale auriculaire du lapin (Psoroptes cuniculi) peut être à l’origine d’une accumulation importante de croûtes sèches, au point d’abaisser les oreilles d’un lapin aux oreilles droites. Les Demodex spp. sont fréquents chez le hamster de plus de 2 ans atteint de maladie de Cushing. Le hamster est généralement exposé au parasite au cours de son jeune âge mais n’exprime les signes cliniques de la maladie qu’en cas d’immunodéficience. Les lapins et les cobayes atteints d’un prurit intense doivent subir un dépistage des différentes affections parasitaires relatives à leur espèce, l’atteinte parasitaire étant l’hypothèse diagnostique la plus fréquente. Les oiseaux infectés par des Cnemidocoptes, en particulier les perruches et les canaries, peuvent présenter des lésions spongiformes du bec et de la face (perruches) ou des pattes (canaries). Les acariens du serpent (Oophyionysus spp.) peuvent affecter n’importe quelle région du corps, mais intéressent plus fréquemment le contour des yeux ou la région sous-mentonnière entre les fentes cutanées. Chez le serpent, une infestation massive peut être à l’origine d’une anémie sévère. Aux États-Unis, les hérissons africains retenus en captivité peuvent être infestés par des Chorioptes spp., parasites à l’origine d’une chute des piquants avec présence de croûtes et de squames.
Traitement et pronostic
• Ne pas faire suspendre des traitements anti-acariens sur le bord de la cage de l’animal, tels que ceux à base de paradichlorobenzène, car ils sont toxiques pour les oiseaux et sont inefficaces dans le traitement des acarioses.
• Chez le lapin, la sélamectine en une seule application a montré son efficacité dans le traitement de la gale auriculaire. Il est important de ne pas retirer les croûtes ; ces dernières tomberont d’elles-mêmes dans la semaine qui suit la mise en place du traitement, et ce avec un traumatisme limité.
• Le hamster atteint d’une hyperplasie surrénalienne concomitante peut répondre favorablement à l’administration d’op’DDD.
• En raison du passage des acariens du serpent dans l’environnement de son hôte, il convient de retirer tout matériau poreux de l’enclos et de vaporiser les surfaces non poreuses avec une solution bien homogénéisée d’ivermectine à la concentration de 5 mg/l d’eau. La base de propylène glycol est peu miscible à l’eau (bien agiter avant application).
• Consulter le Carpenter’s Exotic Animal Formulary pour plus de renseignements pharmacologiques.
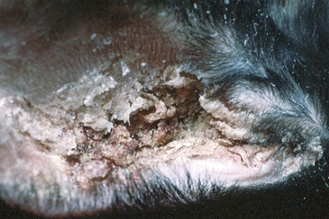
Figure 15.2 Acariose. Cas typique d’une gale auriculaire modérée chez un lapin atteint de Psoroptes cuniculi.

Figure 15.3 Acariose. Lapin atteint de gale due à Sarcoptes spp. Ce lapin était affecté d’un prurit intense.
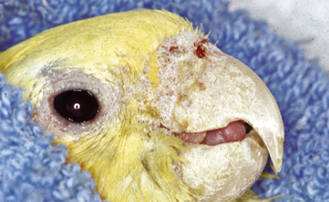
Figure 15.4 Acariose. Vue de profil d’une calopsitte atteinte d’une infestation à Cnemidocoptes pili (gale de la tête et des plumes).
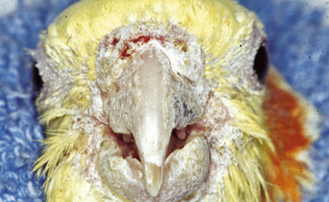
Figure 15.5 Acariose. Vue de face d’une calopsitte atteinte d’une infestation à Cnemidocoptes pili (gale de la tête et des plumes).

Figure 15.6 Acariose. Vue de la face plantaire du pied d’une calopsitte atteinte d’une infestation à Cnemidocoptes pili (gale de la tête et des plumes).

Figure 15.7 Acariose. Perruche présentant une forme sévère de gale à Cnemidocoptes pili (gale de la tête et des plumes) à l’origine d’une déformation du bec.
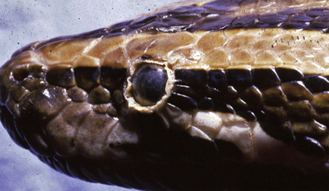
Figure 15.8 Acariose. Python royal présentant une persistance de la lunette précornéenne due à une infestation par Oophinysus spp. Les acariens qui vivent dans les cryptes autour des yeux perturbent localement le processus normal de la mue.
Pédiculose
Caractéristiques
Les souris sauvages sont souvent porteuses de poux (Polyplax serrata) ; les animaux atteints sont alors anémiés, débilités et présentent un prurit intense. La mise en évidence de poux chez la souris domestique suppose le plus souvent un contact préalable avec des souris sauvages. Le pou du rat (Polyplax spinulosa) est rare mais peut être à l’origine de prurit, d’irritabilité et d’anémie. Les poux du cochon d’Inde (Gliricola porcelli, Gyropus ovalis) sont fréquemment rencontrés chez les cobayes de compagnie. Une infestation massive peut se manifester par un prurit intense, un poil terne et de l’alopécie. La présence d’un prurit intense est typique d’une infestation par Gyropus spp. Les oiseaux de compagnie apparentés aux perroquets sont rarement atteints de pédiculose. En revanche, il est courant de mettre en évidence des poux chez la volaille élevée en poulailler d’extérieur ou chez les paons. Le pou de la tête de poule (Cuclotogaster heterographus) peut être isolé au niveau de la tête des poules et des paons. Le pou du corps de poule (Menacanthus stramineus) se rencontre près du cloaque de diverses espèces de volaille domestiques parmi lesquelles : les poules, les paons, les pintades, les cailles, les faisans, les canards et les oies.
Traitement et pronostic
Consulter le Carpenter’s Exotic Animal Formulary pour plus de renseignements pharmacologiques.
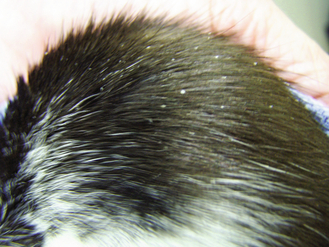
Figure 15.10 Pédiculose. Rat domestique atteint de pédiculose dont l’agent étiologique est inconnu. Les poux et les lentes sont visibles à l’œil nu sur l’ensemble du dos de l’animal.
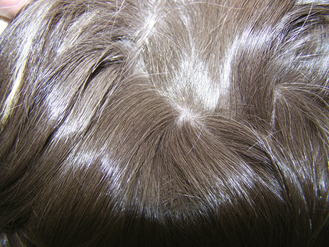
Figure 15.11 Pédiculose. Cochon d’Inde atteint de pédiculose dont l’agent étiologique n’est pas identifié. En raison de l’absence de prurit, il s’agissait vraisemblablement de Gliricola spp. Les poux et les lentes sont visibles à l’œil nu au niveau de la croupe de l’animal.
Parasites sous-cutanés
Caractéristiques
Les perroquets récemment importés peuvent quelquefois présenter une masse sous-cutanée de nématodes adultes de Pelicitus spp. Les reptiles récemment importés, dont les geckos diurnes, peuvent présenter une masse cœlomique ou sous-cutanée de Thamagadia ou de Magnathamagadia spp. adultes. Les lapins qui broutent à l’extérieur ou sont nourris avec de l’herbe fraîchement coupée peuvent contracter des larves sous-cutanées de Cuterebra spp. Le Cuterebra est ingéré puis migre depuis la cavité buccale ou l’œsophage vers une région sous-cutanée, identifiable par la présence d’un orifice cutané permettant la respiration du parasite.
Principaux diagnostics différentiels
Le diagnostic différentiel inclut les néoplasmes, les abcès ou les autres granulomes.
Traitement et pronostic
Le traitement idéal repose sur l’exérèse chirurgicale de la masse.
• Pour les lapins, retirer le parasite sous anesthésie générale en incisant chirurgicalement la peau de part et d’autre de l’orifice cutané. Prendre soin de préserver au mieux l’intégrité du parasite afin de prévenir la libération d’antigènes parasitaires. Nettoyer et débrider la plaie puis laisser cette dernière cicatriser par seconde intention avec un nettoyage quotidien.
• Pour les oiseaux et les reptiles, il est préférable de retirer chirurgicalement le parasite, de nettoyer puis de refermer la plaie par première intention.

Figure 15.13 Parasites sous-cutanés. Gecko diurne infesté par un nématode Magnathamagadia ou Thamagadia spp. sous-cutané. Ces derniers furent facilement extraits chirurgicalement. Plus tard, le même nématode fut mis en évidence en région cœlomique.
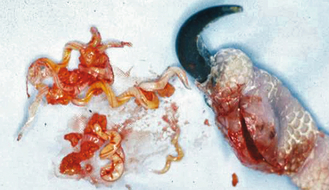
Figure 15.14 Parasites sous-cutanés. Perroquet récemment importé avec présence sous-cutanée d’un nématode Pelicitus spp. Ces derniers furent facilement retirés chirurgicalement. Dans ce cas, le diagnostic fut établi par mise en évidence d’un œuf de nématode lors de l’examen cytologique d’une ponction de la masse.
Myiase, pulicose et infestation par les tiques
Caractéristiques
Des asticots sont communément rencontrés en région périnéale des lapins élevés à l’extérieur et chez les oiseaux sauvages hospitalisés suite à un traumatisme. De nombreuses tiques peuvent infester les lapins domestiques élevés à l’extérieur ainsi que les lapins sauvages. Les puces sont parfois isolées chez les lapins et les furets. Il semblerait que les furets soient particulièrement prédisposés aux infestations massives et aux anémies fatales secondaires. Le prurit est généralement modéré.
Traitement et pronostic
• Asticots : retrait direct ou administration de nitenpyram (1 mg/kg PO).
• Puces : en général, le traitement contre les puces chez le furet est comparable à celui employé chez le chat. Le fipronil ne doit en revanche jamais être utilisé chez le lapin car il peut provoquer des convulsions et/ou la mort de l’animal. Il est possible de leur donner de l’imidacloprid ou des produits à base de pyréthrine.
• Tiques : retrait direct. Les tiques présentes sur des animaux issus de l’importation devraient être soumises à une identification afin de vérifier qu’elles ne proviennent pas de pays étrangers. Conserver systématiquement les prélèvements parasitaires dans une solution d’alcool à 70 %, jamais dans du formol, car ce dernier altérerait les structures permettant une identification correcte du parasite.

Figure 15.15 Myiase, pulicose et infestation par les tiques. Un lapin sauvage infesté de tiques dont les espèces n’ont pas été identifiées.
INFECTIONS BACTÉRIENNES
Syphilis du lapin (Treponema cuniculi)
Caractéristiques
Cette maladie du lapin, sexuellement transmissible, entraîne l’apparition de croûtes et de lésions érodées au niveau de la peau et des jonctions cutanéomuqueuses des régions périnéale, périoculaire, péribuccale voire de la base de l’oreille. Cette maladie n’est pas une zoonose ; la syphilis chez l’homme est due à T. pallidum. La période d’incubation est longue : environ 3 à 6 semaines. Les mâles sans signe clinique évident de la maladie peuvent transmettre cette dernière.
Principaux diagnostics différentiels
Le diagnostic différentiel inclut les acarioses (voir figure 15.3) les papillomavirus (voir figure 15.45), qui affectent typiquement d’autres régions corporelles que les jonctions cutanéomuqueuses.
Traitement et pronostic
Consulter le Carpenter’s Exotic Animal Formulary pour plus de renseignements pharmacologiques.
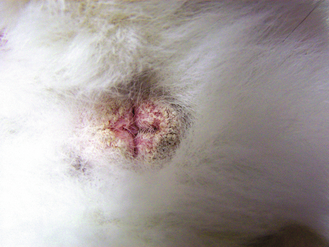
Figure 15.17 Syphilis du lapin. Région périnéale du même lapin que celui de la figure 15.18 présentant les lésions typiques de syphilis du lapin due à Treponema cuniculi dans sa forme modérée. Les lésions sont proches des jonctions cutanéomuqueuses.

Figure 15.18 Syphilis du lapin. Jeune lapine adulte présentant des lésions modérées de la syphilis du lapin due à Treponema cuniculi. Les lésions sont proches des jonctions cutanéomuqueuses.

Figure 15.19 Syphilis du lapin. La syphilis du lapin après traitement. Même lapin que sur la figure 15.18 après 3 semaines d’un traitement à base d’injections de pénicilline procaïne benzathine une fois par semaine.
Pododermatite ulcérée – lapin, oiseau
Caractéristiques
Les causes de pododermatites ulcérées incluent : obésité, faible densité pilaire au niveau du « jarret » (en réalité en région métatarsienne plantaire proximale), d’origine génétique ou traumatique (poils raccourcis par le cisaillement des poils lorsque les animaux sont élevés sur du grillage ou sur des surfaces rugueuses). Les poils de cette région jouent le rôle de « coussin » protecteur vis-à-vis de la surface plantaire. Une pododermatite légère se présente comme une alopécie et une hyperhémie de la peau intacte sous-jacente. Une pododermatite modérée implique une atteinte cutanée avec érosions, croûtes, présence d’un tissu prolifératif, d’une tuméfaction ou d’une infection cutanée. Une pododermatite sévère associée à une ostéomyélite peut facilement survenir en raison du peu de tissu mou recouvrant cette région. Le cochon d’Inde peut également souffrir de pododermatite ulcérée, mais elle résulte le plus souvent de mauvaises conditions d’hygiène anciennes ou actuelles ; la maladie est alors très difficile à traiter.
Traitement et pronostic
Oiseau
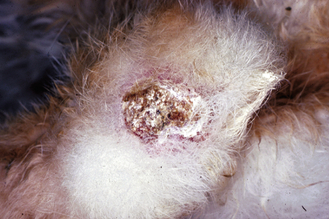
Figure 15.20 Pododermatite ulcérée. Lapin atteint d’une pododermatite ulcérée mineure avec érosion cutanée et apparition d’une croûte et d’une inflammation en face plantaire du pied.
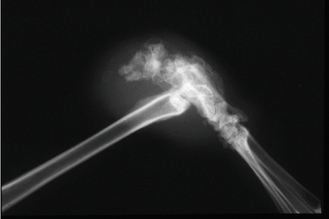
Figure 15.21 Pododermatite ulcérée. Image radiographique d’un lapin atteint d’une forme sévère de pododermatite ulcérée comprenant une ostéomyélite du tarse et de l’articulation tibiotarsienne.
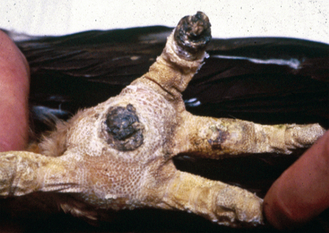
Figure 15.22 Pododermatite ulcérée. Rapace sous anesthésie générale atteint d’une forme sévère de pododermatite ulcérée intéressant la face plantaire du pied. La région affectée au niveau du pied est typique chez les rapaces.
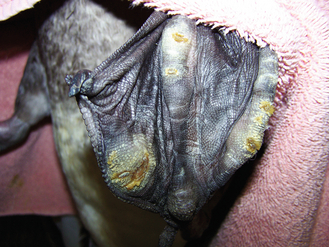
Figure 15.23 Pododermatite ulcérée. Canard atteint d’une forme modérée à sévère de pododermatite ulcérée en face plantaire du pied. La région affectée est typique chez les ansériformes (canards, oies, cygnes).
Mycobactériose – oiseau
Caractéristiques
Des cas de mycobactériose due à Mycobacterium avium, Mycobacterium genovense et à d’autres espèces ont été périodiquement rapportés chez des perroquets. Une forme cutanée rare a été décrite et se manifeste par la présence de lésions surélevées au niveau des membres. Ces lésions ne guérissent pas et ne répondent pas aux antibiotiques classiques. La forme typique de mycobactériose chez les oiseaux affecte généralement les systèmes hépatiques et gastro-intestinaux.
Traitement et pronostic
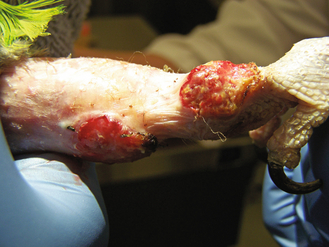
Figure 15.25 Mycobactériose. Amazone atteint de plaies chroniques persistantes sur les membres dues à Mycobacterium kansasii. Le perroquet fût euthanasié après confirmation du diagnostic par coloration modifiée de Fite acidorésistante et par analyse PCR réalisées au laboratoire Washington State Diagnostic Laboratory.
Dermatite bactérienne – oiseau, furet
Caractéristiques
Les oiseaux présentent rarement de dermatite bactérienne, sauf en face plantaire du pied, comme c’est décrit en cas de pododermatite ulcérée, ou en cas de traumatisme antérieur ayant permis à l’infection de se développer. La présence d’une infection implique généralement des bactéries Gram négatives. Un furet a probablement développé une allergie et une dermatite secondaire à Pseudomonas spp. après que son propriétaire lui ait construit une cage en séquoia. Après le retrait de la cage faite maison et la mise en place d’une antibiothérapie adaptée, le furet a complètement guéri.
Traitement et pronostic

Figure 15.26 Dermatite bactérienne. Un Grand-duc d’Amérique avec un piquant de porc-épic planté dans la peau sous l’œil droit. Le retrait du piquant sous anesthésie et le nettoyage de la plaie ont permis une guérison par seconde intention.
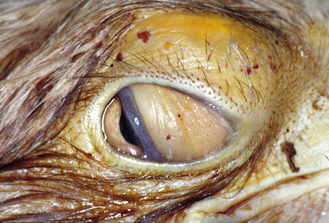
Figure 15.28 Dermatite bactérienne. Pygargue à tête blanche en captivité affecté d’un abcès supra-orbitaire sous-cutané.
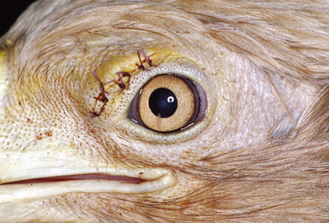
Figure 15.29 Dermatite bactérienne. Même adulte pygargue à tête blanche en captivité avec un abcès supra-orbitaire sous-cutané après exérèse chirurgicale.
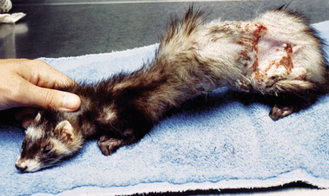
Figure 15.30 Dermatite bactérienne. Jeune furet adulte affecté d’une dermatite bactérienne sévère à Pseudomonas aeruginosa. Le propriétaire venait de construire un enclos en séquoia ; une allergie au séquoia a donc été soupçonnée, même si la preuve n’a pas été établie. Le furet a favorablement répondu à une antibiothérapie appropriée dont le choix était fondé sur une culture.
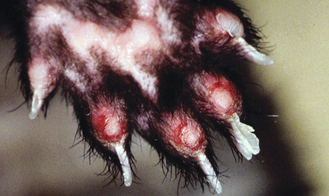
Figure 15.31 Dermatite bactérienne. Même furet atteint de dermatite bactérienne que sur la figure 15.30 avec mise en évidence de la surface plantaire du pied.

Figure 15.32 Dermatite bactérienne. Gecko léopard adulte présentant une forme sévère de dysecdysis (mue anormale) avec présence de deux ou trois exuvies successives toujours en place. Une mise en culture de l’écoulement oculaire verdâtre a permis de mettre en évidence la présence de Pseudomonas aeruginosa.

Figure 15.33 Dermatite bactérienne. Même gecko que sur la figure 15.32 présentant une dysecdysis (anomalie de la mue intéressant l’ensemble du corps). Les exuvies des doigts ne bénéficient que d’un apport sanguin réduit (vasoconstriction) à l’origine d’une nécrose des doigts. Le gecko a fini par répondre favorablement au traitement antibiotique (choix fondé sur une culture) associé à de nombreux bains à l’eau tiède, mais il a perdu presque tous ses doigts.
Septicémie et mue chez les reptiles
Caractéristiques
Les reptiles souffrant de septicémie peuvent présenter une hyperhémie du ventre (tortues ou serpents) ou une conjonctivite hyperhémique (lézards). Pseudomonas et Aeromonas sont historiquement les bactéries les plus classiquement isolées chez les reptiles. Au niveau du site d’infection, les serpents apparentés au boa peuvent parfois développer une cellulite à l’origine d’une tuméfaction considérable. La mue des serpents s’effectue en une seule pièce, tandis que la peau des lézards est progressivement grignotée de la tête aux doigts de pieds. Chez les serpents, le début de la mue est marqué par la perte de la lunette précornéenne recouvrant leurs yeux. La couleur bleutée de l’œil disparaît et devient translucide. Le serpent mue (ecdysis) ensuite l’ensemble de sa peau en une seule pièce éversée. La dysecdysis est une mue anormale et résulte généralement d’un environnement à faible taux d’humidité. Dans la semaine qui précède ou qui suit la mue, le serpent peut sembler avoir une maladie respiratoire en raison d’une occlusion partielle des narines. Il peut également présenter un ventre hyperhémique.
Traitement et pronostic
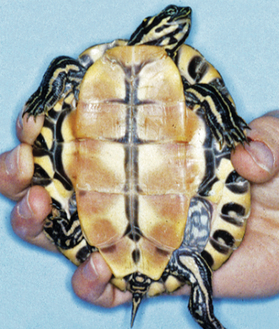
Figure 15.35 Septicémie. Hyperhémie ventrale du plastron chez une tortue de Floride secondaire à une septicémie due à une pneumonie bactérienne.
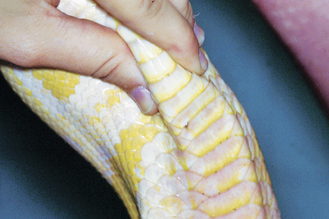
Figure 15.37 Septicémie. Hyperhémie ventrale des écailles d’un serpent amélanistique secondaire à une septicémie due à une pneumonie bactérienne.
Abcès auriculaire – tortue
Caractéristiques
Un abcès caséeux se présente sous la forme d’une tuméfaction souvent grande et localisée sous la membrane tympanique externe sur le côté de la tête. L’affection peut être bilatérale et concerne souvent les tortues « boîte » sauvages ou les tortues de Floride de compagnie. Certains éléments sembleraient incriminer une hypovitaminose A. L’apparition chez les tortues sauvages pourrait être liée à une exposition à des organophosphorés. Cette maladie est très fréquente.
Principaux diagnostics différentiels
Le diagnostic différentiel inclut un néoplasme ou d’autres granulomes.
Traitement et pronostic
• Retirer chirurgicalement le pus caséeux en perforant la membrane tympanique (myringotomie). Il est important de retirer environ 50 % du tympan afin de laisser un orifice permettant de réaliser un rinçage (flushing) à l’aide d’une solution saline tiède, et ce le plus longtemps possible après la chirurgie (essayer 3 jours). En d’autres termes, il convient de laisser le tympan cicatriser seul par seconde intention le plus lentement possible.
• Le bouchon caséeux peut généralement être retiré en un seul morceau, comme un moulage de l’oreille interne.
• Garder au sec les tortues d’eau jusqu’à guérison du site chirurgical.
• Ne pas instiller de produits dans l’oreille pouvant présenter un risque d’ototoxicité (amikacine, enrofloxacine, chlorhexidine ou des solutions iodées).
• Des antibiotiques systémiques sous souvent administrés, parmi lesquels : l’enrofloxacine, la céphazolone et le ceftriofun longue action (voir le formulaire de Carpenter). Il est conseillé de fonder son choix antibiotique sur les résultats d’un antibiogramme.

Figure 15.39 Abcès auriculaire. Une tortue de Floride présentant un abcès auriculaire de l’oreille gauche. La peau recouvrant l’abcès est la membrane tympanique. L’intervention chirurgicale sous anesthésie ayant permis de percer puis de retirer l’abcès et de rincer la cavité a permis de guérir la maladie.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree