Chapitre 13
Maladies des paupières, des griffes, des glandes anales et des conduits auditifs
Blépharite
Caractéristiques
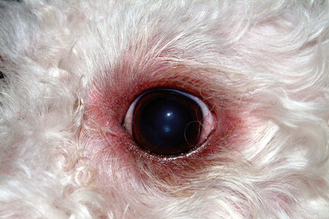
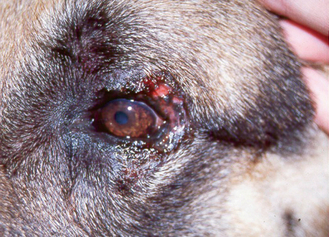
Une blépharite est une inflammation des paupières pouvant résulter d’une infection bactérienne primaire ou être secondaire à une cause sous-jacente telle qu’une maladie parasitaire, allergique, auto-immune ou une leishmaniose. L’atteinte des paupières peut être isolée ou accompagnée d’une dermatose généralisée. Elle est courante chez le chien et peu fréquente chez le chat.
Blépharite bactérienne
Les paupières atteintes sont légèrement à fortement prurigineuses. Elles sont souvent tuméfiées ou épaissies, érythémateuses et alopéciques avec des pustules, des croûtes et parfois des fistules. Une ou plusieurs glandes palpébrales peuvent être abcédées.
Hypersensibilité aux piqûres/morsures d’insectes
L’apparition d’un érythème des paupières avec tuméfactions (angio-œdème) ou la présence de masses surélevées est aiguë.
Allergie
Un prurit (frottement des yeux) saisonnier (atopie) ou non saisonnier (atopie, hypersensibilité alimentaire) est à l’origine de divers degrés d’érythème, d’alopécie, de lichénification et d’hyperpigmentation périoculaires. Une conjonctivite et une blépharite bactérienne secondaire concomitantes sont fréquentes. D’autres atteintes cutanées sont généralement présentes.
Maladie auto-immune
Celle-ci se manifeste par un érythème, des érosions et des croûtes palpébrales qui ne sont pas prurigineux, sauf en présence d’une infection bactérienne secondaire. Des lésions similaires affectant le chanfrein ou la truffe, les lèvres, les oreilles, les coussinets ou d’autres jonctions cutanéomuqueuses ou des lésions généralisées sont associées.
Leishmaniose
Les lésions des paupières peuvent inclure une alopécie et une séborrhée sèche périoculaires, des ulcérations des bords des paupières accompagnées d’une dermatite suintante, un blépharo-œdème diffus et des granulomes nodulaires discrets. L’atteinte de l’œil est généralement caractérisée par une uvéite antérieure, une conjonctivite ou une kératoconjonctivite. Des signes systémiques concomitants tels que apathie, perte de poids, diarrhée, insuffisance rénale ou hépatique, anémie, boiterie et présence de lésions cutanées sur d’autres régions du corps sont fréquents.
Diagnostic
1. Généralement fondé sur l’historique, les signes cliniques et l’exclusion des autres hypothèses diagnostiques.
2. Cytologie (pustule, abcès) : inflammation suppurée et coques en présence d’une blépharite bactérienne primaire ou secondaire. Malassezia en présence d’une dermatite à levures secondaire.
3. Culture bactérienne (pustule, abcès) : on isole généralement des Staphylococcus lors d’une blépharite bactérienne primaire ou secondaire.
4. Dermatohistopathologie : les résultats sont variables suivant la cause sous-jacente.
5. Recherche allergologique : réalisée en cas de suspicion d’atopie ou d’hypersensibilité alimentaire.
Traitement et pronostic
1. Identifier et corriger toute cause sous-jacente.
2. Interrompre tout traitement topique en cas de suspicion de dermatite de contact.
3. En présence d’un prurit, mettre en place une collerette afin de prévenir l’automutilation.
4. Appliquer des compresses humides tièdes sur les zones atteintes deux ou trois fois par jour pour réduire la tuméfaction et retirer l’exsudat.
5. En présence d’une infection bactérienne, appliquer un topique oculaire à base d’antibiotiques et de corticoïdes toutes les 8 à 12 heures pendant 2 à 3 semaines. Les préparations efficaces sont celles comprenant les principes actifs suivants :
Ne pas utiliser en cas de suspicion de dermatite de contact.
6. En cas de blépharite bactérienne, administrer des antibiotiques systémiques appropriés pendant au moins 3 semaines.
7. En cas de blépharite auto-immune, utiliser un traitement immunosuppresseur (voir tableau 8.1).
8. Un traitement topique symptomatique à l’aide de préparations ophtalmiques à base de corticoïdes ou d’antihistaminiques peut aider lors d’une blépharite allergique.
9. Le pronostic est bon si la cause sous-jacente peut être identifiée et corrigée ou contrôlée.

Figure 13.1 Blépharite. Décoloration et agglutination des poils autour des yeux chez un chien atteint de blépharite bilatérale.
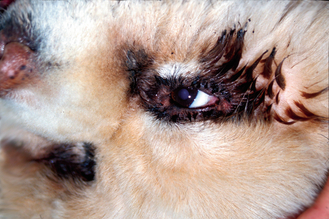
Figure 13.2 Blépharite. Vue rapprochée du chien de la figure 13.1. Mise en évidence de la décoloration et de l’agglutination des poils autour des yeux dues à un écoulement oculaire important.
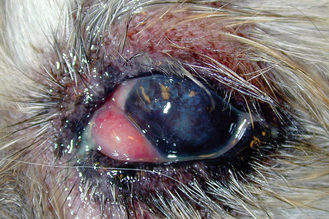
Figure 13.4 Blépharite. Alopécie et érythème périoculaires associés à une dermatite allergique. L’exsudat oculaire épais est dû à une kératoconjonctivite sèche (KCS) et au prolapsus de la membrane nictitante.
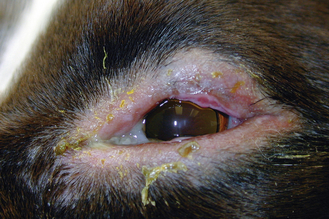
Figure 13.5 Blépharite. « Blépharite marginale » (syndrome à médiation immune) à l’origine d’une dermatite périoculaire alopécique, papuleuse et croûteuse.
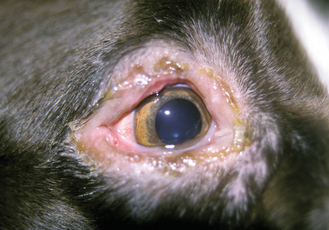
Figure 13.6 Blépharite. Même chien que sur la figure 13.5. La « blépharite marginale » fut à l’origine d’une dermatite alopécique papuleuse bilatérale.
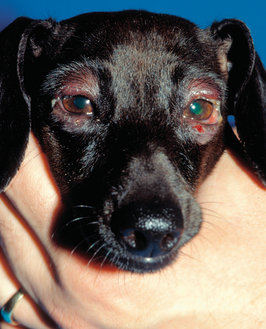
Figure 13.7 Blépharite. La dermatite érythémateuse, tuméfiée et suintante affectant les deux yeux est due à une infection cutanée bactérienne. (Remerciements à S. McLaughlin.)
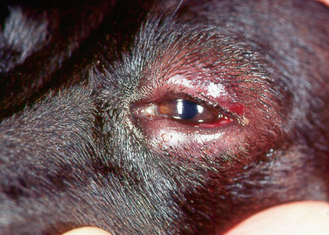
Figure 13.8 Blépharite. Même chien que sur la figure 13.7. Alopécie, érythème et tuméfaction tissulaire de la peau périoculaire. (Remerciements à S. McLaughlin.)
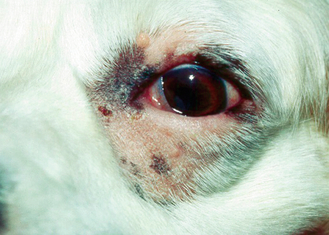
Figure 13.9 Blépharite. Alopécie et érythème des paupières dus à une pyodermite bactérienne secondaire. (Remerciements à E. Willis.)
Otite externe
Caractéristiques
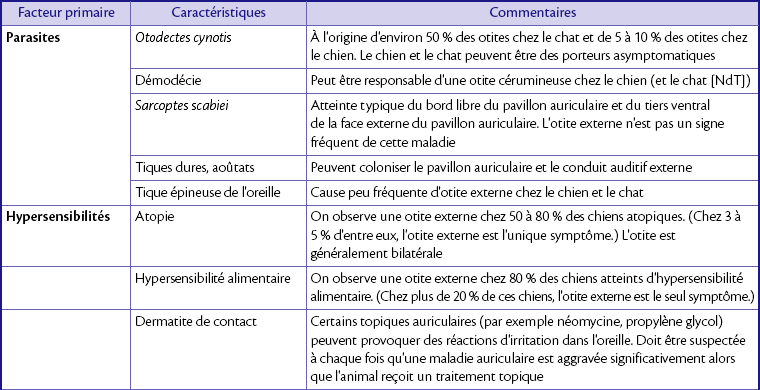
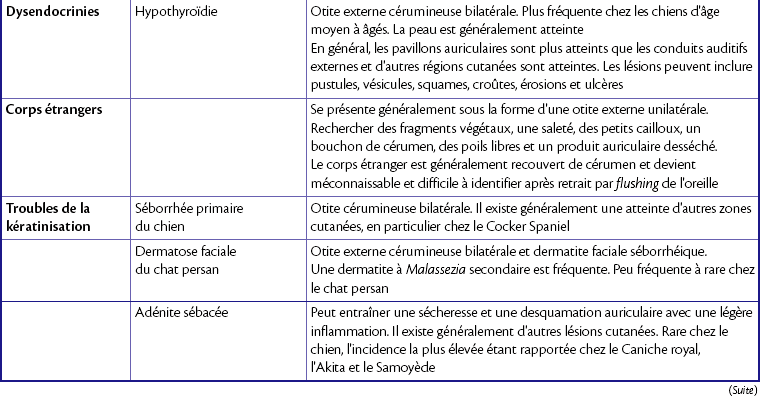
L’otite externe est une maladie inflammatoire aiguë ou chronique du méat auditif externe. Ses causes sont nombreuses et presque toujours liées à une maladie primaire sous-jacente (tableau 13.1) qui altère la structure et la fonction normales du conduit, entraînant une infection secondaire (tableau 13.2). L’otite externe est courante chez le chat et le chien. Le Cocker Spaniel est particulièrement prédisposé au développement d’une maladie chronique et grave.
Tableau 13.2
Causes secondaires d’otite externe
| Facteurs secondaires | Commentaires |
| Infection bactérienne | Généralement due à Staphylococcus spp., Streptococcus, Pseudomonas spp., Proteus et Escherichia coli. Une otite bactérienne récidivante est généralement associée à des allergies sous-jacentes |
| Infection à levures | Malassezia pachydermatis. Une otite récidivante à levures est généralement associée à une allergie sous-jacente |
| Otite moyenne | Une otite externe chronique (présente depuis au moins 2 mois) évolue généralement vers une atteinte de l’oreille moyenne. L’otite moyenne peut alors être à l’origine d’une otite externe récidivante |
| Lésions chroniques pathologiques | En cas d’inflammation chronique, le derme et le tissu sous-cutané deviennent fibreux, entraînant une sténose permanente de la lumière du conduit auditif. Le cartilage auriculaire peut se calcifier et s’ossifier. Les secrétions, les cellules desquamées et les micro-organismes en multiplication sont piégés. Une métaplasie osseuse est une lésion irréversible qui ne répond pas au traitement médical |
Diagnostic
1. Fondé sur l’historique et les signes cliniques.
2. Examen otoscopique : objectiver le degré d’inflammation, d’ulcération, de sténose et de modifications prolifératives ; la quantité et la nature des débris et de l’écoulement ; la présence de corps étrangers, d’ectoparasites et de masses ; et l’intégrité de la membrane tympanique.
3. Préparation à l’huile minérale (écouvillon auriculaire) : rechercher des acariens adultes et des œufs d’Otodectes ou de Demodex.
4. Cytologie (écouvillon auriculaire) : rechercher des bactéries, des levures, des filaments mycéliens, du cérumen, des leucocytes et des cellules néoplasiques.
5. Culture bactérienne (exsudat de l’oreille externe ou moyenne) : indiquée lorsque la cytologie met en évidence la présence de bactéries malgré une antibiothérapie en cours, ou lorsqu’une otite moyenne est suspectée.
6. Culture fongique : indiquée en cas de suspicion d’otite à dermatophytes, en particulier chez le chat à poil long atteint d’une otite cérumineuse.
7. Radiographie (bulles tympaniques), scanner, imagerie par résonance magnétique (IRM) : on observe des signes d’atteinte de la bulle tympanique (sclérose, opacification) dans 75 % des cas d’otite moyenne.
8. Dermatohistopathologie : peut être indiquée afin d’identifier la cause primaire (par exemple dermatose auto-immune, adénite sébacée, érythème polymorphe), en cas de suspicion de néoplasme (masse dans le conduit auditif), ou lors d’une ablation du conduit auditif en raison d’une otite en stade terminal.
Traitement et pronostic
1. Identifier et corriger si possible les causes primaires de l’otite (voir tableau 13.1).
2. Pour l’oreille du nageur, il est possible de prévenir la macération des conduits par l’instillation prophylactique d’un agent asséchant après que le chien s’est mouillé (natation, bains), ou deux ou trois fois par semaine dans les régions à climat très humide. Les produits efficaces sont ceux contenant des produits astringents ou de l’alcool.
3. Pour les otites allergiques, la prise en charge au long cours inclut le contrôle des allergies sous-jacentes, la guérison de toute infection secondaire bactérienne ou fongique ainsi que l’instauration d’un nettoyage et d’un traitement auriculaires tous les 3 à 7 jours afin de prévenir les récidives. Chez les animaux dont la cause sous-jacente ne peut pas être identifiée ou parfaitement contrôlée, l’utilisation à la demande et judicieuse de préparations à base de corticoïdes peut prévenir les poussées d’otite.
4. Pour les otites bénignes/aiguës, le propriétaire doit nettoyer les oreilles de son animal, à la maison, tous les 2 à 7 jours à l’aide d’un agent céruminolytique (qui ne nécessite pas de rinçage) afin de prévenir l’accumulation de cérumen et de débris. Un nettoyage auriculaire à vie tous les 3 à 7 jours peut être nécessaire afin de prévenir les récidives d’otites. Il est déconseillé d’utiliser des coton-tiges (risque d’endommager l’épithélium).
5. Pour les otites sévères/chroniques, réaliser un nettoyage et un flushing auriculaire en clinique afin de retirer l’exsudat et les débris accumulés dans les parties verticale et horizontale des conduits auditifs (sous sédation ou anesthésie si nécessaire). Répéter la procédure tous les 2 à 7 jours jusqu’à ce que tous les débris soient retirés. Les produits pouvant être utilisés pour le flushing auriculaire incluent :
– eau ou soluté physiologique ;
– dioctylsulfosuccinate de sodium (DSS) dilué dans de l’eau chaude ou du soluté physiologique ;
– povidone iodée en solution à 0,2 % ou 1 % (risque d’ototoxicité) ;
– chlorhexidine en solution à 0,05 % ou 0,2 % (risque d’ototoxicité).
6. Des corticoïdes systémiques doivent être administrés en cas de douleur ou de sténose auriculaire due à une tuméfaction ou une prolifération tissulaire. Chez le chien, administrer de la prednisone à la posologie de 0,25–0,5 mg/kg PO toutes les 12 heures pendant 5 à 10 jours. Chez le chat, administrer de la prednisolone à la posologie de 0,5–1,0 mg/kg PO toutes les 12 heures pendant 7 à 14 jours.
Cas particuliers
7. Pour les gales auriculaires, traiter tous les chiens et les chats atteints et ceux en contact. En cas d’utilisation de traitements auriculaires, administrer conjointement des traitements permettant d’éliminer les acariens ectopiques. Les traitements efficaces contre les gales auriculaires incluent les produits suivants.
– Acaricide auriculaire selon les recommandations de la notice (les produits à base d’ivermectine et de milbémycine sont sans danger et très efficaces).
– Sélamectine à raison de 6–12 mg/kg en topique sur la peau deux fois, à 2 ou 4 semaines d’intervalle (chien).
– Tresaderm® à raison de 0,125–0,25 ml dans le conduit auditif toutes les 12 heures pendant 2 à 3 semaines.
– Ivermectine à raison de 0,3 mg/kg PO tous les 7 jours, trois ou quatre fois, ou à raison de 0,3 mg/kg SC tous les 10 à 14 jours, deux ou trois fois.
– Fipronil à raison de 0,1–0,15 ml dans le conduit auditif, tous les 14 jours, deux ou trois fois (d’après des publications anecdotiques).
8. Pour une otite démodécique, les traitements efficaces contre les acariens incluent :
– acaricide auriculaire selon le mode d’emploi (les produits à base d’ivermectine et de milbémycine sont sans danger et très efficaces).
9. Pour les otites à Malassezia, reconditionner les préparations auriculaires contenant des agents antifongiques dans un nouveau flacon (flacon compte-goutte) pour un dosage plus précis, puis, instiller 0,2 à 0,5 ml (un quart ou une demi-pipette du compte-goutte) dans l’oreille atteinte toutes les 12 heures pendant au moins 2 à 4 semaines. Poursuivre le traitement jusqu’à ce que les calques de suivi soient cytologiquement négatifs, que les conduits auditifs ne soient plus œdématiés ou enflammés, et que l’épithélium du conduit se soit normalisé.
Les produits efficaces incluent :
10. Pour les cas graves et réfractaires d’otite externe à Malassezia ou d’otite moyenne, en complément du traitement antifongique topique, il peut être utile d’administrer un traitement antifongique systémique, à condition de l’administrer pendant 3 à 4 semaines, et de poursuivre le traitement pendant 1 à 2 semaines au-delà de la guérison clinique complète. Les traitements efficaces incluent :
– kétoconazole à raison de 5 mg/kg PO toutes les 12 heures, ou de 10 mg/kg PO toutes les 24 heures avec le repas ;
– fluconazole à raison de 5 mg/kg PO toutes les 12 heures, ou de 10 mg/kg PO toutes les 24 heures avec le repas ;
– itraconazole à raison de 5–10 mg/kg PO toutes les 24 heures avec le repas ;
– itraconazole pulsé à raison de 5–10 mg/kg PO toutes les 24 heures avec le repas 2 jours consécutifs par semaine.
11. Pour les otites bactériennes, reconditionner les préparations auriculaires contenant des antibiotiques dans un nouveau flacon (flacon compte-goutte) pour un dosage plus précis. Puis, instiller 0,2–0,5 ml (un quart ou une demi-pipette du compte-goutte) dans l’oreille atteinte toutes les 8 à 12 heures pendant au moins 2 à 4 semaines. Poursuivre le traitement jusqu’à ce que les calques de suivi soient cytologiquement négatifs, que les conduits auditifs ne soient plus œdématiés ou enflammés, et que l’épithélium du conduit se soit normalisé.
Les produits efficaces incluent :
12. Pour les otites moyennes bactériennes, les antibiotiques systémiques peuvent ne pas atteindre une concentration tissulaire suffisante pour tuer Pseudomonas et prévenir des antibiorésistances ; administrer la dose sans danger la plus élevée possible conjointement à un traitement topique à haute concentration du même antibiotique. En cas d’échec d’un traitement topique agressif, il peut être indiqué d’avoir recours à une antibiothérapie systémique dont le choix sera fondé sur un antibiogramme, et ce pendant au moins 4 semaines avec poursuite du traitement pendant au moins 2 semaines au-delà de la guérison clinique complète.
Les antibiotiques peuvent être :
– ormétoprime–sulfadiméthoxine à la posologie de 27,5 mg/kg PO toutes les 24 heures ;
– triméthoprime–sulfadiazine à la posologie de 22 mg/kg PO toutes les 12 heures ;
– céphalexine ou céfadroxil à la posologie de 22 mg/kg PO toutes les 8 heures ;
– ciprofloxacine à la posologie de 15 mg/kg toutes les 12 heures (peut favoriser les antibiorésistances) ;
– enrofloxacine à la posologie de 20 mg/kg PO toutes les 24 heures (peut favoriser les antibiorésistances) ;
– orbifloxacine à la posologie de 7,5 mg/kg PO toutes les 24 heures (peut favoriser les antibiorésistances) ;
– marbofloxacine à la posologie de 5,5 mg/kg PO toutes les 24 heures (peut favoriser les antibiorésistances).
13. Pour les otites à Pseudomonas, administrer un traitement agressif pendant au moins 2 à 4 semaines, puis poursuivre le traitement pendant 2 semaines au-delà de la guérison clinique complète. Il convient d’identifier et de corriger toutes les causes sous-jacentes. Actuellement, les traitements les plus efficaces incluent les solutions à base de tris-EDTA (acide éthylène diamine tétra-acétique) et de fortes concentrations d’antibiotiques, instillées en grands volumes (afin de s’assurer une pénétration profonde et de prévenir la dilution par l’exsudat). Le choix des antibiotiques doit reposer sur les résultats d’antibiogrammes. Les antibiotiques systémiques peuvent ne pas atteindre une concentration tissulaire suffisante (la concentration permettant de prévenir l’apparition de mutations) pour tuer Pseudomonas et prévenir des antibiorésistances. En cas d’utilisation d’une antibiothérapie systémique, administrer la dose sans danger la plus élevée possible conjointement à un traitement topique à forte concentration du même antibiotique.
– Ajouter de l’enrofloxacine à la solution d’EDTA afin d’obtenir une solution à 10 à 20 mg/ml. Remplir le conduit auditif de la solution toutes les 12 à 24 heures. Même en utilisation seule, les surfactants de la Solution T8® exercent une action nettoyante sur l’oreille, permettant à l’enrofloxacine administrée en concentration importante de pénétrer dans le conduit auditif profond. Ce traitement est efficace dans 80 % des cas d’otites chroniques récidivantes, même si les résultats de l’antibiogramme révèlent une résistance des bactéries vis-à-vis de l’enrofloxacine (en raison du tris-EDTA et des concentrations élevées en antibiotiques).
– Solution de tris-EDTA (avec ou sans enrofloxacine à 10 mg/ml, gentamicine à 3 mg/ml, ou amikacine à 9 mg/ml) instillée à la posologie de 0,5 ml toutes les 8 à 12 heures.
– Sulfate d’amikacine (50 mg/ml), non dilué, instillé à la posologie de 0,1–0,2 ml toutes les 12 heures.
– Solution de sulfadiazine argentique à 0,1 % (mélanger 1,5 ml [un tiers de cuillère à café] de crème avec 13,5 ml d’eau distillée, ou mélanger 0,1 g de poudre de sulfadiazine argentique avec 100 ml d’eau distillée) et instiller 0,5 ml toutes les 12 heures.
– Ticarcilline non diluée en préparation intra-utérine pour la jument à raison de 0,2–0,3 ml toutes les 8 heures.
– Ticarcilline en poudre pour injection (reconstituer la fiole suivant les instructions, puis congeler le produit en seringues de 1 ml). Décongeler chaque seringue avant utilisation et la conserver au réfrigérateur. Instiller une dose de 0,2–0,3 ml dans les oreilles atteintes toutes les 8 heures.
Pour les otites en stade terminal
14. Pour les otites chroniques prolifératives, un traitement médical agressif est nécessaire. Instaurer un nettoyage hebdomadaire des oreilles. Pour les otites externes et moyennes bactériennes ou fongiques, administrer un traitement antibiotique ou antifongique systémique et topique au long cours (au minimum 4 semaines) et poursuivre le traitement au-delà de la guérison clinique complète de l’infection. Afin de réduire la prolifération tissulaire, administrer de la prednisone à la posologie de 0,5 mg/kg PO toutes les 12 heures pendant 2 semaines ; puis à la posologie de 0,5 mg/kg PO toutes les 48 heures pendant 2 semaines. À ce stade, il est rare d’obtenir un retour des oreilles à la normales. Il est donc presque toujours nécessaire d’avoir recours à un traitement au long cours à l’aide de préparations contenant des corticoïdes (traitements utilisés en cas d’otite allergique).
15. Pour les otites au stade terminal, les indications chirurgicales sont :
– traction-avulsion ou résection chirurgicale de polypes ou de masses inflammatoires ;
– résection latérale du conduit auditif : favorise la ventilation, le drainage et permet une meilleure application du traitement, mais mène rarement à la guérison en raison de la grande quantité de tissu malade encore présente ;
– ablation du conduit vertical : en présence de modifications prolifératives dans le conduit vertical sans atteinte du conduit horizontal. Une ablation totale du conduit auditif et une ostéotomie latérale de la bulle tympanique sont généralement indiquées pour soulager une douleur et un inconfort chroniques lorsque les otites externes et moyennes en stade terminal ne répondent plus au traitement médical.
16. Le pronostic est variable selon la possibilité d’identification et de correction de la cause sous-jacente et suivant la chronicité et la sévérité de l’otite externe. Le Cocker Spaniel étant particulièrement prédisposé aux otites externes chroniques et sévères, il convient de prendre en charge précocement et agressivement les otites externes primaires et les inflammations secondaires chez cette race.
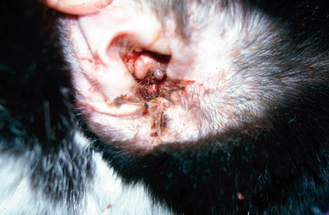
Figure 13.11 Otite externe. Exsudat cireux et brun chez un chat atteint d’otite externe due à une infection mixte à bactérie et à Malassezia.

Figure 13.12 Otite externe. Otite bilatérale associée à un exsudat cérumineux et brun chez un chat souffrant d’allergie alimentaire.
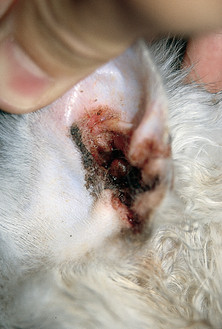
Figure 13.13 Otite externe. Vue rapprochée du chat de la figure 13.12. L’exsudat cérumineux et brun est dû à une infection secondaire à levures.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree