Chapitre 1. Principes de l’IRM cardiovasculaire
Anitha. Varghese
Bases physiques
Bases physiquesL’imagerie par résonance magnétique (IRM) est fondée sur le principe de résonance magnétique nucléaire qui repose sur le phénomène de résonance des noyaux atomiques après leur excitation par une onde de radiofréquence.
L’atome d’hydrogène est l’élément le plus simple et le constituant le plus important du corps humain. Il est constitué d’un seul proton autour duquel tourne un seul électron. C’est la raison pour laquelle on peut assimiler le noyau d’hydrogène à un proton. En pratique clinique, les techniques d’IRM se servent de ce proton pour lui transmettre de l’énergie et pour mesurer le signal de radiofréquence réémis par le proton. Les protons ont un axe magnétique orienté de façon aléatoire en l’absence de stimulation extérieure. Lorsque l’on applique un champ magnétique principal, les protons s’alignent selon la direction de ce champ magnétique principal et ont un mouvement de rotation autour de l’axe du champ magnétique principal. Ce mouvement de rotation est appelé « précession ». Les caractéristiques de ce mouvement de précession sont mesurées par la fréquence de précession qui est corrélée de façon linéaire à l’intensité du champ magnétique principal. Lorsque les protons précessent de façon synchrone, on dit qu’ils sont « en phase ». Ce mouvement d’ensemble synchrone disparaît avec le temps, on dit alors que les protons sont « déphasés ».
En présence d’un champ magnétique principal, les protons s’alignent dans la direction du champ magnétique principal et il existe une aimantation longitudinale résultante non nulle. Ce mouvement d’équilibre peut être perturbé par des impulsions de radiofréquence à la fréquence de précession qui est de 63 mégahertz (MHz) pour les protons de l’eau à 1,5 Tesla (T), qui constitue l’intensité du champ magnétique caractérisant la plupart des systèmes d’IRM utilisés en pratique clinique (figure 1.1).
Le degré de stimulation des protons est directement proportionnel à l’amplitude et à la durée de l’impulsion de radiofréquence. À la fin de l’impulsion, les protons reviennent à leur état d’équilibre : c’est la relaxation, accompagnée d’une émission d’énergie définie par deux paramètres, le paramètre de relaxation longitudinale T1 et le paramètre de relaxation transversale T2. Le temps de relaxation longitudinale T1 mesure le temps de retour à l’aimantation longitudinale d’équilibre. L’aimantation transversale décroît selon un paramètre mesuré par le T2. Cette relaxation transversale se fait beaucoup plus rapidement que la relaxation longitudinale. Les temps de relaxation T1 et T2 sont des caractéristiques de l’environnement de l’atome d’hydrogène en fonction des différents tissus ; on peut utiliser différentes séquences d’imagerie privilégiant l’un ou l’autre de ces paramètres. On parle de séquences pondérées en T1 et de séquences pondérées en T2. Les valeurs du T2 sont constamment inférieures aux valeurs de T1 et par définition, T1 représente la limite supérieure du T2. Les valeurs de T1 et de T2 évoluent de façon parallèle chaque fois que le mouvement du proton est relativement désordonné, par exemple dans le tissu adipeux qui a un T1 et un T2 courts et dans l’eau libre qui a un T1 et un T2 longs. Les tissus ayant une structure plus organisée contiennent de l’eau liée en abondance. Dans ces tissus, les mouvements des protons sont beaucoup plus ordonnés. Dès lors, la relaxation transversale se fait beaucoup plus vite du fait des échanges d’énergie entre les protons et les valeurs de T2 sont beaucoup plus courtes que les valeurs de T1.
La localisation anatomique des différentes coupes au sein d’un volume est réalisée par l’application de gradient d’encodage en fréquence et en phase. Les directions d’application de ces deux gradients différents sont connues comme les directions de codage de phase et de codage de fréquence. Du fait des modifications de phase observées au sein du sang circulant, il est possible de différencier le sang circulant des tissus stationnaires en analysant ces modifications de phase. Les modifications de phase sont proportionnelles à la vitesse circulatoire du fait de l’application d’un gradient de codage de phase.
L’émission et la réception des ondes de radiofréquence sont réalisées à l’aide d’antennes. Les données brutes obtenues sont ultérieurement converties en images, en se servant d’ordinateurs très puissants qui utilisent un outil mathématique : la transformée de Fourier.
Séquences principales
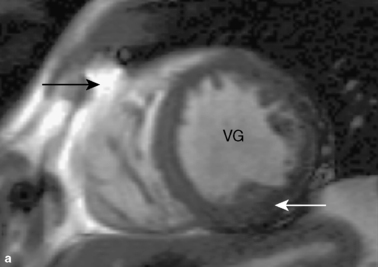
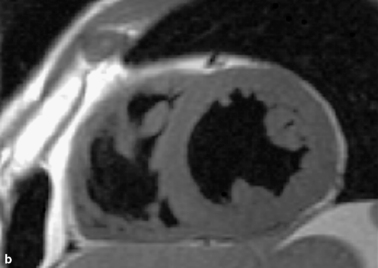
séquences principalesOn utilise principalement deux types de séquences en IRM cardiovasculaire. Les séquences d’écho de gradient et les séquences d’écho de spin. D’une manière générale, le sang et la graisse sont à l’origine d’un signal intense et apparaissent en blanc sur les séquences en écho de gradient. On parle également de séquences « sang blanc »séquences « sang noir »séquences « sang blanc » (figure 1.2a). Au contraire, sur les séquences d’écho de spin, le sang est généralement représenté en noir alors que la graisse est blanche ; on parle de séquences « sang noir » (figure 1.2b).
Les séquences d’écho de spin sont généralement des séquences dites « anatomiques », par opposition aux images fonctionnelles obtenues avec les séquences d’écho de gradient.
Il existe de multiples séquences en écho de gradient, telles que les séquences FLASH (fast low angle shot), les séquences SSFP (fast imaging with steady state free precession) et les séquences de cartographie des vitesses.
Il est également possible en écho de gradient de réaliser des séquences en inversion-récupération.
Les zones de dysfonction myocardique et les flux anormaux sont facilement repérés en IRM cardiovasculaire en se servant des techniques de ciné-IRM. Les coupes en mode ciné-IRMciné-IRM sont obtenues par des répétitions rapides de séquences d’écho de gradient afin d’obtenir des images à chacun des différents temps du cycle cardiaque. Ces images peuvent ensuite être analysées en boucle.
La pondération des séquences SSFP utilisées en ciné-IRM dépend du rapport T2/T1. C’est pourquoi la majorité des liquides et la graisse ont un signal élevé et apparaissent en blanc. Au contraire, le muscle et d’autres organes pleins ont un T1 long et un T2 court. C’est la raison pour laquelle leur signal paraît gris (figure 1.2a). En plus des séquences ciné-IRM, les séquences SSFP peuvent être exploitées en mode single shot bidimensionnel (2D) avec une acquisition en temps réel (ne nécessitant ni apnée, ni synchronisation cardiaque) ou en mode tridimensionnel (3D).
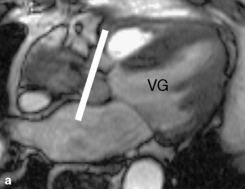
Les techniques de cartographie des vitessescartographie des vitesses ou cartographie des vitesses circulatoires sont aptes à analyser la vitesse moyenne au sein d’un voxel (généralement 1 × 1 × 10 mm3). L’opérateur sélectionne le plan d’analyse et détermine une vitesse maximale d’encodage (Venc) [figure 1.3].
La vitesse d’encodage maximale utilisée initialement est déterminée de façon approximative en se servant de facteurs tels que l’histoire clinique, les caractéristiques de la valve ou du vaisseau étudié et les images préalablement obtenues.
La vitesse d’encodage maximale constitue en pratique le seuil de vitesse maximale pour lequel les vitesses peuvent être analysées de façon correcte. La valeur optimale de cette vitesse d’encodage maximale est située juste au-dessus de la vitesse maximale. Des problèmes techniques sont observés si la vitesse d’encodage maximale est fixée beaucoup plus haut ou plus bas que la vitesse maximale réelle. Dans le premier cas, la sensibilité de la méthode est diminuée ; dans le second cas, des phénomènes artéfactuels sont observés, connus sous le nom d’« aliasing » ou repliement. En matière de vitesse, l’aliasingaliasing ou repliementrepliement se traduit par une représentation de la direction du flux à l’inverse de la direction normale et est visualisé sous la forme d’une inversion brutale blanc/noir, ou l’inverse, au sein de la région étudiée (figure 1.3d). Pour éliminer ou réduire les artéfacts d’aliasing, il faut recommencer la séquence en utilisant une vitesse d’encodage supérieure (figure 1.3e). La mesure des vitesses circulatoires ne peut être effectuée qu’à condition que la vitesse d’encodage maximale ait été préalablement correctement déterminée.
Le phénomène d’aliasing est également observé en échocardiographie doppler et pose les mêmes problèmes. Au moment de la mesure, on demande au patient de tenir une apnée d’environ 20 s. Un des exemples d’utilisation des séquences de cartographie des vitesses est la mesure de la vitesse maximale au sein d’une sténose valvulaire. Des séquences de cartographie des vitesses peuvent également être utilisées pour calculer la vitesse circulatoire moyenne au sein d’un gros vaisseau au cours du cycle cardiaque, ou pour quantifier la fraction de régurgitation en cas d’insuffisance valvulaire. Pour le calcul d’une vitesse maximale ou d’un flux transvalvulaire, il faut programmer une séquence through plane (à travers le plan) en programmant un plan d’acquisition perpendiculaire juste au-delà de la zone d’intérêt. La technique de cartographie des vitesses est également utilisée pour confirmer des communications interauriculaire ou interventriculaire et pour évaluer ces shunts par le rapport du flux pulmonaire au flux systémique.
Les séquences d’écho de spin sont généralement moins sensibles aux artéfacts que les séquences d’écho de gradient, particulièrement en cas d’hétérogénéité du champ magnétique. En écho de spin, les structures doivent être immobiles pour être à l’origine d’un signal. Le T2 des liquides stationnaires est long et donc le signal des liquides stationnaires est élevé. C’est la raison pour laquelle les structures kystiques qui contiennent un liquide stationnaire immobile sont à l’origine d’un signal intense sur les séquences d’écho de spin. En revanche, le sang circulant se déplace entre la première et la seconde impulsion qui caractérisent les séquences en écho de spin et est à l’origine d’un signal nul, il apparaît donc en noir (figure 1.2b). En cas de flux lent, le sang peut être à l’origine d’un signal intermédiaire. Plus récemment, ont été introduites des séquences d’écho de spin rapide ou turbo spin echo. Ces séquences d’écho de spin rapide permettent une acquisition beaucoup plus rapide que les séquences d’écho de spin traditionnelles par l’acquisition de plusieurs lignes du plan de Fourier lors de chaque impulsion de radiofréquence.
Les techniques d’inversion-récupération utilisent une impulsion préparatoire afin d’obtenir un contraste T1 de très bonne qualité, ce qui est particulièrement important pour l’imagerie des zones d’ischémie.
Ce type de séquences ainsi que les séquences d’ angiographie par résonance magnétique angiographie par résonance magnétiqueangiographie par résonance magnétique (ARM) nécessitent l’utilisation d’un produit de contraste. Les produits de contraste IRM utilisant les chélates de gadolinium sont des produits de contraste paramagnétiques, tels par exemple que le gadolinium-diethylenetriamine pentaacetic acid (Gd-DTPA). Tous les produits de contraste utilisant des chélates de gadolinium ont une pharmacocinétique de type extravasculaire, ils diffusent donc au sein de l’interstitium après leur injection intraveineuse. L’IRM cardiovasculaire est donc utilisée en se servant de ces différentes séquences afin d’analyser la physiologie cardiovasculaire et l’anatomie cardiovasculaire afin de caractériser les différents tissus. Il est enfin possible d’analyser le métabolisme cardiaque avec les séquences de spectroscopie par résonance magnétique (SRM), mais ce dernier sujet dépasse les objectifs du présent ouvrage.
La majorité des séquences d’IRM cardiovasculaire sont synchronisées à l’électrocardiogramme (ECG) afin de supprimer les artéfacts de mouvement en rapport avec les battements cardiaques. De plus, les séquences sont généralement réalisées en apnée afin d’éliminer les artéfacts de mouvement liés aux mouvements respiratoires.
Il est également possible de synchroniser l’acquisition du signal aux mouvements respiratoires, on parle alors de synchronisation respiratoire, ce qui permet d’obtenir des images en respiration libre. Enfin, il est possible de supprimer le signal élevé originaire de la graisse en se servant d’impulsions de présaturation sélectivement appliquées dans les fréquences de résonance du tissu graisseux. On parle de suppression de la graisse ou de fat sat.
Il faut prévenir les patients du caractère très bruyant des systèmes d’IRM. Ce bruit est provoqué par les mouvements des antennes pendant l’application des échos de gradient. On donne généralement aux patients des casques qui permettent de diminuer ces sensations sonores désagréables, tout en facilitant la transmission des instructions données par le technicien de radiologie. Ces casques peuvent également être utilisés pour diffuser de la musique.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree