3 Pathologie de l’os temporal
PATHOLOGIE DU MÉAT ACOUSTIQUE EXTERNE
CHOLESTÉATOME D’INCLUSION ET ATRÉSIE DU MÉAT ACOUSTIQUE EXTERNE
Diagnostic différentiel
 Toutes les masses bénignes de la région du méat acoustique externe, le cholestéatome post-traumatique du méat acoustique externe ou un cholestéatome dû à la sténose secondaire du méat acoustique externe résultant d’une otite chronique externe cicatricielle, une sténose osseuse liée à une dysplasie fibreuse ou une exostose de la partie latérale du méat acoustique externe.
Toutes les masses bénignes de la région du méat acoustique externe, le cholestéatome post-traumatique du méat acoustique externe ou un cholestéatome dû à la sténose secondaire du méat acoustique externe résultant d’une otite chronique externe cicatricielle, une sténose osseuse liée à une dysplasie fibreuse ou une exostose de la partie latérale du méat acoustique externe.
 L’atrésie auriculaire est souvent associée aux syndromes de Treacher Collins, Crouzon, Nager, Goldenhar, Klippel-Feil, ou de Pierre Robin.
L’atrésie auriculaire est souvent associée aux syndromes de Treacher Collins, Crouzon, Nager, Goldenhar, Klippel-Feil, ou de Pierre Robin.
Points à évaluer
 L’extension vers et/ou la destruction de l’articulation temporomandibulaire et des structures de l’oreille moyenne, une formation abcédée, une ostéomyélite et une extension (intracrânienne) de l’infection.
L’extension vers et/ou la destruction de l’articulation temporomandibulaire et des structures de l’oreille moyenne, une formation abcédée, une ostéomyélite et une extension (intracrânienne) de l’infection.
 En cas d’atrésie auriculaire (anomalie de la première fente ectobranchiale), d’autres aspects dysmorphiques peuvent aussi être présents, en particulier en cas de comorbidité syndromique.
En cas d’atrésie auriculaire (anomalie de la première fente ectobranchiale), d’autres aspects dysmorphiques peuvent aussi être présents, en particulier en cas de comorbidité syndromique.
 Une attention particulière doit être portée à :
Une attention particulière doit être portée à :
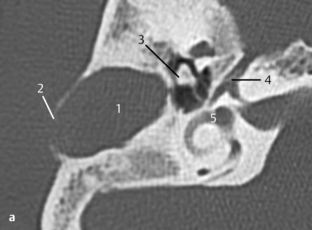
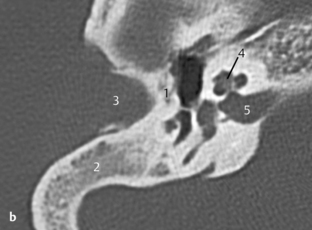
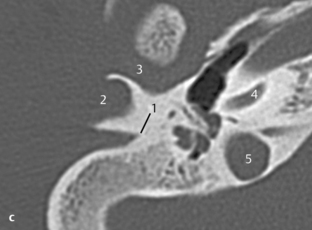
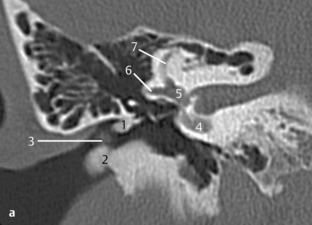
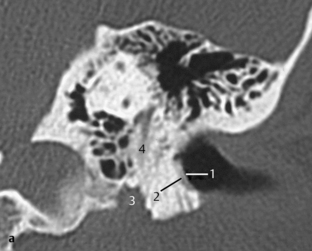
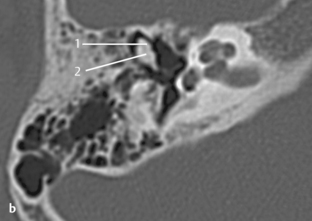
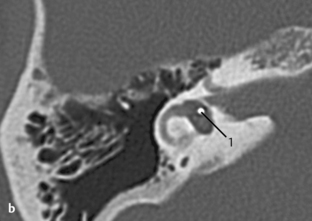
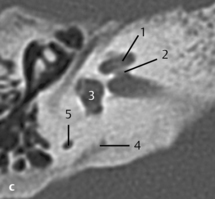
Fig. 3.1 a–c Patient avec syndrome de Treacher Collins et écoulement purulent par un méat acoustique externe punctiforme.
c. TDM, coupe axiale. Sur une coupe plus basse, visibilité d’un méat rétréci et obstrué à son extrémité (1), de même qu’une masse expansive (2) située près de l’articulation temporomandibulaire (3) sans signes de destruction. La coupe se situe au niveau du tour basal de la cochlée (4) et du toit du golfe de la jugulaire (5).
EXOSTOSES DU MÉAT ACOUSTIQUE EXTERNE
Diagnostic différentiel
 Les exostoses sont souvent multiples et bilatérales.
Les exostoses sont souvent multiples et bilatérales.
 Un ostéome du méat acoustique externe est le plus souvent unilatéral, isolé et de forme arrondie.
Un ostéome du méat acoustique externe est le plus souvent unilatéral, isolé et de forme arrondie.
 La dysplasie fibreuse a un aspect spécifique en scanner et typiquement n’est pas limitée au méat acoustique externe (voir aussi Dysplasie fibreuse (1) et (2)).
La dysplasie fibreuse a un aspect spécifique en scanner et typiquement n’est pas limitée au méat acoustique externe (voir aussi Dysplasie fibreuse (1) et (2)).
 Cliniquement, les exostoses peuvent être facilement différenciées des tumeurs des tissus mous par la palpation.
Cliniquement, les exostoses peuvent être facilement différenciées des tumeurs des tissus mous par la palpation.
Points à évaluer
 Chez les patients avec un écoulement auriculaire, une otite chronique peut résulter d’une stase de tissu épithélial infecté.
Chez les patients avec un écoulement auriculaire, une otite chronique peut résulter d’une stase de tissu épithélial infecté.
 En cas d’orifice et de méat sténosé, une méatoplastie peut être envisagée pour améliorer l’aération et les techniques de nettoyage. De plus, la TDM peut être rassurante en montrant une oreille moyenne normalement aérée.
En cas d’orifice et de méat sténosé, une méatoplastie peut être envisagée pour améliorer l’aération et les techniques de nettoyage. De plus, la TDM peut être rassurante en montrant une oreille moyenne normalement aérée.
STÉNOSE DU MÉAT ACOUSTIQUE EXTERNE
Diagnostic différentiel
 Cliniquement, la paroi fibreuse a classiquement l’aspect d’une surface cutanée cicatrisée sèche et lisse. Chez les patients avec une prolifération muqueuse active, il faut suspecter une otite maligne externe.
Cliniquement, la paroi fibreuse a classiquement l’aspect d’une surface cutanée cicatrisée sèche et lisse. Chez les patients avec une prolifération muqueuse active, il faut suspecter une otite maligne externe.
 Des sténoses secondaires peuvent être liées à un traumatisme (voir Fractures de la base du crâne) ou à une chirurgie canalaire antérieure avec cicatrisation du méat acoustique externe.
Des sténoses secondaires peuvent être liées à un traumatisme (voir Fractures de la base du crâne) ou à une chirurgie canalaire antérieure avec cicatrisation du méat acoustique externe.
 Des lésions expansives pourraient évoquer des tumeurs de nature tissulaire telles qu’un cholestéatome (secondaire), des tumeurs des glandes cérumineuses ou des carcinomes épidermoïdes.
Des lésions expansives pourraient évoquer des tumeurs de nature tissulaire telles qu’un cholestéatome (secondaire), des tumeurs des glandes cérumineuses ou des carcinomes épidermoïdes.
Points à évaluer
 Prendre garde à l’accumulation de cérumen ou d’épithélium derrière la paroi fibreuse et éliminer une pathologie plus profonde de l’oreille moyenne. Dans la plupart des cas, la paroi fibreuse peut être séparée chirurgicalement des couches internes du tympan sans ouvrir l’oreille moyenne.
Prendre garde à l’accumulation de cérumen ou d’épithélium derrière la paroi fibreuse et éliminer une pathologie plus profonde de l’oreille moyenne. Dans la plupart des cas, la paroi fibreuse peut être séparée chirurgicalement des couches internes du tympan sans ouvrir l’oreille moyenne.
 En cas d’otite maligne externe ou de cholestéatome secondaire, des extensions plus profondes (par exemple au nerf facial) sont à rechercher tout particulièrement.
En cas d’otite maligne externe ou de cholestéatome secondaire, des extensions plus profondes (par exemple au nerf facial) sont à rechercher tout particulièrement.
OTITE MALIGNE EXTERNE OU OTITE EXTERNE NÉCROSANTE
Diagnostic différentiel
Les tumeurs malignes telles que les tumeurs des glandes cérumineuses, les tumeurs basocellulaires et les tumeurs épidermoïdes avec lésions destructrices caractéristiques et développement tumoral régional.
Points à évaluer
 Le risque de lésion du nerf facial qui peut conduire à une parésie ou paralysie résultant d’une destruction extensive de la région du nerf facial, bien que l’extension bactérienne puisse précéder les signes de destruction osseuse. Attention aux pathologies plus profondes, telles qu’une infection de l’oreille moyenne ou des complications intracrâniennes, ainsi qu’aux facteurs de risque comme un diabète. Un prélèvement révèle le plus souvent la présence d’un Pseudomonas aeruginosa, ou d’un Aspergillus chez des patients VIH (virus de l’immunodéficience humaine) positifs.
Le risque de lésion du nerf facial qui peut conduire à une parésie ou paralysie résultant d’une destruction extensive de la région du nerf facial, bien que l’extension bactérienne puisse précéder les signes de destruction osseuse. Attention aux pathologies plus profondes, telles qu’une infection de l’oreille moyenne ou des complications intracrâniennes, ainsi qu’aux facteurs de risque comme un diabète. Un prélèvement révèle le plus souvent la présence d’un Pseudomonas aeruginosa, ou d’un Aspergillus chez des patients VIH (virus de l’immunodéficience humaine) positifs.
 Des tumeurs malignes peuvent présenter le même aspect de lésion expansive destructrice qu’une otite maligne externe.
Des tumeurs malignes peuvent présenter le même aspect de lésion expansive destructrice qu’une otite maligne externe.
PATHOLOGIE MALIGNE DU MÉAT ACOUSTIQUE EXTERNE – CARCINOME ÉPIDERMOÏDE
Diagnostic différentiel
 Toute lésion locorégionale qui pourrait présenter des aspects malins, telle que des tumeurs du méat acoustique externe et de l’oreille externe (c’est-à-dire tumeurs des glandes cérumineuses ou épidermoïdes, tumeurs de l’oreille moyenne, extension de tumeurs parotidiennes).
Toute lésion locorégionale qui pourrait présenter des aspects malins, telle que des tumeurs du méat acoustique externe et de l’oreille externe (c’est-à-dire tumeurs des glandes cérumineuses ou épidermoïdes, tumeurs de l’oreille moyenne, extension de tumeurs parotidiennes).
 Les tumeurs intracrâniennes n’envahissent que rarement l’os et entraînent fréquemment une hypertension intracrânienne avec les symptômes correspondants.
Les tumeurs intracrâniennes n’envahissent que rarement l’os et entraînent fréquemment une hypertension intracrânienne avec les symptômes correspondants.
Points à évaluer
 L’extension des destructions osseuses et les aspects évocateurs de poussées infiltrantes associés à une morbidité élevée tels qu’un dysfonctionnement du nerf facial et de l’oreille interne.
L’extension des destructions osseuses et les aspects évocateurs de poussées infiltrantes associés à une morbidité élevée tels qu’un dysfonctionnement du nerf facial et de l’oreille interne.
 L’adhérence à des structures vitales telles que la carotide interne qui peut contre-indiquer la chirurgie.
L’adhérence à des structures vitales telles que la carotide interne qui peut contre-indiquer la chirurgie.
 Les complications secondaires comme une mastoïdite ou une otite moyenne résultant de la stase des sécrétions dues à l’obstruction de la trompe auditive. Après radiothérapie, une ostéomyélite nécrosante et une mastoïdite sont possibles.
Les complications secondaires comme une mastoïdite ou une otite moyenne résultant de la stase des sécrétions dues à l’obstruction de la trompe auditive. Après radiothérapie, une ostéomyélite nécrosante et une mastoïdite sont possibles.
PATHOLOGIE DE L’OREILLE MOYENNE
FIXATION DE LA CHAÎNE OSSICULAIRE
Diagnostic différentiel
 Les déformations congénitales souvent associées à l’atrésie auriculaire (voir aussi p. 23) et les syndromes associés, tels que Treacher Collins, Crouzon, Nager, Goldenhar, Klippel-Feil, et Pierre Robin.
Les déformations congénitales souvent associées à l’atrésie auriculaire (voir aussi p. 23) et les syndromes associés, tels que Treacher Collins, Crouzon, Nager, Goldenhar, Klippel-Feil, et Pierre Robin.
 La fixation peut aussi être due à une otospongiose (déminéralisation de la capsule otique), une ostéogenèse imparfaite (déminéralisation de la capsule otique et histoire de fractures multiples), une tympanosclérose (myringosclérose) ou à des effets de masse sur la chaîne ossiculaire (cholestéatome congénital, schwannome du nerf facial, hernie durale ou toute autre tumeur de l’oreille moyenne).
La fixation peut aussi être due à une otospongiose (déminéralisation de la capsule otique), une ostéogenèse imparfaite (déminéralisation de la capsule otique et histoire de fractures multiples), une tympanosclérose (myringosclérose) ou à des effets de masse sur la chaîne ossiculaire (cholestéatome congénital, schwannome du nerf facial, hernie durale ou toute autre tumeur de l’oreille moyenne).
 Une notion d’infections récidivantes ou de traumatisme peut être utile.
Une notion d’infections récidivantes ou de traumatisme peut être utile.
Points à évaluer
 Comme noté ci-dessus dans le diagnostic différentiel, une attention particulière sera portée chez les patients avec une surdité de conduction associée à un tympan d’aspect normal et une oreille moyenne aérée.
Comme noté ci-dessus dans le diagnostic différentiel, une attention particulière sera portée chez les patients avec une surdité de conduction associée à un tympan d’aspect normal et une oreille moyenne aérée.
 En cas d’ankylose de la chaîne ossiculaire, l’analyse précise des coupes fines, axiales et coronales, peut montrer des déformations et/ou une fixation.
En cas d’ankylose de la chaîne ossiculaire, l’analyse précise des coupes fines, axiales et coronales, peut montrer des déformations et/ou une fixation.
LUXATION DE LA CHAÎNE OSSICULAIRE
Diagnostic différentiel
 Les anomalies congénitales de la chaîne ossiculaire avec un pont fibreux entre l’incus et le stapes.
Les anomalies congénitales de la chaîne ossiculaire avec un pont fibreux entre l’incus et le stapes.
 Des traits de fracture de la base du crâne au niveau du rocher avec opacité de l’oreille moyenne et des cellules mastoïdiennes due à l’hématome.
Des traits de fracture de la base du crâne au niveau du rocher avec opacité de l’oreille moyenne et des cellules mastoïdiennes due à l’hématome.
 Des masses de l’oreille moyenne avec destruction de la chaîne ossiculaire, le plus souvent un cholestéatome (voir aussi Fixation de la chaîne ossiculaire plus haut). Luxation d’une prothèse ossiculaire placée antérieurement.
Des masses de l’oreille moyenne avec destruction de la chaîne ossiculaire, le plus souvent un cholestéatome (voir aussi Fixation de la chaîne ossiculaire plus haut). Luxation d’une prothèse ossiculaire placée antérieurement.
Points à évaluer
 Envisager le diagnostic différentiel, faire attention aux opacités comme à la présence et l’aspect de lignes fracturaires. Toujours étudier à la fois les coupes axiales et coronales pour obtenir un bilan précis.
Envisager le diagnostic différentiel, faire attention aux opacités comme à la présence et l’aspect de lignes fracturaires. Toujours étudier à la fois les coupes axiales et coronales pour obtenir un bilan précis.
 Une surdité de conduction lentement progressive avec opacités localisées de l’oreille moyenne indique la présence de masses érosives de l’oreille moyenne.
Une surdité de conduction lentement progressive avec opacités localisées de l’oreille moyenne indique la présence de masses érosives de l’oreille moyenne.
 Dans tous les cas de traumatismes, une attention doit être portée cliniquement aux atteintes de l’oreille interne et au dysfonctionnement (retardé) du nerf facial.
Dans tous les cas de traumatismes, une attention doit être portée cliniquement aux atteintes de l’oreille interne et au dysfonctionnement (retardé) du nerf facial.
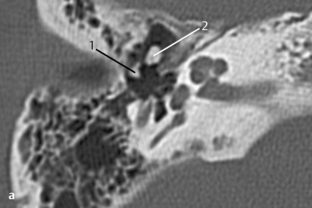
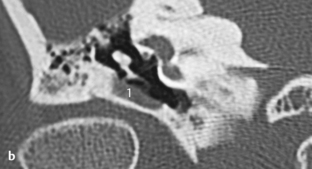
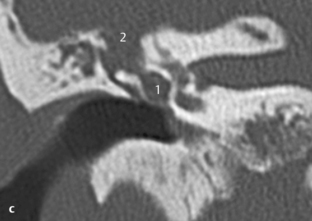
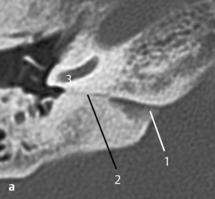
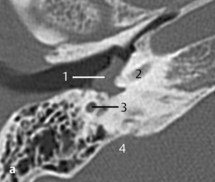
Fig. 3.7 a Patient avec douleur auriculaire et surdité de conduction après nettoyage profond du méat acoustique externe avec un coton-tige.
STAPÉDECTOMIE, CONTRÔLE DE LA POSITION DU PISTON
Points à évaluer
 L’aspect des prothèses ossiculaires peut varier en fonction de leur radio-opacité et donc leur visibilité en TDM. Des coupes fines sont donc nécessaires.
L’aspect des prothèses ossiculaires peut varier en fonction de leur radio-opacité et donc leur visibilité en TDM. Des coupes fines sont donc nécessaires.
 Une malposition du piston autour de l’incus et de possibles érosions ou résorptions du long processus ou du processus lenticulaire dues à la compression du piston sont difficiles à évaluer en TDM.
Une malposition du piston autour de l’incus et de possibles érosions ou résorptions du long processus ou du processus lenticulaire dues à la compression du piston sont difficiles à évaluer en TDM.
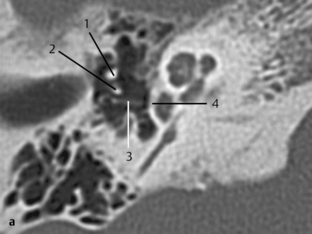
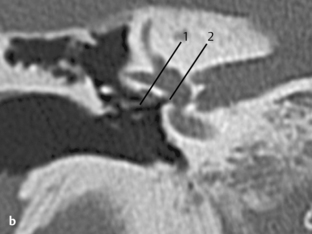
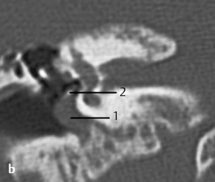
b. TDM, coupe coronale. La prothèse est luxée (1) en dehors de l’espace platinaire (2). La luxation est parfois difficile à diagnostiquer sur cette coupe. Ces images montrent l’importance d’associer des plans de coupe différents.
OTOSPONGIOSE ET SIGNES RADIOLOGIQUES AUTOUR DE LA FENÊTRE OVALE
Diagnostic différentiel
 L’ostéogenèse imparfaite (principalement fracture des branches du stapes combinée à une fixation de la platine, sclérotiques bleues fonction du sous-type génétique).
L’ostéogenèse imparfaite (principalement fracture des branches du stapes combinée à une fixation de la platine, sclérotiques bleues fonction du sous-type génétique).
 Les autres causes de surdité de conduction sans signe de masse de l’oreille moyenne ou poche de rétraction tympanique. Voir aussi Fixation de la chaîne ossiculaire et Luxation de la chaîne ossiculaire, pages 32 et 34.
Les autres causes de surdité de conduction sans signe de masse de l’oreille moyenne ou poche de rétraction tympanique. Voir aussi Fixation de la chaîne ossiculaire et Luxation de la chaîne ossiculaire, pages 32 et 34.
Points à évaluer
 L’absence de signes radiologiques n’élimine pas une otospongiose.
L’absence de signes radiologiques n’élimine pas une otospongiose.
 Les signes précoces de foyers d’otospongiose au niveau de la paroi médiale de la cochlée sont difficiles à reconnaître et une attention particulière doit être portée à cette région lors de l’examen des patients présentant une surdité de conduction d’étiologie inconnue.
Les signes précoces de foyers d’otospongiose au niveau de la paroi médiale de la cochlée sont difficiles à reconnaître et une attention particulière doit être portée à cette région lors de l’examen des patients présentant une surdité de conduction d’étiologie inconnue.
 Les lésions peuvent être uni ou bilatérales.
Les lésions peuvent être uni ou bilatérales.
 Une histoire familiale peut être un élément diagnostique positif.
Une histoire familiale peut être un élément diagnostique positif.
 Une aggravation de la surdité peut survenir durant la grossesse.
Une aggravation de la surdité peut survenir durant la grossesse.
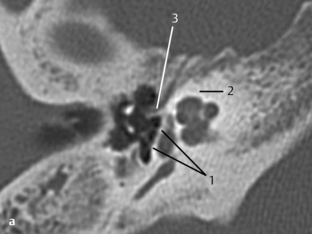
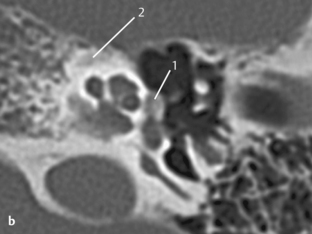
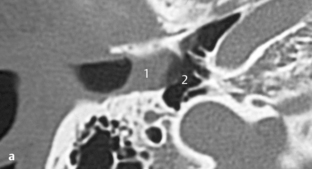
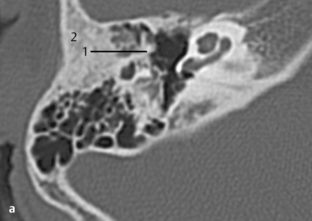
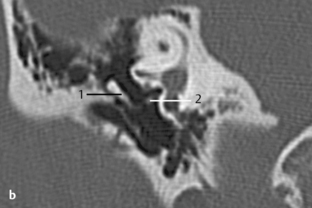
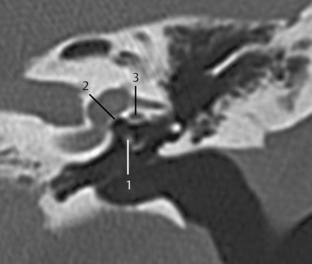
Fig. 3.10 a, b Patient avec surdité de conduction d’étiologie inconnue sans anomalie à l’otoscopie.
a. TDM, coupe axiale. Sur les bords de la platine, deux zones denses sont visibles (1) traduisant un épaississement osseux, qui peuvent être considérées comme des foyers d’otospongiose, en particulier associés à la zone radiotransparente située en avant de la platine (mieux visible sur la fig. 3.10b). Une petite déminéralisation semble présente dans la capsule otique (2). Bonne visibilité du processus cochléariforme et du canal du muscle tenseur du tympan (3).
OSTÉOGENÈSE IMPARFAITE
En l’absence de pathologie, les branches du stapes sont difficiles à voir en TDM, non seulement à cause de leur structure fine, mais aussi à cause des effets de volume partiel. Cet effet « estompe » ses bords. Ceci est dû au fait que le scanner est incapable de différencier une petite zone hyperdense (comme les branches du stapes) au sein d’une plus large zone hypodense (par exemple de l’air ou des tissus mous).
Diagnostic différentiel
L’otospongiose. Les autres causes de surdité de conduction sans signes de masse de l’oreille moyenne ou poches de rétraction du tympan. Voir aussi Fixation de la chaîne ossiculaire et Luxation de la chaîne ossiculaire, pages 32 et 34.
OREILLE GEYSER – GUSHER EAR DES ANGLO-SAXONS
PERSISTANCE DE L’ARTÈRE STAPÉDIENNE
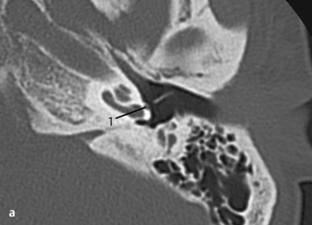
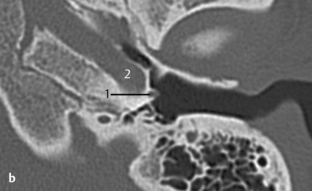
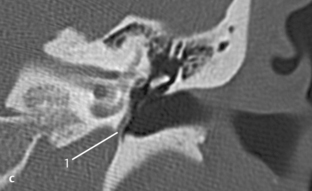
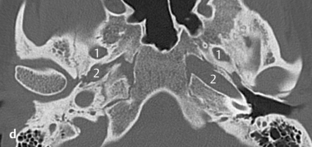
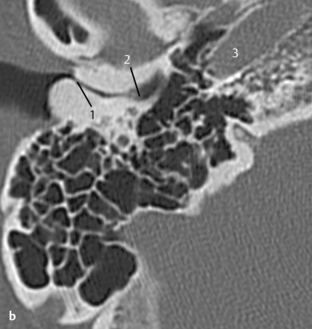
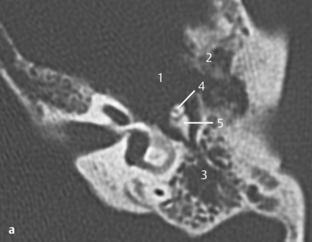
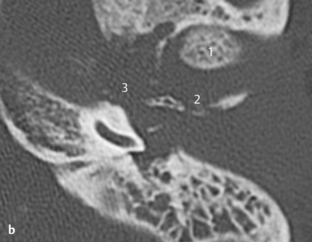
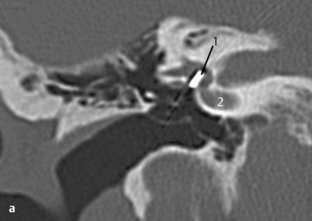
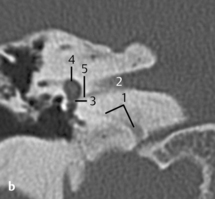
Fig. 3.13 a–d Patient opéré pour suspicion d’otospongiose.
c. TDM, coupe coronale. Cette coupe coronale montre son origine à partir de la carotide interne et son passage vers le promontoire.
d. TDM, coupe axiale. Sur cette coupe axiale de la base du crâne, l’absence typique du foramen épineux au travers duquel passe l’artère est évocatrice de ce signe. En arrière du foramen ovale (1) et en avant de la carotide interne (2), le foramen épineux devrait être visible dans les cas normaux (voir aussi chapitre 4). Dans ce cas, le foramen épineux était absent des deux côtés avec une artère stapédienne persistante bilatérale. L’association à une carotide interne aberrante ou anévrysmale est aussi connue.
GLOMUS TYMPANIQUE (PARAGANGLIOME)
Diagnostic différentiel
 Le paragangliome tympanojugulaire. La tumeur du sac endolymphatique avec son développement destructeur vers l’oreille moyenne (fortement associée à la maladie de Von Hippel-Lindau ; voir aussi Pathologie du nerf facial, p. 66, et chapitre 5).
Le paragangliome tympanojugulaire. La tumeur du sac endolymphatique avec son développement destructeur vers l’oreille moyenne (fortement associée à la maladie de Von Hippel-Lindau ; voir aussi Pathologie du nerf facial, p. 66, et chapitre 5).
 Moins probable chez ce patient du fait du manque évident de masse rougeâtre pulsatile, d’autres lésions doivent aussi être évoquées : l’adénome de l’oreille moyenne et le cholestéatome congénital avec un aspect rougeâtre dû au tissu de granulation rétrotympanique.
Moins probable chez ce patient du fait du manque évident de masse rougeâtre pulsatile, d’autres lésions doivent aussi être évoquées : l’adénome de l’oreille moyenne et le cholestéatome congénital avec un aspect rougeâtre dû au tissu de granulation rétrotympanique.
Points à évaluer
 Le paragangliome tympanique est limité à l’oreille moyenne tandis que, dans le tympanojugulaire, existent des signes de destruction osseuse dans la région du golfe et du foramen jugulaire, avec un aspect « poivre et sel » à l’IRM.
Le paragangliome tympanique est limité à l’oreille moyenne tandis que, dans le tympanojugulaire, existent des signes de destruction osseuse dans la région du golfe et du foramen jugulaire, avec un aspect « poivre et sel » à l’IRM.
 Le paragangliome tympanojugulaire est associé à une morbidité plus élevée et un pronostic moins favorable du fait des paralysies du IX, X et XI, et des extensions possibles vers les régions cervicales et la base du crâne (voir aussi chapitre 5).
Le paragangliome tympanojugulaire est associé à une morbidité plus élevée et un pronostic moins favorable du fait des paralysies du IX, X et XI, et des extensions possibles vers les régions cervicales et la base du crâne (voir aussi chapitre 5).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree