Chapitre 18 Oreille moyenne
Les pathologies de l’oreille moyenne sont variées, dominées par les surdités de transmission à tympan normal (dont l’otospongiose représente l’étiologie de loin la plus fréquente), la pathologie inflammatoire et infectieuse, et enfin la pathologie tumorale ou pseudotumorale. L’imagerie a une place capitale dans la prise en charge diagnostique ou préopératoire des lésions.
Imagerie des surdités de transmission à tympan normal : otospongiose
Otospongiose : généralités et présentation clinique
L’âge de découverte varie entre 15 et 45 ans.
Plusieurs facteurs de risque sont reconnus :
Comment évoquer le diagnostic ?
D’après la symptomatologie clinique
Il s’agit d’une surdité de transmission souvent bilatérale.
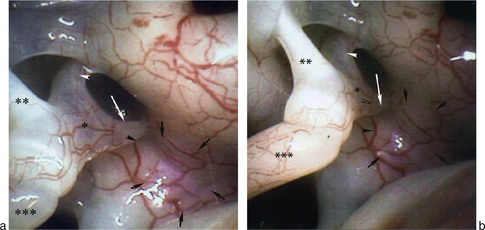
Le tympan est classiquement normal, la tache rétrotympanique de Schwarze d’aspect rosé est rarement décrite (fig. 18-1) ; elle est en rapport avec un volumineux foyer d’otospongiose secondaire à une hyperhémie de la fissula ante fenestram.
Acouphènes, vertiges, troubles de l’équilibre, sont possibles.
D’après les examens complémentaires
L’audiométrie tonale liminaire confirme la présence d’une surdité de transmission (ou mixte) avec l’encoche de Carhart en conduction osseuse sur la fréquence 1 000 ou 2 000 Hertz. Parfois on retrouve une presbyacousie ou une atteinte endocochléaire associée. L’impédancemétrie retrouve soit un réflexe stapédien aboli, soit un effet on/off avec un pic de tympanométrie centré sur 0.
Diagnostic en imagerie
Les localisations préférentielles et les plus caractéristiques sont :
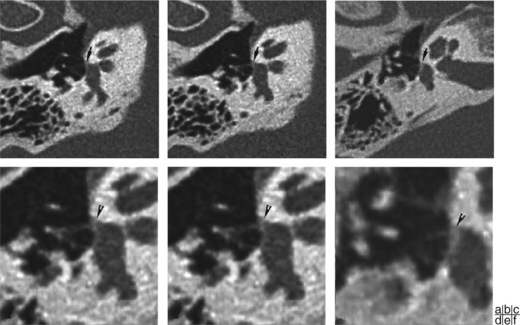
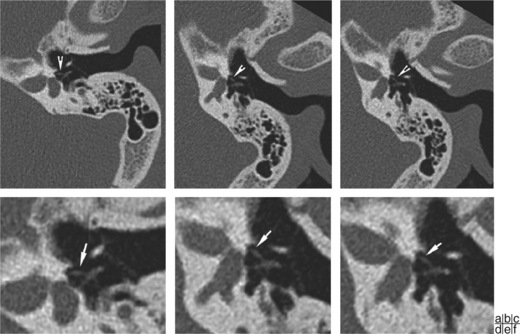
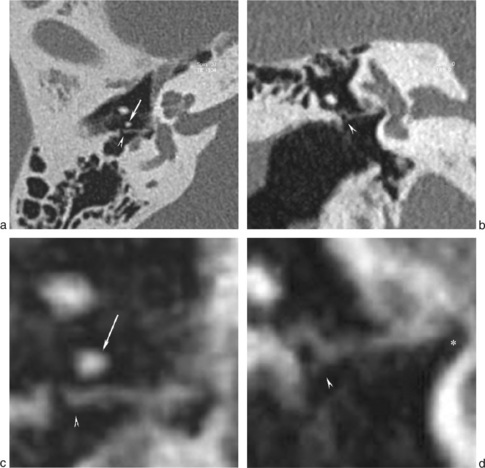
L’atteinte cochléaire (18 %) prend l’aspect de double anneau péricochléaire, en général continu, mais il peut se présenter sous forme de petits foyers discontinus. L’atteinte cochléaire isolée est rarissime et se manifeste par une surdité neurosensorielle liée à l’extension des foyers de dysplasie à l’endoste de la capsule otique.
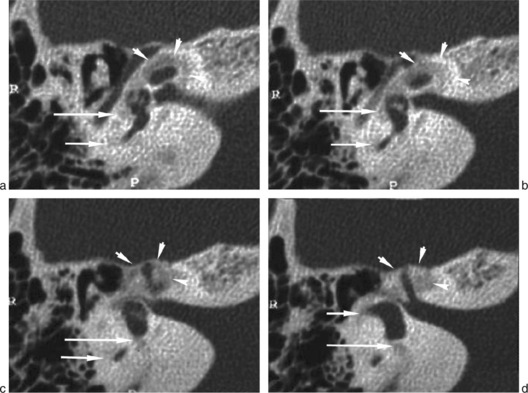
Classification de Veillon
La classification établie par F. Veillon [1] permet de distinguer différentes formes radiologiques.
Un scanner normal (type 0) n’exclut pas la présence d’une otospongiose. Dans son étude, Min retrouve 27 % d’oreille atteintes d’otospongiose avec scanner normal [2].
Bilan préopératoire
Bilan anatomique
Autres causes de surdité de transmission à tympan normal
Malformations
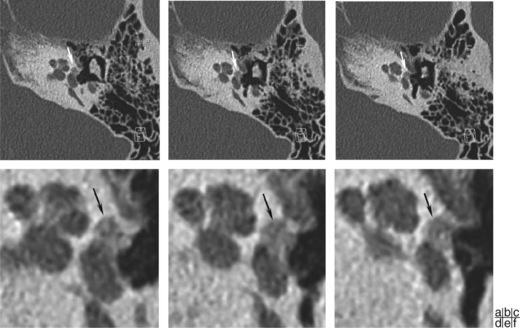
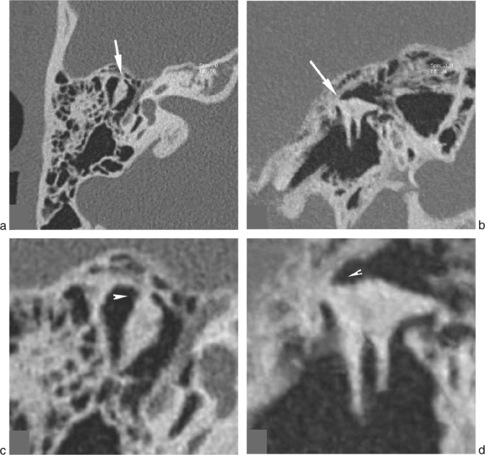
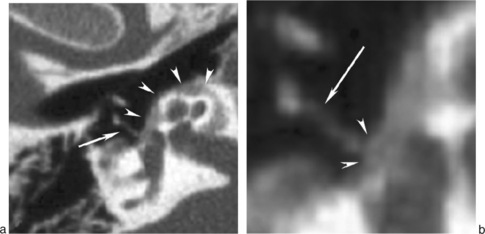
Les dysplasies et aplasies mineures de la chaîne ossiculaire sont une des causes de surdité de transmission congénitale, non évolutive (fig. 18-7). Dans un tiers des cas, il s’agit d’une surdité isolée à tympan fermé. La présence d’antécédents familiaux, une sténose du conduit ou une paralysie faciale orientent le diagnostic. La fixation de la platine de l’étrier (fig. 18-7) est la malformation le plus fréquemment rencontrée [3]. Le spectre des malformations ossiculaires s’accompagne également des anomalies de trajet du nerf facial qui se rencontrent surtout dans les atteintes du 2e arc (longue apophyse de l’enclume, de l’étrier). L’analyse de l’oreille interne, et en particulier du modiolus, doit être rigoureuse en raison du risque accru d’oreille Geyser. Le traitement chirurgical des ankyloses stapédiennes congénitales permet un bon résultat fonctionnel sur l’audition [4].
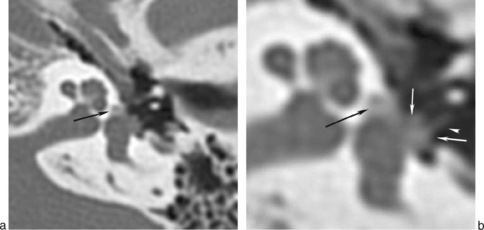
Les fixations atticales, décrites par House en 1956, sont des fixations de la chaîne ossiculaire aux parois de la cavité tympanique, responsables d’une ankylose de la chaîne (fig. 18-8). Elles peuvent être d’origine inflammatoire (tympanosclérose), posttraumatique ou congénitale [5]. Lorsqu’elle est congénitale, la forme la plus classique est la fixation de la tête du marteau ; son traitement repose sur l’ossiculoplastie [5].
L’oreille de Minor peut cliniquement simuler dans certains cas une otospongiose [6]. Il s’agit d’une déhiscence de la coque d’un canal semicirculaire, en général le supérieur réalisant un phénomène de troisième fenêtre [7]. Ce mécanisme de « fenêtre de trop », entraînant une perte d’énergie acoustique, a été décrit par Tullio. Le diagnostic repose sur des critères cliniques (surdité de transmission ou mixte avec signe de la fistule, vertiges induits par le Valsalva ou par des bruits intenses) et paracliniques (réflexe stapédien présent et tympanogramme normal, VNS sous Valsalva, PEO).
Lésions de tympanosclérose
Les lésions de tympanosclérose sont à rechercher en cas d’antécédents d’otite moyenne chronique. Elles peuvent diminuer l’amplitude des mouvements, en fixer plus ou moins complètement la chaîne ossiculaire. On recherche des signes de condensation ossiculaire, d’ankylose incudo-malléaire ou de fixations ossifiées aux parois de la caisse du tympan, liées aux calcifications muqueuses cicatricielles.
Lésions traumatiques
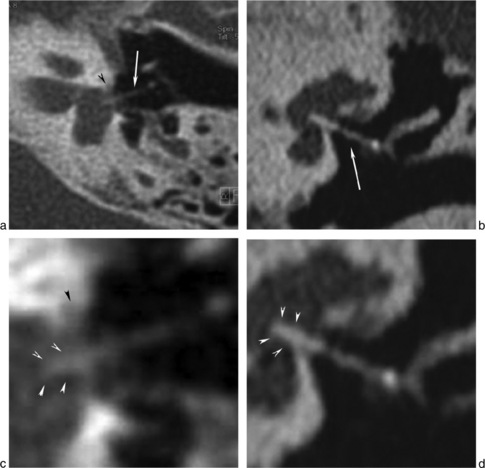
Les lésions traumatiques du rocher sont orientées par l’histoire clinique. On recherche sur le scanner des luxations incudo-malléaires ou platinaires, des dislocations de l’enclume, des fractures des branches de l’étrier qui restent parfois difficiles à visualiser (fig. 18-9).
Imagerie de l’otospongiose opérée
Traitement de l’otospongiose
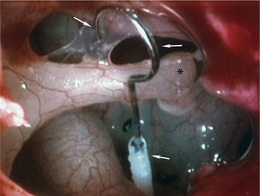
Le principe du traitement de l’otospongiose est de restaurer la conduction aérienne des sons par la chaîne ossiculaire (effet columellaire) grâce à la mise en place d’une prothèse remplaçant l’étrier, tout en conservant l’étanchéité de la fenêtre ovale (fig. 18-10).
Imagerie postopératoire
Le suivi est essentiellement clinique et audiométrique avec un excellent résultat attendu avec un Rinne résiduel ≤ à 10 dB dans plus de 90 % des cas [8].
Imagerie TDM dans les échecs de traitement
Échecs liés à un déplacement de prothèse
Un déplacement de prothèse peut entraîner le même handicap fonctionnel sur l’audition qu’une luxation ossiculaire (fig. 18-11). Un barotraumatisme même minime (éternuement à glotte fermée) en est parfois la cause. Le déplacement peut intéresser l’extrémité médiale du pied du piston, au niveau de la fenêtre ovale. Un piston trop court, avec diastasis entre la prothèse et la fenêtre ovale, est une cause d’échec immédiat de la chirurgie. Le déplacement peut également intéresser la partie latérale de la prothèse, souvent en rapport avec une désinsertion du « crochet », au niveau de la branche descendante de l’enclume (BDE). Ce type de déplacement peut être dû à un crochet trop serré, responsable d’une érosion focale de la BDE. Tout déplacement peut aboutir à une luxation du piston dans la caisse.
Échecs liés à la chaîne ossiculaire
Plusieurs types de lésions ossiculaires peuvent compromettre l’effet columellaire :
Poursuite évolutive du foyer d’otospongiose
Une poursuite du foyer d’otospongiose au niveau du pied de la prothèse peut entraîner une ankylose prothétovestibulaire. Elle se traduit par un épaississement dense, visible la plupart du temps au niveau de l’extrémité médiale du piston, en regard de la fenêtre ovale (fig. 18-12).
Fibrose et synéchies cicatricielles de la fenêtre ovale
Une fibrose postopératoire est également une cause de dysfonctionnement prothétique. Son diagnostic est difficile. Elle se manifeste par des opacités hypodenses au niveau de la caisse, de la chaîne ossiculaire ou en regard de la fenêtre ovale (fig. 18-13). L’interposition d’aponé-vrose temporale superficielle de la fenêtre ovale, après platinotomie, est le diagnostic différentiel de fibrose de la fenêtre ovale. L’interprétation est plus aisée en possession du compte rendu opératoire.
Imagerie des complications postopératoires
Pénétration intravestibulaire excessive de la prothèse
Un piston pénétrant de plus d’un millimètre au sein du vestibule n’est considéré comme patholo-gique que s’il est associé à une surdité fluctuante ou à des vertiges (fig. 18-14).
Fistule labyrinthique
La fistule labyrinthique est suspectée devant des signes brutaux de labyrinthisation. La présence d’une bulle d’air intravestibulaire visible au scanner permet d’affirmer le diagnostic. En postopératoire immédiat, la présence d’une bulle d’air ne traduit pas obligatoirement une fistule mais une pénétration d’air pendant la platinotomie. La bulle disparaît alors dans les jours qui suivent. De manière moins spécifique, la présence d’une opacité associée au sein de la cavité tympanique peut traduire une fuite périlymphatique.
Hémorragie intralabyrinthique
En période postopératoire précoce, l’hémorragie intralabyrinthique se manifeste par un hypersignal spontané T1 et T2 au niveau du labyrinthe.
Imagerie de la pathologie inflammatoire de l’oreille moyenne
Otite moyenne aiguë
L’otite moyenne aiguë (OMA) purulente se présente sous forme d’une otalgie intense pulsatile et fébrile. Elle est parfois accompagnée d’une otorrhée purulente en cas de perforation de la membrane tympanique.
Complications des OMA
Tableau 18-1 Complications des OMA. (fig. 18-15)
Mastoïdite et abcès postauriculaire | Rare chez l’adulte Bilan : prélèvements à visée bactériologique, TDM injectée à la recherche d’autres complications Traitement : antibiothérapie IV et traitement chirurgical |
Abcès rétro-auriculaire (fig. 18-16) | Complication fréquente lorsque l’infection s’étend à l’espace sous-périosté par destruction corticale ou phlébite des veines mastoïdiennes Sémiologie : OMA + décollement du pavillon de l’oreille et comblement inflammatoire du sillon rétro-auriculaire Bilan TDM : recherche des complications endocrâniennes Traitement : drainage de l’abcès et antibiothérapie |
Abcès des espaces profonds du cou et de la face | Abcès de Bezold : abcès cervical secondaire à une OMA, développé à partir de la pointe mastoïdienne via l’insertion du muscle sterno-cléido-mastoïdien Abcès temporo-zygomatique : extension de l’infection en avant vers la loge zygomatique Imagerie : TDM injectée pour le diagnostic et le bilan d’extension Traitement : traitement de la porte d’entrée (OMA) et drainage chirurgical |
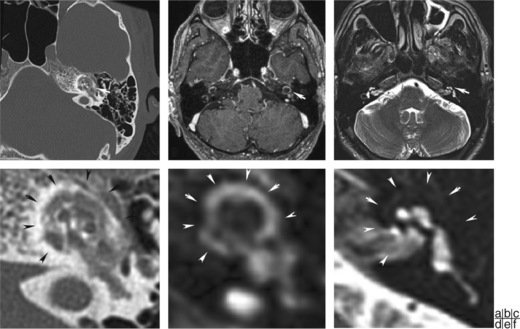
Pétrosite (ou apicite) apicale bactérienne | Mastoïdite étendue à l’apex pétreux en cas de pneumatisation de l’apex (supra-, infra-ou rétromastoïdienne) Syndrome de Gradenigo Définition clinique : otalgie, fièvre, douleur clinique associées à une paralysie de la VIe (parfois VIIe et VIIIe) paire crânienne Imagerie : TDM + IRM pour bilan d’extension |
Paralysie faciale | Pathogénie : atteinte infectieuse soit par insuffisance de recouvrement osseux du canal facial soit par destruction de ce dernier par du tissu de granulation |
Labyrinthite aiguë | Sémiologie : syndrome vestibulaire aigu au cours d’une OMA Imagerie : l’IRM confirme l’atteinte inflammatoire du labyrinthe (prise de contraste en T1) Traitement : antibiothérapie et paracentèse Évolution : toujours vers la cophose |
Méningite | Les méningites otogènes sont moins fréquentes depuis les campagnes de vaccinations Sémiologie : syndrome méningé fébrile au cours d’une OMA Bilan : prélèvement et ponction lombaire + IRM + TDM (recherche d’une brèche ostéoméningée) Traitement : antibiothérapie IV prolongée et adaptée ± mastoïdectomie |
Abcès cérébral | L’OMA est la troisième cause d’abcès cérébral Localisation : cervelet ou lobe temporal Pathogénie : extension rétrograde par thrombophlébite suppurée des veines diploïques Sémiologie : OMA compliquée de fièvre et de signes neurologiques Traitement : drainage d’abcès, paracentèse et antibiothérapie |
Empyème sous- ou extradural | Sémiologie : OMA + fièvre, malaise général et céphalées localisées, puis syndrome d’hypertension intracrânienne et déficit neurologique TDM : hypodensité en croissant le long de la table interne IRM : croissant en hyposignal T1, hypersignal T2 Traitement : neurochirurgical et antibiothérapie adaptée |
Thrombophlébite du sinus latéral | Sémiologie : septicémie et syndrome d’hypertension intracrânienne (par insuffisance du retour veineux cérébral) Bilan TDM et IRM avec angio-IRM + hémocultures et prélèvements + recherche de coagulopathie Traitement : anticoagulation, antibiothérapie et traitement de la porte d’entrée |
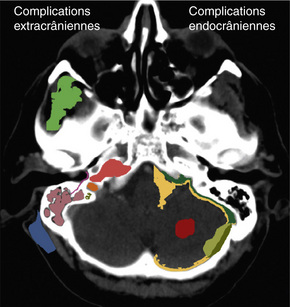
Fig. 18-15 Complications des otites moyennes aiguës.
Complications extracrâniennes (à gauche) et endocrâniennes (à droite).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree