131 Paralysie de Bell
Introduction
Les muscles de la mimique sont intimement impliqués dans la capacité de communiquer nos émotions à ceux qui nous entourent. La paralysie faciale unilatérale aiguë, aussi appelée paralysie de Bell d’après sir Charles Bell, qui a décrit le trouble en 1821, est la cause la plus fréquente d’atonie faciale et la neuropathie crânienne la plus courante. Jadis, la paralysie de Bell était considérée comme idiopathique et son diagnostic était posé par exclusion. Cependant, selon des investigations récentes, la parésie ou la paralysie seraient dues à l’inflammation causée par une infection virale herpétique. La paralysie de Bell est la cause la plus fréquente de paralysie faciale unilatérale du neurone moteur inférieur, représentant 60 à 75 % de toutes les paralysies faciales périphériques. Elle survient aussi bien chez les hommes que chez les femmes et en n’importe quelle saison, et touche environ 20 à 30 personnes sur 100 000. Pas moins de 71 % des patients non traités se rétablissent complètement, tandis que 84 % récupèrent une fonction faciale presque normale. Les indicateurs de mauvais pronostic quant à la récupération de la fonction sont l’âge, l’hypertension, les troubles gustatifs, des douleurs autres que dans l’oreille et la paralysie complète du nerf facial.
Étiologie et pathogénie
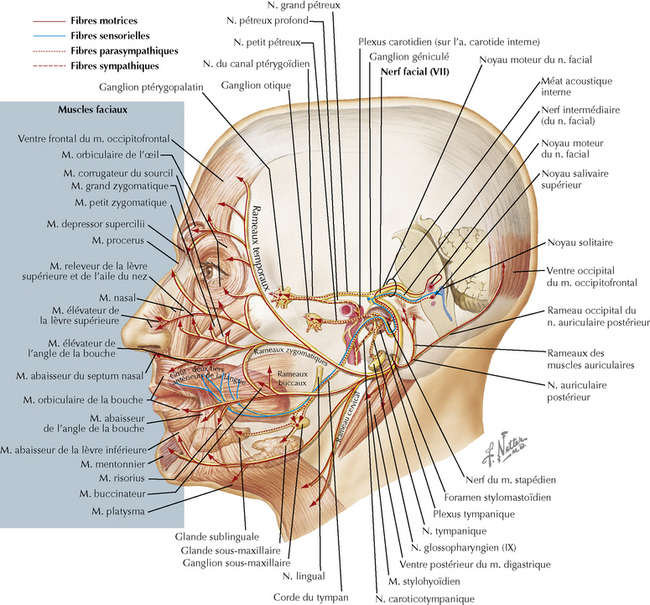
Une bonne connaissance de l’anatomie du nerf facial est essentielle à la compréhension de la paralysie de Bell. Il contient des fibres impliquées principalement dans le contrôle moteur des muscles de la mimique, du muscle de l’étrier (stapedius) et du ventre postérieur du muscle digastrique. En plus de ces fibres motrices, le nerf facial comporte des branches sensorielles et des fibres parasympathiques. La sensation gustative des deux tiers antérieurs de la langue est transmise au nerf facial par la corde du tympan. Les fibres parasympathiques atteignent les glandes lacrymales et sous-maxillaires respectivement par le nerf grand pétreux superficiel et la corde du tympan. La perte de la conduction dans le nerf facial peut potentiellement perturber la fonction de toutes ces fibres nerveuses (figure 131.1).
Bien que ce soit encore un sujet controversé, de nombreuses observations suggèrent qu’une infection par le virus de l’herpès simplex (VHS) est la cause de la paralysie faciale unilatérale aiguë. Des acides nucléiques du VHS ont été trouvés dans le ganglion géniculé du nerf facial, et de l’ADN du VHS a été détecté dans le liquide endoneural du nerf facial chez des patients atteints de paralysie aiguë ayant subi une décompression chirurgicale. Un modèle animal de la paralysie faciale a été développé en inoculant le VHS dans la langue ou le pavillon auriculaire de souris. On pense qu’à la suite de l’infection primaire par le VHS, le virus persiste dans le ganglion géniculé et que sa réactivation déclenche le processus inflammatoire responsable de la neuropathie du septième nerf. Un autre virus herpès, le virus varicelle-zona, est connu pour être associé à une paralysie faciale aiguë dans le syndrome de Ramsay-Hunt.
Tableau clinique
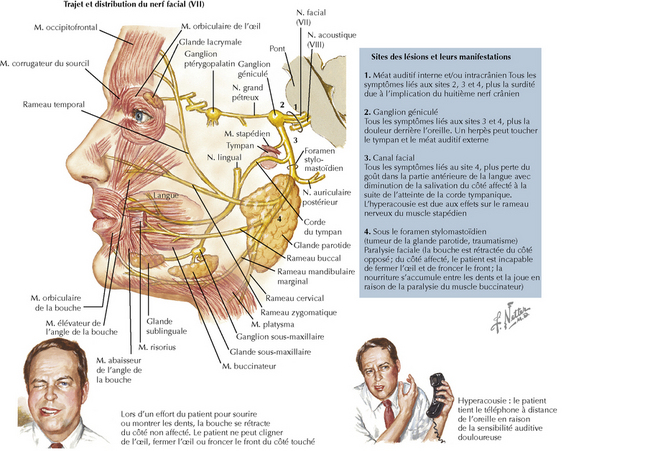
La paralysie de Bell se manifeste typiquement de manière aiguë, la faiblesse musculaire se développant en quelques heures ou en une nuit (figure 131.2). La paralysie faciale peut être complète d’emblée, mais elle commence le plus souvent par une forme incomplète qui peut ou non évoluer, en plusieurs jours, vers une forme complète. De nombreux patients signalent, comme prodrome, une douleur derrière l’oreille touchée et une sensation d’engourdissement du côté affecté du visage, bien que cette sensation paraisse être secondaire à l’absence de mouvement. La dysgueusie (perturbation gustative), l’hyperacousie (les sons sont trop forts pour l’oreille affectée) et la difficulté de boire sont des plaintes fréquentes.
L’examen physique révèle une parésie ou une paralysie unilatérale des muscles de l’expression faciale. Caractéristique importante, la parésie ou la paralysie unilatérale implique à la fois le haut et le bas du visage du côté atteint (conséquence de la lésion du neurone moteur inférieur). Si le cas est grave, l’hémiface touchée est incapable de tout mouvement volontaire, et l’asymétrie est évidente au repos. Le degré de paralysie faciale est souvent quantifié au moyen de l’échelle de House-Brackmann, qui intègre l’aspect général du visage, la symétrie au repos et la symétrie du front, des yeux et de la bouche en mouvement (tableau 131.1). Si le patient fait un effort pour sourire, la peau entourant la partie affectée de la bouche se déplace du côté opposé ; souvent, l’œil affecté peut ne pas être complètement fermé malgré un effort maximal. En cas de tentative de fermer l’œil affecté, on voit le globe rouler dans l’orbite vers le haut et révéler la sclérotique (phénomène de Bell).
Tableau 131.1 Système de gradation de House-Brackmann de la fonction du nerf facial
| Grade | Description | Manifestations |
|---|---|---|
| I | Normal | Fonction faciale normale dans tous les sites |
| II | Dysfonction légère | Globalement : faiblesse légère détectée par un examen attentif, syncinésie très légère |
| Au repos : symétrie et tonus normaux | ||
| Mouvement : fonction normale ou légèrement altérée des muscles du front ; fermeture complète des yeux avec un effort minimal ; légère asymétrie de la bouche | ||
| III | Dysfonction modérée | Globalement : différence évidente entre les côtés mais sans défiguration, syncinésie notable mais pas grave |
| Au repos : symétrie et tonus normaux | ||
| Mouvement : fonction des muscles du front légèrement à modérément altérée ; fermeture complète des yeux avec un effort ; bouche un peu faible lors d’un effort maximal | ||
| IV | Dysfonction modérément grave | Globalement : faiblesse évidente ou asymétrie avec défiguration |
| Au repos : symétrie et tonus normaux | ||
| Mouvement : pas de mouvement du front ; fermeture incomplète des yeux ; bouche asymétrique à l’effort maximal | ||
| V | Dysfonction grave | Globalement : mouvement à peine perceptible |
| Au repos : asymétrie | ||
| Mouvement : pas de mouvement du front ; fermeture incomplète des yeux ; léger mouvement de la bouche | ||
| VI | Paralysie totale | Aucun mouvement |
Le diagnostic requiert une anamnèse approfondie, un examen physique complet et les tests des nerfs crâniens. Il faut palper les glandes parotides à la recherche d’une masse et pratiquer une otoscopie afin de vérifier si les membranes tympaniques sont claires et indemnes d’infection ou de lésion. L’examen de la langue révèle souvent une inflammation des papilles fongiformes du côté affecté. Le larmoiement de l’œil affecté peut être diminué. Un test audiométrique met souvent en évidence un dysfonctionnement du muscle stapédien et de l’hyperacousie du côté affecté.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree