34 Pansements
Introduction
Il doit être vérifié par l’opérateur 24 à 48 heures après l’intervention pour rechercher la constitution éventuelle d’un hématome, particulièrement s’il y a eu un geste de reconstruction, car 65 % des complications hémorragiques surviennent à distance de l’acte chirurgical lui-même selon la série prospective de Amici et al. sur 3 788 procédures chirurgicales [1]. La pratique des interventions plutôt le matin permet de pouvoir revoir le patient si nécessaire en cas de saignement précoce à la levée du spasme vasculaire induit par le vasoconstricteur contenu dans l’anesthésique adrénaliné. Les autres changements du pansement jusqu’à l’ablation des fils doivent être programmés. Ils peuvent être réalisés par une infirmière, par une tierce personne de l’entourage du patient ou par le patient lui-même selon le type d’intervention et sa localisation, à un rythme dépendant de la nature de l’intervention et de celle du dispositif médical choisi. L’opérateur doit être disponible pour revoir le pansement en cas d’incident secondaire ou si la plaie nécessite une surveillance particulière, puis dans l’idéal pour enlever lui-même les fils afin de vérifier l’évolution de la cicatrisation.
Caractéristiques des différents produits utilisés
Sparadraps microporeux
Exemples : Micropore (3M), Urgopore (Urgo).
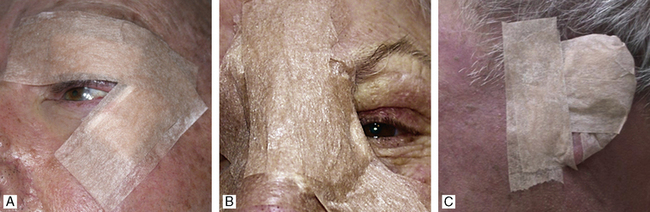
Ils sont constitués d’un support en viscose non tissée les rendant perméables à l’air et à la vapeur et d’un adhésif de haute tolérance cutanée (polyacrylate) réduisant le risque d’allergie. Ils possèdent un fort pouvoir d’adhérence tout en pouvant être retirés assez facilement dans les régions pileuses, et ne laissent que peu de résidus adhésifs au retrait. L’utilisation des sparadraps microporeux couleur chair en pansement secondaire permet une plus grande discrétion. Ils ne sont pas stériles mais sont adaptables aux différentes localisations anatomiques du visage (Figure 34.1).
Antiseptiques
Ils restent utilisés pratiquement systématiquement lors des soins postopératoires mais ne sont sûrement pas indispensables. Des études contrôlées in vivo sont nécessaires afin de conclure à leur éventuelle efficacité dans la prévention des infections. Ils sont peut-être même cytotoxiques. La povidone iodée (Bétadine), même diluée à 0,01 %, retarde ainsi la croissance des fibroblastes in vitro dans l’étude de Balin et al. [2].
Pommades antibiotiques et autres topiques
Campbell et al. ont réalisé une étude prospective comparant l’efficacité de la gentamycine en pommade à la vaseline, appliquées respectivement sur 84 et 60 plaies laissées en cicatrisation dirigée après chirurgie transfixiante de l’oreille. Ils n’ont remarqué aucune différence significative ni dans le nombre de chondrites suppuratives (4 dans chaque groupe), ni dans le nombre de chondrites inflammatoires (10 dans le groupe gentamycine, 2 seulement dans le groupe vaseline, p = 0,075). On peut noter un manque de puissance de l’étude lié au faible effectif [3]. Smack et al. n’ont pas retrouvé de différence significative dans l’incidence des infections ni dans la vitesse de cicatrisation entre l’application de bacitracine pommade versus vaseline sur les plaies postopératoires dans une étude prospective multicentrique randomisée en double aveugle ayant porté sur 1 249 plaies chez 922 patients. En revanche 0,9 % des patients ont souffert d’un eczéma de contact à la bacitracine [4].
La vaseline est également préférable à l’application d’émollients en particulier ceux contenant de la lanoline du fait du risque d’allergie [5].
Compresses absorbantes entourées d’une masse adhésive
Elles ne sont pas semi-perméables, ne permettent donc pas la cicatrisation en milieu semi-humide et ne résistent pas à la douche, ce qui explique qu’elles sont actuellement très peu utilisées. Une allergie à l’adhésif est toujours possible. De plus elles peuvent adhérer à la plaie et arracher les bourgeons cutanés lors de leur retrait. Leur prise en charge par la sécurité sociale est assurée si et seulement si leur surface est d’au moins 30 cm2 [6].
Films de polyuréthane
Ces films semi-perméables sont enduits d’une masse adhésive et présentés sur un support papier. Ils sont transparents et permettent une visualisation de la plaie. Leur flexibilité leur permet de s’adapter à de nombreuses localisations. Ils ne sont pas adaptés à une plaie exsudative. Des allergies à leurs adhésifs sont toujours possibles [7]. Ils ne sont pas remboursés dans l’indication des plaies postopératoires [6]. Ils peuvent être combinés à une compresse absorbante non adhérente (Opsite post op, Tegaderm + Pad) et sont alors particulièrement adaptés aux soins d’une plaie postopératoire. Ils sont remboursés sous cette forme par assimilation aux compresses absorbantes entourées d’une masse adhésive (cf. Chapitre 2.5).
Hydrocellulaires extraminces
Exemple : Askina Thin Site (B Braun Medical).
Il s’agit de pansements semi-perméables autoadhésifs adhérant à la peau périlésionnelle mais pas à la plaie, pouvant rester en place plusieurs jours sans se décoller. Ils peuvent être responsables de phénomène irritatifs ou allergiques dus notamment à l’adhésif [7]. Ils ne sont pas remboursés dans l’indication des plaies postopératoires [6].
Pansements gras neutres
Exemples de gazes imprégnées d’un corps gras : Jelonet (Smith & Nephew).
Ils sont souples et conformables. Ils permettent le drainage des exsudats car ils sont aérés, mais ils sont peu absorbants et doivent être changés quotidiennement pour éviter tout risque de macération. Les gazes imprégnées sont à mailles larges, les interfaces doivent donc être préférées car leur trame à mailles fines imprégnée d’un corps gras ou parfois de particules hydrocolloïdes n’adhère pas à la plaie et respecte les tissus néoformés qu’elle n’arrache pas lors du retrait. Des allergies de contact sont possibles [7, 8]. Ils ne sont pas remboursés dans l’indication des plaies postopératoires [6].
Hydrocolloïdes
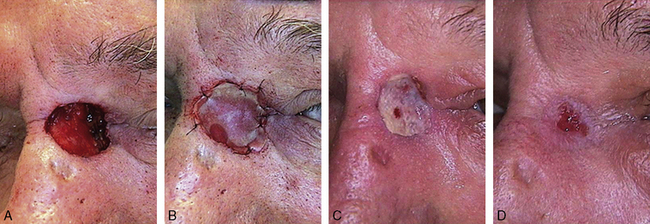
Les allergies de contact à ce type de pansements sont classiquement rares, il en existe une quarantaine de cas rapportés dans la littérature [9, 10]. Cependant dans certaines séries de la littérature, la prévalence de patch-tests positifs aux hydrocolloïdes peut atteindre 11 % [7, 8, 11]. Ces séries concernent cependant la population des patients souffrant d’ulcère de jambe dans laquelle la haute prévalence de sensibilisation de contact est bien connue, et qui diffère de la population des patients bénéficiant d’une chirurgie dermatologique. Les irritations de la peau périlésionnelle liées notamment à la macération secondaire à un excès d’exsudats sont plus fréquentes que les allergies vraies. Les hydrocolloïdes sont également parfois responsables d’hyperbourgeonnement et sont utilisés en pansement d’attente d’un résultat histologique de certitude avant de reconstruire ou pour favoriser la prise d’une réparation différée (Figure 34.2).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree