11. Item 95 – Maladies sexuellement transmissibles : syphilis primaire et secondaire
◗ Diagnostiquer une syphilis.
◗ Argumenter l’attitude thérapeutique et planifier le suivi du patient.
• Depuis quelques années, on assiste à une recrudescence de la syphilis.
• La transmission est sexuelle après tout rapport avec pénétration non protégé ; la durée moyenne d’incubation est de 3 à 4 semaines.
• Aucun signe clinique n’est pathognomonique de l’origine syphilitique d’une ulcération génitale.
• Un chancre syphilitique doit être systématiquement évoqué devant une ulcération muqueuse (génitale, anale ou buccale).
• La roséole syphilitique ne doit pas être confondue avec une éruption virale ou une toxidermie. La prescription d’un sérodiagnostic TPHA-VDRL est obligatoire dans ces circonstances.
• Les éruptions de la syphilis secondaire sont polymorphes, il faut rechercher des lésions papuleuses de couleur cuivrée.
• Des papules palmo-plantaires évoquent très fortement une syphilis.
• TPHA et VDRL peuvent être négatifs au tout début du chancre (7 premiers jours).
• TPHA et VDRL sont toujours fortement positifs au stade de syphilis secondaire.
• Le TPHA affirme ou infirme une tréponématose et c’est le VDRL qui en précise l’évolutivité.
• Aucun examen sérologique ne peut différencier une syphilis d’une tréponématose non vénérienne (pian, béjel…).
• Une fausse sérologie syphilitique (VDRL+, TPHA–) se voit dans certaines maladies dysimmunitaires comme le lupus ou le syndrome des AC anticardiolipines.
• Le traitement de la syphilis précoce (primaire, secondaire, primo-secondaire et latente précoce) repose sur benzathine benzylpénicilline (Extencilline) 2,4 millions d’unités en une injection IM.
• Le suivi biologique d’une syphilis traitée se fait sur le VDRL quantitatif, qui doit diminuer puis se négativer sous traitement.
• Les sujets contacts doivent être examinés et traités.
• L’évolution de la syphilis précoce chez les patients séropositifs pour le VIH est globalement habituelle sur le plan clinique et sérologique. Cependant, sa prise en charge sera faite au mieux par un spécialiste, en particulier en cas d’allergie à la pénicilline.
• Contracter une syphilis témoigne d’une sexualité à haut risque. Vérifier la sérologie VIH, hépatite B et autres IST. Une information sur la prévention des IST est indispensable.
Des recommandations diagnostiques et thérapeutiques ont été établies en 2006 par la section MST de la Société Française de Dermatologie.
La Syphilissyphilis est une infection sexuellement transmissible (IST) due à un spirochète Treponema pallidum.
Il s’agit d’une maladie non immunisante très contagieuse.
Il existe une recrudescence de la syphilis depuis quelques années en France et dans la majorité des pays industrialisés. L’épidémie intéresse principalement les homosexuels masculins dont plus de la moitié est infectée par le VIH. Cette recrudescence de la syphilis témoigne d’un relâchement dans la prévention des pratiques sexuelles à risque. On recommande la pratique d’une sérologie de syphilis dans le cadre du dépistage chez les sujets à risque homo-, bi- ou hétérosexuels à partenaires multiples et au moins une fois par an chez les patients VIH (recommandations du rapport Yéni).
La transmission de la syphilis est essentiellement sexuelle. Elle peut se contracter après tout rapport avec pénétration non protégé, y compris la fellation.
Ce sont les lésions muqueuses qui sont contagieuses (chancre de la syphilis primaire et syphilides érosives de la syphilis secondaire).
La transmission materno-fœtale peut survenir surtout vers les 4e et 5e mois de grossesse.
Les transmissions post-transfusionnelles ou après greffe d’organe sont possibles mais très marginales.
I. Classification de la syphilis
On distingue :
• la syphilis précoce : elle regroupe la syphilis primaire, la syphilis secondaire et la syphilis latente précoce (découverte d’une sérologie syphilitique positive sans lésion clinique datant de moins d’un an) ;
• la syphilis tardive : elle regroupe la syphilis tertiaire et la syphilis latente tardive (non datable ou datant de plus d’un an).
Le diagnostic de syphilis primaire est souvent méconnu :
II. Syphilis primaire
L’incubation est de durée variable, en moyenne de 3 semaines.
La syphilis primaire est caractérisée par :
• un chancre au point d’inoculation ;
• une adénopathie satellite.
Le chancre est contagieux car il fourmille de tréponèmes.
A. Chancre syphilitique
1. Chancre
Le Chancrechancre est typiquement :
• de 5 à 15 mm de diamètre en moyenne ;
• unique, plus rarement multiple ;
• à fond propre, rosé ;
• induré : c’est le seul caractère sémiologique vraiment évocateur. Il se traduit par l’impossibilité de plisser entre deux doigts la surface de l’ulcération qui ne fait qu’un bloc avec l’induration sous-jacente ;
• indolore (différent de l’herpès +++).
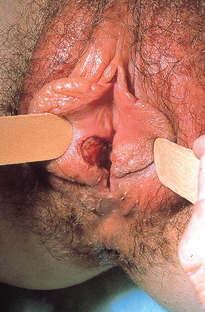
Aucune de ces caractéristiques n’est cependant pathognomonique. Un chancre syphilitique doit systématiquement être évoqué devant toute ulcération muqueuse aiguë (génitale, orale ou anale) (fig. 11.1).
2. Siège
Chez l’homme : le siège du chancre est assez électivement dans le sillon balano-préputial, plus rarement sur le gland ou sur le fourreau.
Chez la femme : le siège du chancre est le plus souvent sur la partie externe de la vulve (petites lèvres, grandes lèvres, fourchette), plus rarement vaginal et, (comme il est indolore) passe alors volontiers inaperçu.
Dans les deux sexes, le chancre peut siéger sur :
• la muqueuse buccale ou pharyngée (fellation) ;
• la muqueuse anorectale.
B. Adénopathie satellite
Le chancre s’accompagne d’une adénopathie satellite non inflammatoire (fig. 11.2), le plus souvent unilatérale.
Dans certaines localisations (col utérin, rectum), l’adénopathie n’est pas cliniquement visible.
C. Évolution
L’évolution se fait vers la régression spontanée du chancre sans séquelle en quelques semaines.
Si le patient n’est pas traité, il sera apparemment guéri mais son état peut évoluer vers les stades plus tardifs de la syphilis :
• environ 30 % des patients ayant présenté un chancre syphilitique vont présenter des signes de syphilis secondaire ;
• des patients non traités peuvent également évoluer vers les stades de syphilis tardive (neurosyphilis) sans forcément présenter des signes de syphilis secondaire.
III. Syphilis secondaire
Sa durée est en règle inférieure à un an.
Elle est liée à la diffusion systémique du tréponème.
Elle est marquée par plusieurs éruptions cutanéo-muqueuses entrecoupées de phases asymptomatiques de quelques semaines ou mois. À ces « floraisons » s’associent des signes généraux et parfois viscéraux d’intensité variable.
A. Roséole syphilitique et syphilides papuleuses
1. Roséole syphilitique
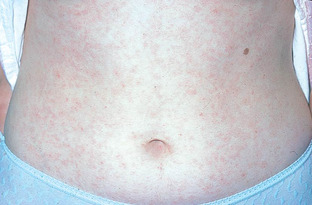
La roséole syphilitique est la première éruption de la syphilis secondaire (fig. 11.3).
 |
| Fig. 11.3 |
Elle passe souvent inaperçue car peu intense et transitoire (elle disparaît spontanément en 7 à 10 jours). Elle se caractérise par :
• des macules rose pâle, de 5 à 15 mm de diamètre, disséminées sur le tronc ;
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree