9. Fonction systolo-diastolique des ventricules
Pièges dus à l’évaluation de la fonction systolo-diastolique du ventricule gauche
L’échocardiographie Doppler a pris une place prépondérante et irremplaçable dans l’évaluation de la performance ventriculaire gauche. De nombreux paramètres ont été proposés pour apprécier la fonction du VG mais aucun n’est formellement discriminatif. De plus, l’échocardiographie Doppler reste une technique opérateur dépendante aux nombreuses limites. Néanmoins, elle permet de séparer les dysfonctionnements systoliques et diastoliques du VG qui différent tant par leur pronostic que par leur traitement.
Évaluation de la fonction systolique du ventricule gauche
Parmi les paramètres écho-Doppler permettant d’évaluer la fonction systolique du VG les plus utilisés en routine restent la fraction de raccourcissement et la fraction d’éjection auxquelles on ajoute parfois le débit aortique (tableau 9.1).
| Paramètres systoliques | • Fraction de raccourcissement systolique • Fraction d’éjection • Débit aortique • Dérivée de pression • Indice de performance myocardique • Vitesse systolique annulaire mitrale • Excursion maximale de l’anneau mitral • Contrainte télésystolique • Strain myocardique |
| Paramètres diastoliques | • Profil du flux mitral • Temps de relaxation isovolumétrique du VG • Profil du flux veineux pulmonaire • Vitesse de propagation du flux mitral • Vitesse de déplacement diastolique de l’anneau mitral |
➝ Fraction de raccourcissement systolique du VG (FR)
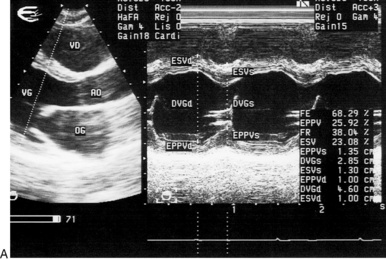
La FR explore grossièrement la fonction pompe du VG en s’appuyant sur l’hypothèse suivante: le raccourcissement du petit axe du VG est le reflet de la fonction systolique globale. En pratique, il s’agit d’un paramètre simple à calculer, bien corrélé à la fraction d’éjection angiographique et utilisé quasi systématiquement (figure 9.1). La FR dérive de la mesure TM des diamètres du VG en télédiastole (DTD) et en télésystole (DTS): FR = DTD – DTS/DTD.
 |
 |
| Fig. 9.1 Mesure de la fraction de raccourcissement (FR) et de la fraction d’éjection (FE) du VG en mode TM. A. Mesure réalisable et fiable en cas de cinétique pariétale homogène (FR = 38 %; FE = 68 %). B. Mesure recusée car non valable en cas de cinétique septale paradoxale. |
Sa valeur normale est de 36 ± 6 %. Ce paramètre est cependant imparfait car issu d’une mesure effectuée à un seul niveau du ventricule. En effet, la FR explore exclusivement la partie basale du VG et ne tient pas compte de la cinétique des autres segments ventriculaires. Elle permet donc d’évaluer la fonction systolique globale du VG à condition que sa cinétique pariétale soit parfaitement homogène. Les pièges concernant son calcul sont résumés dans le tableau 9.2 (voir aussi figure 9.1). De plus, l’interprétation des valeurs obtenues de FR est parfois délicate. En fait, la FR dépend bien de la contractilité intrinsèque du VG, mais aussi des conditions de charge. Ainsi, une augmentation aiguë de pré-charge et/ou une diminution de postcharge (hypotension, insuffisance mitrale, etc.) entraîne une augmentation de la FR. À l’inverse, une diminution aiguë de pré-charge et/ou une augmentation aiguë de post-charge (poussée tensionnelle par exemple) diminue la FR.
| Non-respect des conditions de calcul | Contraction pariétale homogène Géométrie ventriculaire normale Incidence TM perpendiculaire aux parois ventriculaires Absence de : asynergie segmentaire, bloc de branche gauche complet, syndrome de Wolf Parkinson White, cinétique septale paradoxale, shunt gauche-droit |
| Dépendance de la FR des facteurs suivants | Fréquence cardiaque Pré- et post-charge Contractilité myocardique |
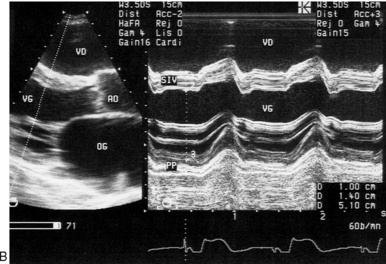
Sur le plan physiologique, la FR évaluée au TM à l’endocarde constitue un reflet imparfait du raccourcissement des fibres myocardiques. En fait, elle reflète surtout la contraction des couches sous-endocardiques du myocarde responsables du raccourcissement du grand axe, dit longitudinal, du VG (de la base vers l’apex). Ce sont les couches médianes du myocarde (à mi-parois) riches en fibres circonférentielles qui assurent essentiellement le raccourcissement du petit axe, dit radial, du VG (de l’extérieur vers l’intérieur de la cavité VG). Il apparaît donc plus logique et plus adapté d’étudier la fraction de raccourcissement « à mi-paroi » (FRm), considérée comme une mesure plus physiologique de la fonction systolique du VG, plutôt que la FR classique endocardique pouvant amener à une conclusion erronée (figure 9.2). La formule de calcul de la FRm est complexe mais applicable en pratique car intégrant des paramètres TM conventionnels (diamètres, épaisseurs du VG). L’interprétation de la FRm doit également tenir compte du niveau de la post-charge.
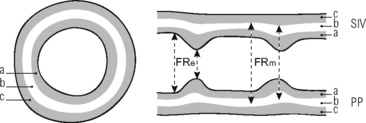 |
| Fig. 9.2 Orientation des fibres dans 3 couches du myocarde ventriculaire gauche : sousendocardique (a) longitudinale (contraction longitudinale) ; médiane (b) circonférentielle (contraction radiale) ; sous-épicardique (c) longitudinale (contraction circonférentielle). Principe de mesure de la fraction de raccourcissement du VG à l’endocarde (FRe) et à mi-parois (FRm). |
➝ Fraction d’éjection du VG (FE)
Les volumes ventriculaires peuvent être calculés de deux façons:
– selon la formule de cube (volume = D3) ou de Teicholz (volume = 7D3/2,4 + D) en utilisant les valeurs des diamètres ventriculaires (D) mesurés en échographie TM;
– à partir des différents modèles mathématiques en échographie 2D.
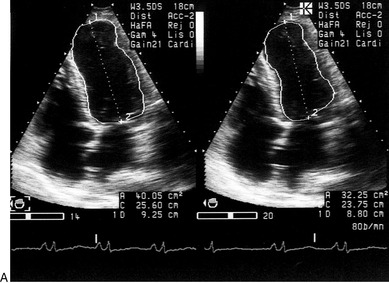
En pratique, un logiciel intégré dans l’échographe permet le calcul automatique de la FE suivant la méthode volumétrique choisie. La fraction d’éjection exprime le mieux la fonction pompe du VG. Elle est néanmoins sujette aux mêmes erreurs que l’évaluation des volumes ventriculaires (tableau 9.3.). En fait, la formule de cube basée sur l’assimilation du VG à un ellipsoïde de révolution dont le grand axe est le double du petit axe, surestime souvent des volumes, en cas de dilatation du VG. Lorsque le VG est dilaté, le rapport grand axe sur petit axe diminue et n’est plus égal à 2. La formule de Teicholz apporte un facteur de correction à la formule de cube pour le VG dilaté ou sphérique. Quelle que soit la formule utilisée, elle n’est fiable qu’en cas d’homogénéité de la contraction globale du VG. Évidemment, le diamètre ventriculaire mesuré au TM de façon oblique, donc majoré, entraîne obligatoirement une surestimation du volume. Ces nombreuses restrictions ont conduit à l’utilisation de plus en plus fréquente dans la pratique quotidienne de l’échographie 2D pour déterminer les volumes ventriculaires. Plusieurs modèles géométriques sur lesquels ont été basés les calculs de volume sont proposés: éllipsoide monoplan ou biplan, méthodes de disque, d’hémiellipse / cylindre, etc. Utilisant ces différents modèles, l’estimation des volumes est extrapolée à partir des surfaces ventriculaires planimétrées en systole et en diastole et des dimensions ventriculaires, sur une ou plusieurs coupes 2D, en fonction du modèle appliqué (figure 9.3).
| Pièges de l’échographie TM | Erreurs sur la mesure des diamètres ventriculaires Surestimation des volumes par la méthode de cube, en cas de dilatation du VG Inexactitude du calcul de FE en cas d’anomalie segmentaire Invalidité du calcul de FE en cas de déformation du VG (anévrisme, hypertrophie asymétrique, etc.) |
| Pièges de l’échographie 2D | Mauvaise qualité de l’imagerie 2D Définition insuffisante de l’endocarde Mesures ventriculaires (surface, diamètre) imprécises Choix inapproprié du modèle volumétrique de calcul Sous-estimation fréquente des volumes au 2D Reproductibilité médiocre pour un opérateur non entraîné |
| Pièges de l’échographie TM et 2D | Dépendance de la FE de conditions de post-charge Absence de moyennage d’au moins trois mesures de volume |
 |
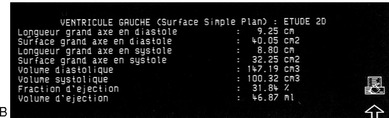 |
| Fig. 9.3 Calcul de la fraction d’éjection (FE) du VG à partir des volumes ventriculaires évalués en mode 2D selon le modèle dit « ellipsoïde monoplan ». Image 2D apicale 4 cavités gelée en télédiastole et en télésystole (A). Dysfonction systolique du VG : FE = 32 % (B). |
La quantification des volumes ventriculaires par l’échographie 2D est plus précise que l’évaluation au TM. Elle est particulièrement utile et avantageuse en cas de déformation du VG, anévrismale par exemple. Elle est également valable en cas de troubles segmentaires de cinétique ventriculaire; c’est souvent le cas lors d’une cardiopathie ischémique. Elle est suffisamment reproductible et fiable pour un opérateur entraîné. Cependant, cette méthode 2D n’est pas exempte de critiques et il existe des pièges à bien connaître dans son utilisation courante (tableau 9.3).
En fait, la fraction d’éjection du VG est très sensible aux variations de la post-charge. Il est donc nécessaire d’interpréter ce paramètre en fonction d’éventuelles modifications des conditions de post-charge (augmentée comme dans le rétrécissement aortique ou l’hypertension artérielle, diminuée dans l’insuffisance mitrale).
Des progrès technologiques dans l’imagerie ultrasonore (l’imagerie d’harmonique, le color kinesis basé sur la détection automatique des contours de l’endocarde, l’échographie de contraste myocardique) ont permis d’améliorer considérablement la définition des contours endocardiques en systole et en diastole, et de ce fait, le calcul des volumes ventriculaires au 2D. Parallèlement, la reproductibilité de l’examen a été renforcée avec ces nouvelles techniques. L’échocardiographie tridimensionnelle donne également l’accès aux mesures des volumes et de la fraction d’éjection du VG. De même, la nouvelle technique de strain myocardique permet aux échocardiographistes expérimentés d’obtenir une mesure fiable de la FE (voirp. 176).
➝ Débit cardiaque
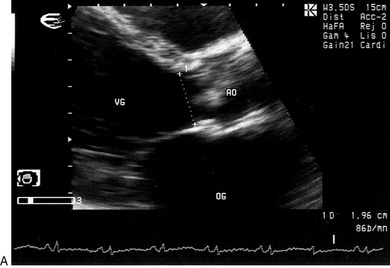
Pour calculer la surface de la chambre de chasse du VG, il suffit de mesurer le diamètre sous-aortique (D) au 2D par voie parasternale longitudinale: S = πD2/4 (figure 9.4).
 |
 |
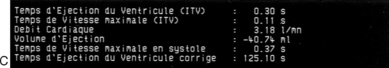 |
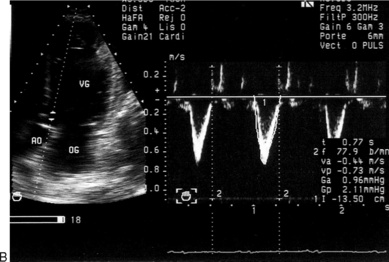
| Fig. 9.4 Calcul du débit aortique en mode écho-Doppler. A. Mesure du diamètre sous-aortique en coupe parasternale longitudinale, en zoom (D : 1,96cm). B. Planimétrie du flux sous-aortique enregistré en Doppler pulsé en coupe apicale (VTI : 13,5cm, fréquence cardiaque : 78 batt/min). C. Débit aortique QAo = 3,14 (D/2)2 × VTI × FC : 3,14 (1,96)2 × 13,5 × 78 = 3,18L/min. |
Chez le sujet sain, les valeurs normales du débit aortique varient de 4 à 7L/min. Habituellement, on corrige le QAo à la surface corporelle pour déterminer l’index cardiaque. La valeur pathologique de l’index cardiaque est retenue au-dessous de 2,5L/min/m2.
Les pièges concernant l’évaluation du débit aortique par écho-Doppler sont résumés dans le tableau 9.4. Ils sont liés en particulier:
– aux hypothèses du calcul de débit;
– au non respect de conditions de mesure;
– aux erreurs de mesure écho-Doppler;
– à l’interprétation erronée du résultat.
• Non respect des conditions de mesures • Erreurs sur mesures (diamètre, ITV) • Variations de l’ITV en fonction de la fréquence cardiaque • Non répétition des mesures (3 mesures au moins) • Flux valvulaire turbulent • Profil parabolique des vitesses sanguines • Orifice valvulaire de forme elliptique • Variations de la surface orificielle au cours du cycle cardiaque • Multiplicité de facteurs déterminant le débit cardiaque • Interprétation non critique ou erronée du résultat |
En fait, le calcul de QAo en écho-Doppler est fondé sur les hypothèses suivantes:
– la présence du flux aortique laminaire;
– un orifice aortique circulaire et fixe;
– un alignement parfait du faisceau Doppler sur le flux aortique.
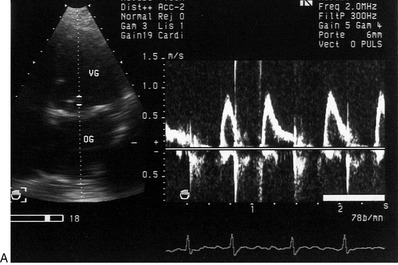
Un mauvais alignement avec le flux aortique est source de sous-estimation de la vitesse sous-aortique (ITV), et donc du débit aortique. Il faut alors multiplier les mesures en variant le site de la porte Doppler sous l’orifice aortique. Il est important de noter que l’ITV sous-aortique varie également en fonction de la fréquence cardiaque (figure 9.5). Ainsi, pour une surface aortique donnée et un débit cardiaque donné, la valeur de l’ITV est d’autant plus élevée que la fréquence cardiaque est basse et inversement.
 |
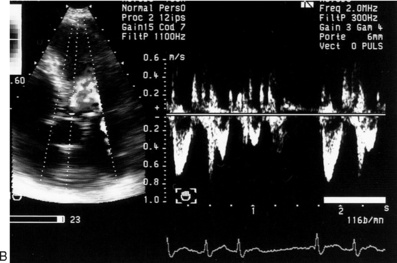 |
| Fig. 9.5 Influence de l’arythmie complète par fibrillation auriculaire sur le flux mitroaortique. A. Disparition de l’onde A du flux mitral. B. Variabilité de l’ITV du flux aortique. |
Le respect des conditions de mesures (ITV, D, FC) est nécessaire pour déterminer le débit aortique de façon précise, fiable et reproductible. Il faut souligner que toutes les mesures utilisées pour calculer le débit (ITV,D, FC) sont interdépendantes, une erreur sur l’une d’entre elles, rendant le résultat erroné. Ainsi, toute erreur, même minime (2mm) sur la mesure du diamètre sous-aortique entraîne des variations significatives du débit, d’où l’importance de la qualité de l’imagerie 2D. Enfin, l’interprétation des mesures Doppler du débit aortique est également complexe. Il faut prendre en compte les multiples déterminants du débit cardiaque. Ainsi, le débit cardiaque n’est pas une valeur isolée et doit être confronté aux autres données cliniques (tension artérielle, fonction thyroïdienne, etc.), hémodynamiques (pression veineuse, pression capillaire, etc.) et échographiques (fraction d’éjection, dimensions VG, régurgitation valvulaire associée, etc.) (tableau 9.5). L’insuffisance cardiaque à débit cardiaque élevé peut orienter vers une hyperthyroïdie, une anémie ou une fistule artérioveineuse.
| (IC : insuffisance cardiaque ; FE : fraction d’éjection ; DC : débit cardiaque ; DTD : diamètre télédiastolique du VG ; N : normale, ↙ : diminuée, ↗ : augmentée) | |||
| FE | DC | DTD | |
|---|---|---|---|
| Normale | N | N | N |
| IC compensée | ↙ | N | ↗ |
| IC décompensée | ↙ | ↙ | ↗ |
| Hypovolémie | ↗ | ↙ | N |
| Hyperthyroïdie | ↗ | ↗ | N |
➝ Autres paramètres écho-Doppler de la fonction systolique du VG
Hormis les indices classiques, déjà abordés (FR, FE, QAo), il existe d’autres paramètres écho-Doppler permettant d’évaluer la fonction systolique du VG tels que :
– la dérivée de pression (dP/dt) ;
– l’indice de performance myocardique (IPM) ;
– la vitesse systolique maximale annulaire mitrale (Sa) ;
– l’excursion systolique maximale de l’anneau mitral (MAPSE) ;
– la contrainte télésystolique (CTS) ;
– le strain/strain rate myocardique (S/SR).
Tous ces paramètres susceptibles d’être appliqués en clinique doivent être étudiés de façon soigneuse, selon des règles précises, en connaissant les limites et les pièges de chaque méthode d’évaluation quantitative.
• Dérivée de pression (dP/dt)
La dP/dt représente un indice de variation de pression protosystolique du VG. Elle peut être obtenue en Doppler continu lorsqu’il existe une insuffisance mitrale, souvent présente en cas d’insuffisance cardiaque (figures 9.6 et 9.7).
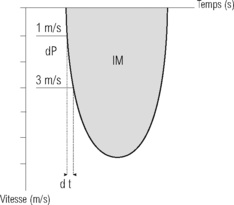 |
| Fig. 9.6 Méthode de mesure de la dP/dt sur le flux d’insuffisance mitrale (IM) enregistrée en Doppler continu. On choisit sur la courbe d’IM deux points à 1m/s (4mmHg) et à 3m/s (36mmHg) et on mesure le temps qui sépare ces deux points (dt).La dP/dt = 32 (36 – 4)/dt (mmHg/s). |
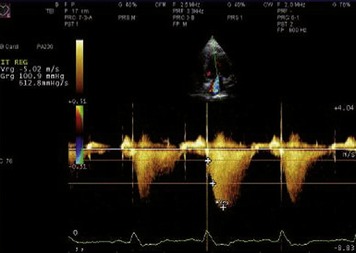 |
| Fig. 9.7 Mesure de dP/dt sur le flux d’insuffisance mitrale (612mmHg/s). |
La dP/dt est bien corrélée à la FE ; elle est dépendante de la pré-charge mais indépendante de la post-charge (tableau 9.6). La technique reste non utilisable en cas d’IM aiguë sévère du fait de l’existence d’une variation notable de la pression atriale gauche en phase prééjectionnelle.
| Dérivée de pression (dP/dt) |
• Absence d’IM significative (méthode invalide) • Enveloppe spectrale d’IM mal dessinée • Imprécision de mesure sur la courbe d’IM • Dépendance de la pré-charge et de la FC • Invalidité en cas d’IM aiguë sévère |
| Indice de performance myocardique (IPM) |
• Imprécision de mesures des intervalles Doppler • Utilité limitée chez les porteurs d’arythmie ou de stimulateur cardiaque • Valeur peu connue dans les valvulopathies sévères, les cardiopathies restrictives et constrictives |
| Onde S annulaire mitrale (Sa) |
• Négligence de la contraction radiale du VG • Dépendance de l’angle de tir Doppler • Mauvaise qualité du spectre Doppler • Non-multiplication de sites de mesure • Indice influencé par : âge, hypertrophie/dilatation VG, dyskinésie régionale, calcifications annulaires, arythmie, BBG, stimulation cardiaque… • Indice sensible aux variations de la post-charge • Valeur seuil non consensuelle • Morphologie particulière de l’onde Sa (à 2 ou 3 pics) • Confusion avec un pic protosystolique de la contraction isovolumique du VG |
La valeur normale de dP/dt est > 1 200mmHg/s et est significativement pathologique lorsqu’elle est < 800mmHg/s.
• Index de performance myocardique (IPM)
L’IPM (indice de Tei) est un paramètre isovolumique témoignant à la fois de la fonction systolique et diastolique du VG. Cet index peut être calculé à l’aide du Doppler pulsé classique ou tissulaire (figures 9.8 et 9.9). L’IPM est indépendant de la fréquence cardiaque, de la géométrie du VG et de la pression artérielle. Il est inversement corrélé à la FE et à la dP/dt. Sa valeur normale est de 0,39 ± 0,05. Une valeur supérieure à 0,47 signifie une altération de la performance globale du VG. Les pièges potentiels de la méthode sont résumés dans le tableau 9.6.
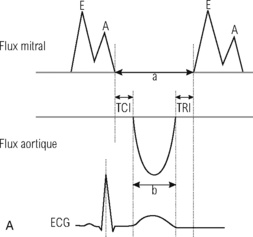 |
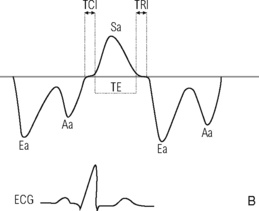 |
| Fig. 9.8 Technique de mesure de l’index de performance myocardique (IPM) du VG en Doppler pulsé : classique (A) et tissulaire (B).A. On mesure en incidence apicale la durée « a » entre les deux flux mitraux (temps de fermeture mitrale) et la durée « b » d’ouverture aortique (temps d’éjection : TE) : (a – b = TCI + TRI). IPM = TCI + TRI/TE = a – b/b.B. On mesure sur la courbe de vélocités annulaires mitrales le temps de contraction isovolumique (TCI) entre la fin de l’onde Aa et le début de l’onde Sa, le temps de relaxation isovolumique (TRI) entre la fin de l’onde Sa et le début de l’onde Ea, et la durée de l’onde Sa (temps d’éjection) : IPM = TCI + TRI/TE. |
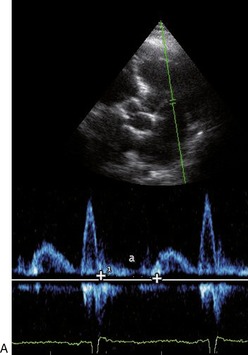 |
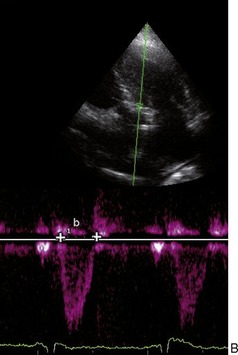 |
| Fig. 9.9 Index de Tei évalué en Doppler pulsé à 0,54 (506ms – 329ms/329ms). |
• Vélocité systolique maximale annulaire mitrale (Sa)
L’onde Sa, correspondant à la vitesse de déplacement de l’anneau mitral vers la pointe du VG en systole, reflète la fonction systolique « longitudinale » du VG. Elle est mesurée en Doppler tissulaire pulsé en vue apicale (4 et 2 cavités) sur 4 sites de l’anneau mitral.
• Excursion systolique maximale de l’anneau mitral (MAPSE)
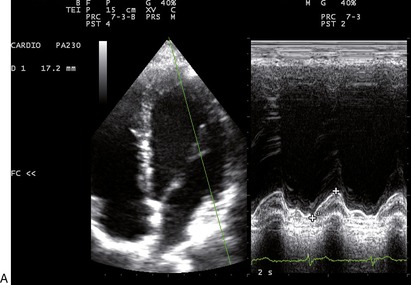
La MAPSE (Mitral Annular Plane Systolic Excursion) correspond à une amplitude de déplacement de la base du cœur et donc de l’anneau mitral vers la pointe du VG. Elle reflète la fonction systolique globale du VG. Ce déplacement peut être enregistré en mode TM (classique ou tissulaire couleur selon la coupe apicale des 4 cavités). Sa valeur normale est de 15mm (figures 9.10 et 9.11). Une valeur < 10mm correspond en général à une FE < 50 %. Les limitations de la méthode sont analogues à celles de l’onde Sa tissulaire mitrale (tableau 9.6).
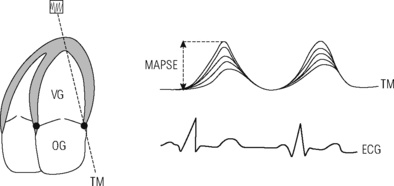 |
| Fig. 9.10 Technique de mesure de la MAPSE : déplacement systolique maximal de l’anneau mitral latéral enregistré en mode TM selon la coupe apicale des 4 cavités. Mesure de la base de l’anneau au pic systolique. |
 |
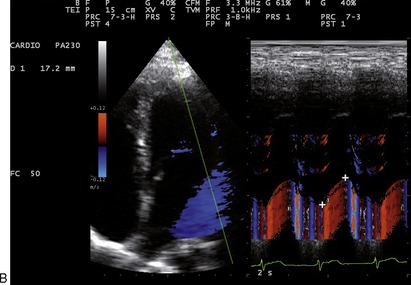 |
| Fig. 9.11 Excursion systolique de l’anneau mitral (MAPSE) étudiée en TM classique et en TM couleur tissulaire. |
• Contrainte télésystolique (CTS)
Elle traduit la force qui s’oppose à la fonction contractile des fibres du myocarde par unité de surface myocardique en télésystole (stress pariétal). La CTS est un très bon indice de la contractilité myocardique et de la post-charge, indépendant de la précharge. La formule de calcul de la CTS est complexe, cependant elle est fondée sur les mesures classiques recueillies en mode TM, comme suit :
CTS = (0,334 x P x D)/[E(1 + E/D)] (P : pression télésystolique du VG assimilée à la pression artérielle systolique, D : diamètre télésystolique du VG, E : épaisseur télésystolique de la paroi postérieure du VG). La CTS peut donc être utilisée même en routine. La valeur normale de la CTS méridionale est de 65 ± 20 × 103 dynes/cm2 ; elle est pathologique si elle est supérieure à 90 × 103 dynes/cm2.
• Strain/Strain rate myocardique (S/SR)
Les développements technologiques ultrasonores ont permis d’accéder à une quantification de la déformation myocardique (strain) ainsi que de la vitesse de déformation (strain rate). Cette modalité, fondée sur l’imagerie 2D brute en utilisant la technique sophistiquée speckle tracking (figures 9.12 et 9.13) permet l’étude simultanée des composantes longitudinale, radiale et circonférentielle de la contraction myocardique segmentaire, indépendamment de l’angle d’incidence (par rapport au strain Doppler tissulaire, technique angle-dépendante). De plus, la moyenne des valeurs de strain fournit un nouvel indice : le strain global, qui quantifie la fonction systolique globale du VG bien corrélée à la FE. La technique de 2D strain permet également la détection d’une dysfonction systolique du VG infraclinique ou latente, une approche novatrice de l’insuffisance cardiaque.
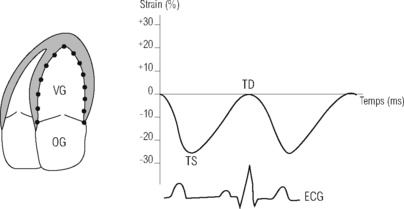 |
| Fig. 9.12 Technique de strain myocardique fondée sur l’imagerie 2D (2D strain). « Pointillage » du bord endocardique du VG sur la coupe apicale 4 cavités suivi d’une analyse informatique speckle tracking. On obtient une courbe (pour chaque « point ») du strain longitudinal, négative avec le pic télésystolique – TS (valeur maximale en % de strain) et le retour à la ligne de zéro en télédiastole (TD). Le pic TS correspond à la fermeture de la valve aortique. |
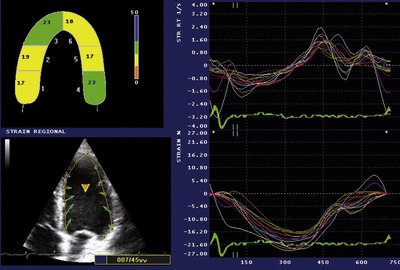 |
| Fig. 9.13 Imagerie de 2D strain du ventricule gauche. Modes d’analyse : courbes de strain et strain rate, vecteurs dynamiques de vélocités, graphique du strain régional. |
En conclusion, l’échocardiographie Doppler fournit au cardiologue de nombreux paramètres pour évaluer la fonction systolique du VG. Leur combinaison permet de renforcer le diagnostic de la dysfonction systolique du VG (tableau 9.7). La fraction d’éjection constitue néanmoins l’un des paramètres les plus importants pour apprécier la gravité d’une cardiopathie. D’autres paramètres de la fonction systolique du VG, plus ou moins complexes, complètent le bilan. Leurs enregistrements et interprétations doivent être précis et attentifs pour éviter des diagnostics erronés.
• Fraction du raccourcissement (FR) < 28 % • Fraction d’éjection (FE) < 50 % • Débit aortique (QAo) < 2,6L/min/m2
Stay updated, free articles. Join our Telegram channel
Full access? Get Clinical Tree


|





