170 Alcoolisme et toxicomanies
Introduction
Les humains utilisent des substances psychoactives depuis des milliers d’années. La nature a fourni la plupart de nos médicaments psychotropes, notamment l’éthanol, la morphine, la cocaïne et la marijuana. Cependant, l’ingéniosité humaine a également permis le développement de molécules de synthèse dotées de puissantes propriétés psychoactives, comme le fentanyl, l’oxycodone et la méthamphétamine. Bien que la plupart des cultures acceptent l’utilisation de certaines drogues psychotropes, leur choix et leur mode d’utilisation varient selon les cultures. Par exemple, la consommation d’alcool est courante aux États-Unis, où 60 à 70 % de la population américaine reconnaît en consommer.
Les drogues peuvent causer des dommages médicaux de nombreuses manières, mais les deux principales sont soit un effet direct (par exemple l’arythmie induite par la cocaïne) soit la conséquence de la consommation ou de la recherche de la drogue (par exemple l’absentéisme au travail à cause de l’alcool ou une activité liée à l’acquisition de la drogue). La plupart des drogues partagent la capacité particulière d’induire une dépendance chez les personnes vulnérables. Une toxicomanie, ou dépendance à une drogue, représente la forme la plus grave de l’abus de substances psychoactives. La dépendance est un besoin compulsif de la drogue, la perte de contrôle sur son usage, son utilisation continue en dépit des conséquences négatives et le développement d’une dépendance physique, en particulier pour l’alcool, les opiacés, les sédatifs et les hypnotiques.
Étiologie et pathogénie
L’alcoolisme, comme syndrome, a été décrit de façon indépendante en 1785 par le médecin américain Benjamin Rush et le médecin britannique Thomas Trotter. Bien que la stigmatisation de la société reste considérable, de nombreuses études ont montré l’importance thérapeutique de considérer l’abus d’alcool et de drogues comme une maladie causée à la fois par des facteurs génétiques et environnementaux. Les études de jumeaux et d’enfants adoptés ont révélé que les facteurs génétiques contribuent pour environ 50 % à l’étiologie des toxicomanies. Aucun gène n’est dominant, et de multiples gènes sont en cours d’identification, nombre d’entre eux affectant la fonction neurobiologique.
L’alcoolisme et les autres toxicomanies sont des maladies progressives qui peuvent conduire à la mort. Les individus peuvent passer par des périodes de traitement et de rechute, ne jamais recevoir un traitement ou réussir à s’améliorer de manière notable, avec ou même sans traitement.
Tableau clinique
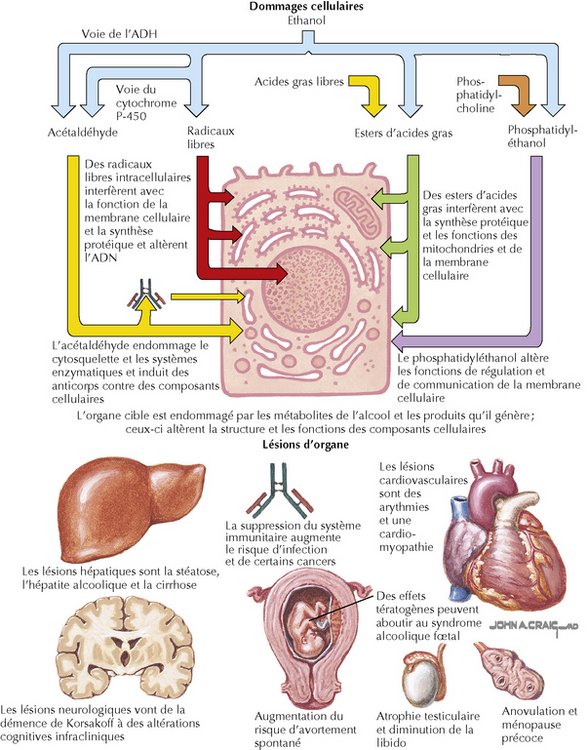
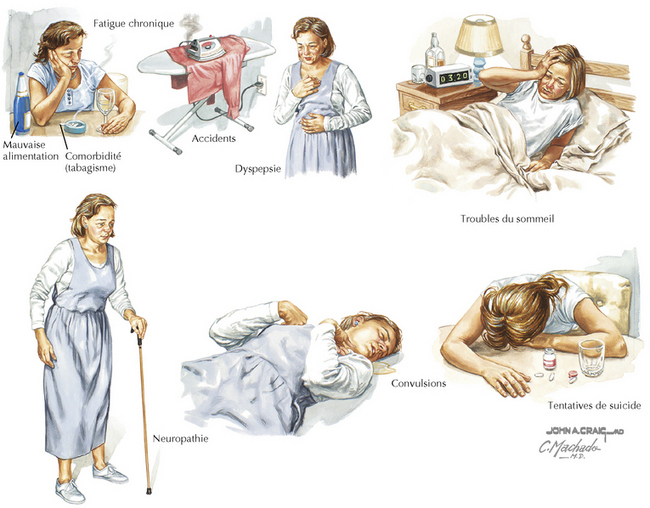
Le tableau clinique de l’alcoolisme est très varié. En pratique de médecine générale ou en milieu hospitalier, les conséquences médicales ou traumatiques de l’alcoolisme sont les raisons les plus fréquentes pour lesquelles un alcoolique attire l’attention d’un médecin. L’alcool a des effets toxiques sur la plupart des systèmes d’organes, et des patients peuvent se présenter à un stade avancé de l’une ou l’autre de ces diverses affections (par exemple une cirrhose, une pancréatite) ou avec des troubles du comportement, notamment une dépression et des insomnies ainsi que divers troubles moins graves exacerbés par l’alcool ou la drogue (figure 170.1). Après leur admission dans des unités chirurgicales ou médicales, les patients passent souvent par un syndrome de sevrage alcoolique se manifestant par une activation neurovégétative, des tremblements, de la confusion, de la fièvre, des convulsions, de l’agitation et des hallucinations. Le délire du sevrage est l’une des raisons les plus communes de consultation en psychiatrie. À l’extrémité la moins sévère du spectre, la consommation d’alcool est connue pour augmenter le risque de problèmes médicaux courants tels que l’hypertension artérielle essentielle, l’hypertriglycéridémie et la goutte. Un lien entre la consommation d’alcool et la manifestation des symptômes physiques n’est généralement pas évident. Par conséquent, les médecins devraient toujours tenir compte du rôle possible de l’alcool et d’autres drogues au cours de leur évaluation clinique de patients hospitalisés pour un syndrome grave ou qui viennent en consultation pour des problèmes plus bénins.
Le tableau clinique de l’abus de drogue est également très varié et peut se manifester comme suit :
Facteurs historiques : violence, traumatisme, hématémèse, changements aigus de l’état mental, psychose aiguë, usage antérieur de drogues, itinérance, comportement criminel, dégradation financière, perte d’emploi, recherche d’une substance spécifique contrôlée.
Diagnostic différentiel
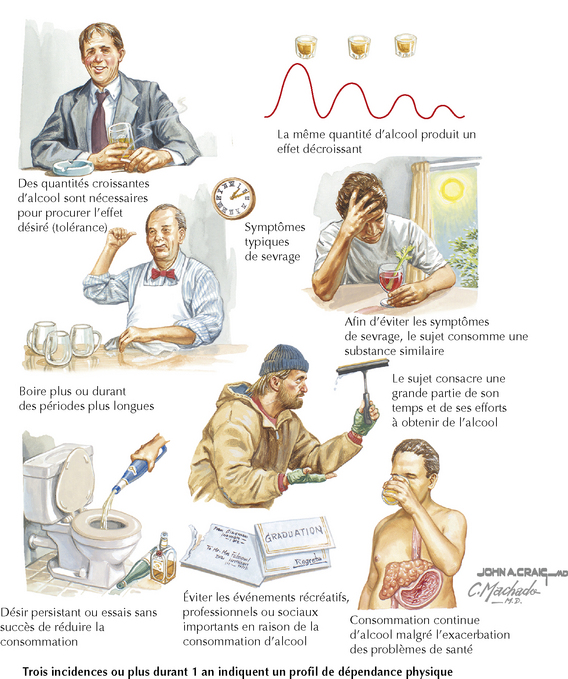
Dans le diagnostic différentiel de la consommation d’alcool et des troubles dus à d’autres drogues, on peut séparer les conséquences de l’abus d’alcool ou de drogue du véritable alcoolisme ou de la vraie toxicomanie, dans lesquels une perte de contrôle et une consommation compulsive aboutissent souvent à des conséquences graves. Le diagnostic de dépendance à l’alcool (alcoolisme), ou de toxicomanie, tel que défini par le Diagnostic and Statistical Manual of MentalDisorders, 4th edition (Manuel diagnostique et statistique des troubles mentaux, 4e édition), comprend un modèle de consommation inadaptée de drogue aboutissant à de la détresse ou à une altération clinique grave ; il consiste en la manifestation, dans une même période de 12 mois, de trois ou plus des éléments suivants (figure 170.2).
Voici quelques considérations générales pour les problèmes de drogue :
Démarche diagnostique
Le diagnostic des troubles liés à l’alcool et aux drogues dépend de la mise en évidence des signes et des symptômes (voir les critères précédents et la figure 170.3). Puisque le diagnostic est basé principalement sur les antécédents, il est important de recueillir des données sur les modes de consommation de l’alcool et de la drogue ainsi que les problèmes connexes ; le patient peut fournir ces informations, mais il faut parfois recourir à une source parallèle, comme le conjoint. Sans le juger, il faut interroger le patient sur le type, la quantité et la fréquence des substances utilisées. Après avoir documenté la consommation, on doit rechercher ses conséquences, notamment sur les manifestations physiques, sur les relations en général et professionnelles ainsi que sur l’état affectif et psychologique.
Des tests de dépistage ont été élaborés, dont le CAGE (4 questions) et l’Alcohol Use Disorders Identification Test (AUDIT, 10 questions) ; ils sont faciles à faire passer et ont une bonne sensibilité pour la détection des problèmes d’alcool (encadré 170.1). L’AUDIT-C, les trois premières questions de l’audit, se concentre uniquement sur la consommation (combien de fois consommez-vous une boisson, combien en moyenne par jour, combien de fois avez-vous consommé six verres ou plus d’alcool en une occasion) ; il a montré de très bonnes sensibilité et spécificité comme outil de dépistage simple. Plus le score de l’AUDIT-C est élevé, plus grande est la probabilité que l’individu soit confronté à des problèmes d’alcool.
Encadré 170.1 Questions des tests CAGE et AUDIT
CAGE : d’après Ewing JA. Detecting alcoholism. The CAGE questionnaire. JAMA 1984 ; 252 (14) : 1905-7.AUDIT : d’après Babor TF, de la Fuente JR, Saunders J, Grant M. AUDIT : the Alcohol Use Disorders Identification Test. Guidelines for use in primary health care. Genève : Organisation mondiale de la santé ; 1992.