Chapitre 9. Considérations pédiatriques en radiologie thoracique
Ahmed Kheniche
Techniques d’imagerie en pédiatrie
Radiographie standard
Radiographie du thorax/pulmonairestandardActuellement, l’imagerie thoracique est essentiellement représentée par la radiographie thoracique de face, voire de profil, et de décubitus latéral.
Chez le nouveau-né, la radiographie thoracique est l’examen radiologique de base, dont la prescription peut correspondre à des situations d’urgence qui nécessitent une réponse thérapeutique rapide et, par conséquent, l’interprétation de la radiographie en fonction des renseignements cliniques et biologiques. À cet âge, la majorité des radiographies sont réalisées en couveuse, permettant de garder une température idéale pour le bébé. Elles peuvent être réalisées de deux manières : soit la cassette est mise dans un tiroir aménagé de la couveuse, mais l’irradiation est importante, soit directement dans la couveuse après protection stérile de la cassette dans un sac en plastique transparent.
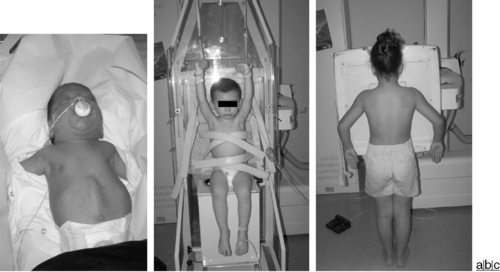
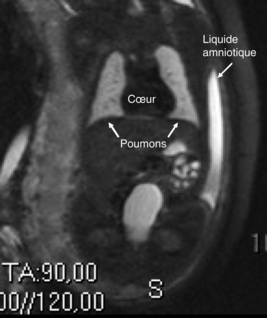
Avant la prise du cliché, il faut positionner le patient la tête et la colonne vertébrale alignées, mettre en place une protection des gonades et diaphragmer le cliché. Chez le nouveau-né, la radiographie thoracique de face est réalisée en décubitus dorsal avec une incidence antéropostérieure (fig. 9.1a). Dans cette tranche d’âge, il est impossible d’obtenir une immobilité et une apnée, d’où le recours à des moyens de contention adaptés, notamment des sacs de sable posés sur les épaules, les genoux et une sangle sur le bassin pour maintenir l’enfant strictement de face. La prise du cliché en inspiration doit survenir au début du cri de l’enfant. Parfois, des clichés complémentaires au cliché de face systématique sont nécessaires, en particulier des clichés de profil en décubitus dorsal rayon horizontal ou en décubitus latéral rayon horizontal à la recherche d’un pneumothorax de faible volume.
Chez le nourrisson (>12 mois) et le jeune enfant (jusqu’à 5 ans environ), les clichés de face sont réalisés avec un rayon incident antéropostérieur (fig. 9.1b). Dans cette incidence, l’enfant ne tourne pas le dos au personnel soignant et peut voir ce qui se passe. Ainsi, avec l’apport éventuel des parents et malgré une contention nécessaire, l’enfant est-il plus rassuré.
Chez l’enfant plus âgé, les clichés peuvent être réalisés comme chez l’adulte, debout avec une incidence postéroantérieure (fig. 9.1c).
Radioanatomie du thorax
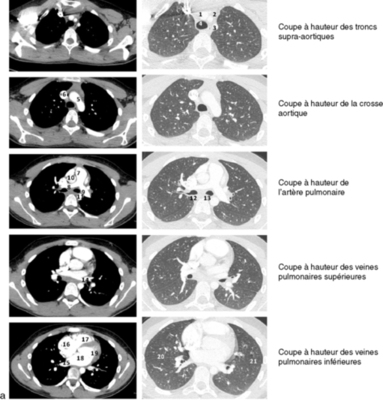
Radioanatomie du thoraxIl est fondamental de bien connaître l’anatomie médiastinopulmonaire pour une analyse sémiologique et une bonne approche diagnostique. Les éléments du médiastin apparaissent sous forme d’une opacité limitée latéralement par les champs pulmonaires. En situation médiane, on met en évidence la trachée sous forme d’une clarté, et avec le trajet oblique, les deux bronches souches. À noter qu’un cliché réalisé en position couchée ou en expiration est à l’origine d’une majoration de la largeur de la silhouette cardiomédiastinale.
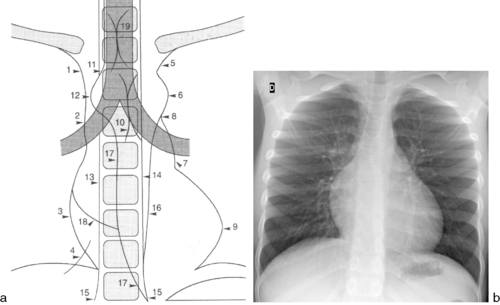
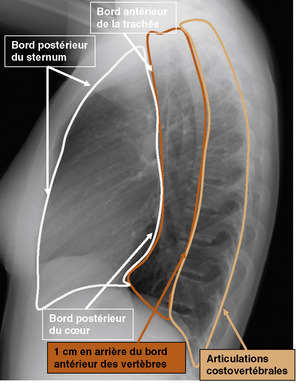
Les lignes médiastinales sont montrées sur la figure 9.2. Les lignes paravertébrales sont rectilignes, plaquées contre le rachis, de meilleure visibilité du côté gauche, et visibles dans la moitié des cas du côté droit, essentiellement dans leur moitié inférieure. Il existe une variante de la normale du refoulement de la ligne paravertébrale gauche, donnant un aspect de fuseau paravertébral, dont la largeur ne dépasse pas celle du pédicule vertébral adjacent. Du côté droit, la présence d’un refoulement de la ligne paravertébrale est le plus souvent pathologique. La ligne azygo-œsophagienne, appelée également ligne para-azygo-œsophagienne, est considérée comme un bon repère du médiastin postérieur. Son effacement partiel ou total n’est pas synonyme de pathologie, car il peut parfois être en rapport avec des facteurs techniques.
Le thymusThymus, image normale présente de multiples variations (asymétrie des lobes, aspect de voile latine, aspect en vagues) qui doivent être connues (fig. 9.3a–c). Le thymus est souvent volumineux et commence à diminuer de taille dès l’âge de 1 an. Il ne doit pas être visible sur une radiographie thoracique au-delà de l’âge de 3 ans.
Les compartiments médiastinaux sont délimités à la figure 9.4 et leur contenu indiqué dans le tableau 9.1.
| Médiastin antérieur | Médiastin moyen | Médiastin postérieur |
|---|---|---|
Thymus ou résidus thymiques Graisse Ganglions lymphatiques Cœur et aorte thoracique ascendante | Trachée et bronches Ganglions lymphatiques Œsophage Aorte thoracique descendante | Parties molles paravertébrales |
Critères de qualité d’une radiographie du thorax
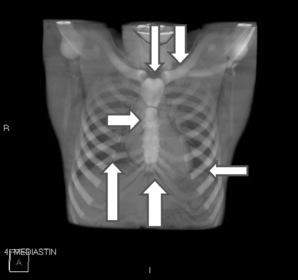
Radiographie du thorax/pulmonairecritères de qualitéL’analyse d’un cliché doit toujours commencer dans un premier temps par la vérification de l’identité du patient inscrite sur le cliché, mais également le marquage du côté droit ou gauche (D, G), permettant ainsi d’éviter des erreurs comme la méconnaissance d’un situs inversus. Il est également recommandé de préciser le type de technique, antéropostérieure, postéroantérieure, la position debout ou couchée, en décubitus latéral droit ou gauche et si le cliché est réalisé au lit. L’analyse des critères techniques importe aussi : cliché de face, en inspiration, debout ou couché.
En radiopédiatrie, dans un souci de radioprotection, l’incidence de base réalisée est la radiographie du thorax de face. En particulier chez le nouveau-né et le nourrisson, la réussite du cliché est jugée sur la symétrie du bord interne des clavicules par rapport aux épineuses vertébrales. Une bonne inspiration est jugée sur la projection du cinquième arc costal antérieur ou du huitième arc postérieur des côtes sur la partie supérieure de la coupole diaphragmatique droite. Il faudra tenir compte de l’aspect des coupoles diaphragmatiques, d’un cliché pris en hyperlordose. Le cliché de profil n’est pas systématique; il est réalisé dans quelques cas particuliers, en fonction de l’indication initiale et de la pathologie recherchée. Par défaut, il est réalisé un profil gauche, sauf si la pathologie intéresse le poumon droit. Par convention, un profil gauche regarde à gauche et un profil droit regarde à droite. Les arcs postérieurs sont juxtaposés, avec un agrandissement des arcs costaux du côté controlatéral au côté contre la plaque. Un cliché réalisé en léger oblique postérieur droit ou gauche entraîne une majoration de la silhouette cardiaque.
Tomodensitométrie thoracique
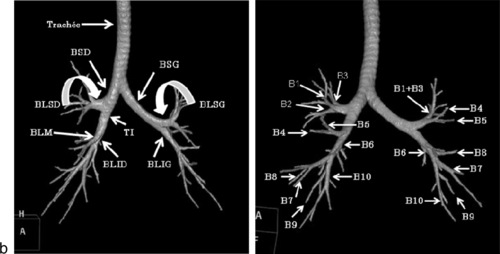
Tomodensitométrie thoraciqueLa tomodensitométrie (TDM) thoracique permet une exploration globale et précise de l’ensemble des structures anatomiques thoraciques : structures vasculaires, médiastinales et parenchymateuses pulmonaires ainsi que les bronches. L’étude est réalisée en mode hélicoïdal, permettant des reconstructions multiplanaires, surfaciques et volumiques.
L’examen est réalisé en respiration spontanée et au cours du sommeil naturel ou induit chez le jeune enfant (fig. 9.5). La sédation est obtenue : avant 3 mois par un biberon de lait; de 3 mois à 6 mois par biberon de lait + Théralène® (1 goutte/kg de poids); de 6 mois à 5 ans, en fonction du poids de l’enfant par Chloral® aromatisé per os ou intrarectal ou Théralène® + pentobarbital (Nembutal®) suppositoire.
Une attention particulière est réservée à l’irradiation qui doit être de faible dose, avec un compromis basse dose–qualité d’image sans dégradation de celle-ci pour une analyse radiologique satisfaisante. On retiendra qu’actuellement une TDM thoracique représente une irradiation équivalente à 2 à 10 clichés thoraciques standard en fonction du protocole utilisé. L’injection de produit de contraste iodé est souvent nécessaire pour permettre une analyse des vaisseaux médiastinaux, des cavités cardiaques et des lésions tumorales médiastinales ou parenchymateuses ainsi que des adénopathies.
La présence des parents est souhaitée chaque fois que possible, permettant de rassurer les enfants. L’anatomie tomodensitométrique ne diffère de l’adulte que par la présence normale du thymus avant l’âge de 3 ans (fig. 9.6).
Échographie thoracique
Échographie thoraciqueL’échographie thoracique est en plein essor actuellement dans les services de pédiatrie. En effet, elle est de réalisation facile chez le nouveau-né, le nourrisson, l’enfant ainsi que l’adolescent, en complément des clichés thoraciques standard.
On utilise essentiellement deux types de sondes échographiques (sonde linéaire de haute fréquence entre 5 MHz et 12 MHz, et sonde sectorielle entre 3 MHz et 8 MHz) en fonction de l’âge de l’enfant et de la région à explorer (fig. 9.7).
 |
| Fig. 9-7 Sondes d’échographie. Deux sondes sectorielles de basse fréquence et une sonde linéaire de haute fréquence. |
L’indication principale est, dans le cadre de l’urgence, pour apprécier un épanchement pleural, une pleuropneumopathie, avec mise en place d’un repérage pour ponction-drainage.
Une autre indication est le diagnostic différentiel des masses médiastinales antérieures, en particulier entre l’opacité thymique normale et une lésion tumorale.
Les voies d’abord sont sus-claviculaire, sus- sternale, transsternale, parasternale, intercostale, sous-xiphoïdienne et sous-costale transdiaphragmatique (fig. 9.8).
L’échographie permet également l’exploration des structures vasculaires médiastinales supérieures.
Imagerie par résonance magnétique (IRM) thoracique
Imagerie par résonance magnétique thoraciqueL’IRM thoracique est rarement utilisée en postnatal et essentiellement pour visualiser les structures médiastinales, le poumon rempli d’air ne pouvant être correctement exploré par cette technologie. En prénatal, l’IRM visualise parfaitement bien les malformations pulmonaires, le poumon fœtal étant bien visualisé par cette technique (fig. 9.9).
Images thoraciques pathologiques en pédiatrie
Malformations bronchopulmonaires
Image(s)thoraciques pathologiques en pédiatrieMalformation(s)bronchopulmonairesLes malformations bronchopulmonaires sont maintenant, pour la plupart, dépistées lors de l’échographie anténatale du deuxième trimestre. Un certain nombre de malformations retrouvées sur l’échographie du deuxième trimestre régressent spontanément sur l’échographie du troisième trimestre. L’IRM anténatale permet aussi le diagnostic de nombreuses malformations pulmonaires, mais elle n’est pas indispensable lorsque l’échographie est de bonne qualité.
Dès la naissance, le diagnostic radiologique est relativement aisé, assuré par la radiographie thoracique de face et de profil. Lors du contrôle chez le nourrisson, les clichés sont réalisés en position debout de face en inspiration et expiration et de profil. Le scanner avec acquisition hélicoïdale et reconstructions multiplanaires et 3D volumique après injection de produit de contraste permet de mieux préciser la taille et la localisation des lésions. L’échographie en postnatal immédiat à la recherche d’un vaisseau systémique anormal est possible dans le cadre d’une suspicion de séquestration pulmonaire.
Malformation adénomatoïde kystique pulmonaire (MAKP)
Malformation(s)adénomatoïde kystique pulmonaireDans la MAKP, il existe une prolifération de structures bronchiques et pulmonaires distales, aux dépens du développement alvéolaire, qui communique avec l’arbre respiratoire par des canaux anormaux. Elle touche le plus souvent un seul lobe, préférentiellement les lobes inférieurs, mais peut être bilatérale. Les MAKP représentent environ 25 % des anomalies congénitales pulmonaires.
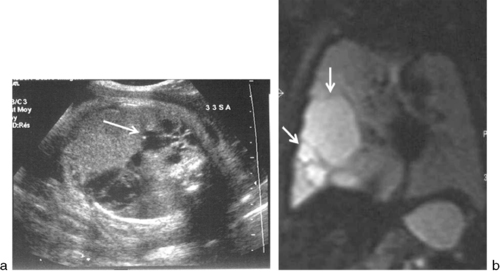
Le diagnostic précoce est fait en échographie en période anténatale devant une masse intrathoracique de taille variable, d’aspect hyperéchogène homogène dans la forme microkystique, ou une masse d’échostructure mixte, composée de tissu hyperéchogène, avec en son sein des structures rondes, ovalaires anéchogènes de taille variable dans la forme macrokystique (fig. 9.10a). À la classification de Stocker fondée sur l’aspect anatomopathologique (type 1 [50 % des cas, multiples kystes de 2 à 10 cm], type 2 [40 % des cas, multiples kystes de 0,5 à 2 cm], type 3 [10 % des cas, microkystes]) s’ajoute maintenant une classification (d’Adzick) échographique simplifiée en deux catégories : une forme macrokystique (kystes de plus de 5 mm) et une forme microkystique. L’IRM fœtale est un complément de l’échographie anténatale, donnant une masse en hyposignal T1 et hypersignal T2 (fig. 9.10b).
Il peut y avoir une détresse respiratoire à la naissance obligeant à la chirurgie immédiate, mais la MAKP peut rester asymptomatique, augmenter de taille par un mécanisme de piégeage ou se surinfecter.
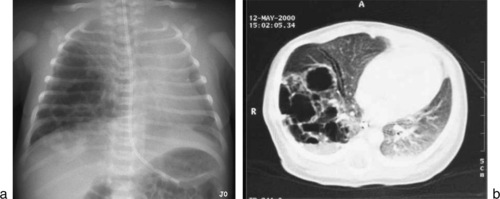
La radiographie thoracique en période postnatale immédiate retrouve une opacité parenchymateuse pulmonaire de taille variable. Lorsque l’enfant grandit, la masse parenchymateuse se traduit sur la radiographie thoracique par une masse kystique ou plurikystique (fig. 9.11a). La radiologie peut varier en fonction des complications avec des images de surinfection, d’épaississement de la paroi kystique, voire la présence de niveaux hydroaériques.
Les diagnostics différentiels radiologiques devant une hyperclarté circonscrite sont l’emphysème lobaire géant, la hernie diaphragmatique, le kyste bronchogénique et la pneumatocèle post-traumatique ou infectieuse.
La TDM thoracique permet un bilan complet avec une meilleure analyse des images kystiques (paroi et contenu kystique) et la recherche d’atélectasies associées (fig. 9.11b).
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree