Chapitre 7
Aspects post-thérapeutiques des carcinomes hépatocellulaires
Le carcinome hépatocellulaire (CHC) est le 6e cancer mondial en termes d’incidence, et le 3e en termes de décès. L’incidence du CHC dans le monde est évaluée à environ 600 000 nouveaux cas par an et à 5 000 à 6 000 nouveaux cas par an en France. Les prévisions indiquent une progression importante d’ici 2020 puisqu’elle serait multipliée par 3, secondairement à une plus grande fréquence des hépatites C et la croissance des NASH (stéatohépatites non alcooliques).
Durant les 20 dernières années, la transplantation hépatique et l’hépatectomie partielle ont été les seuls traitements curatifs [1].
La transplantation hépatique [2] est considérée comme le seul traitement curatif pour les patients porteurs d’un CHC sur cirrhose en raison du taux élevé de récidive sur un foie de cirrhose [3]. Mais cette possibilité est devenue plus limitée notamment du fait de la pénurie de greffons. La survie globale à 5 ans des patients opérés d’un CHC est de 40 à 70 %. Cependant, seuls 10 à 30 % des patients peuvent bénéficier d’un traitement chirurgical au moment du diagnostic en raison du stade trop avancé de la maladie locale, ou de la présence d’une atteinte extrahépatique, d’un bourgeon néoplasique vasculaire, ou d’une insuffisance hépatocellulaire majeure secondaire à la cirrhose sous-jacente. Dans le même temps, de nombreux progrès ont été conduits notamment pour les traitements locaux — incluant notamment radiofréquence, radiothérapie stéréotaxique conformationnelle — et les thérapeutiques par voie artérielle (chimioembolisation artérielle, ou radioembolisation). Toutes ces techniques utilisées seules ou combinées rendent possible le contrôle local du CHC.
Dans les situations de CHC avancés, une thérapie ciblée administrée par voie systémique — le sorafénib — permet d’augmenter la survie [4].
Scanner, échographie avec injection de produit de contraste et IRM jouent un rôle fondamental pour l’évaluation de la réponse tumorale.
Recommandations actuelles pour le suivi des patients avec CHC
Modalités d’imagerie
La place de la TEP-18FDG est actuellement plus controversée car les carcinomes hépatocellulaires ont pour particularité de présenter une affinité extrêmement variable vis-à-vis du FDG ; cette affinité est conditionnée par les déterminants habituels de la fixation du FDG à savoir la richesse variable en transporteurs membranaires du glucose de type GLUT (Glucose Transporters) et l’activité des enzymes responsables tant de la phosphorylation du FDG en FDG-6-phophate (hexokinase) que de la déphosphorylation du FDG-6-phosphate (glucose-6-phosphatase) ; ces éléments conditionnent in fine l’accumulation intracellulaire plus ou moins importante du FDG-6-phophate [4] ; le rôle de l’expression de la glycoprotéine P, qui tend à faire ressortir le FDG de la cellule, a également été démontré [5]. Globalement, la sensibilité de détection des CHC par la TEP-FDG est très médiocre, de l’ordre de 60 % [6], et il a été montré que l’intensité de fixation du FDG est liée comme pour d’autres types tumoraux au grade de différenciation tumorale et donc à l’agressivité tumorale [7].
Ce lien entre fixation du traceur et agressivité tumorale a conduit à évaluer l’intérêt pronostique de cette fixation chez des populations de patients traités par différentes modalités. Ceci a été montré chez les patients ayant fait l’objet d’une transplantation qui présentent dans l’étude de Kornberg et al. [8] un taux de rechute beaucoup plus important en cas de positivité du TEP-FDG (54,3 % vs 3,6 % ; p < 0,001), le résultat de la TEP-FDG étant, parmi les autres facteurs considérés dans cette étude, le seul facteur prédictif indépendant ; dans l’étude de Lee et al. [9], il est montré que l’intensité de fixation du FDG est corrélée à la survie chez les patients traités par sorafénib, la SUVmax — avec une valeur seuil de 5 — ressortant comme un facteur pronostique indépendant, tant vis-à-vis de la survie sans progression, que vis-à-vis de la survie globale. On citera, concernant la radiothérapie externe, l’étude de Kim et al. [10] qui révèle un lien entre l’intensité de fixation du FDG et la réponse au traitement, au profit des lésions les plus fixantes (46 % vs 17 % ; p = 0,015) pour une valeur seuil de SUV = 2,5, sans corrélation en revanche avec la survie (8 mois vs 5 mois ; p = 0,41) ; on citera également Song et al. [11] qui concluent sur 83 patients que la réponse à la chimioembolisation intra-artérielle est meilleure pour les tumeurs avec une SUVmax < 1,9 que chez les autres (p = 0,02) avec une survie associée supérieure (38,2 mois vs 10,3 mois ; p < 0,01). Ces différents éléments suggèrent qu’à terme, la TEP-FDG aura une place dans la détermination de la stratégie thérapeutique des carcinomes hépatocellulaires.
Critères de réponse
En 1979, la WHO a publié des guidelines pour uniformiser l’évaluation de la réponse thérapeutique. En 2000, ont été publiées de nouvelles guidelines (critères RECIST) [12] pour l’évaluation de la réponse thérapeutique cette fois-ci, à partir de mesures unidimensionnelles. Ces derniers critères ont été remis à jour récemment et correspondent désormais aux critères RECIST 1.1 [13]. Ils ne sont actuellement pas les plus optimaux car la taille n’est pas l’élément déterminant d’une réponse ou d’une non-réponse — ainsi l’augmentation de taille d’une lésion traitée par radiofréquence (RF) peut simplement refléter les marges d’ablation —, de même que l’apparition de plages de nécrose qui traduit une efficacité thérapeutique n’est pas prise en compte.
L’European Association for the Study of the Liver (EASL) a donc recommandé d’utiliser le pourcentage de non-rehaussement d’une lésion sur les scanners réalisés après injection, pour déterminer la réponse [14].
Plus récemment en 2010 [15], les critères de jugement ont été modifiés pour le CHC (mRECIST) : c’est la partie de la tumeur prenant le contraste à la phase artérielle — considérée comme tumeur « viable » — qui doit être prise en compte. La réponse se donne comme suit :
• réponse complète en cas de disparition des lésions cibles ;
• réponse partielle en cas de diminution d’au moins 30 % de la somme des diamètres des tumeurs « viables » ;
• progression en cas d’apparition d’une nouvelle lésion « viable » ou d’augmentation d’au moins 20 % de la somme des diamètres des tumeurs « viables », en prenant comme référence la plus petite somme de ces diamètres depuis le début du traitement ;
L’ensemble des études s’accorde à conclure que les critères mRECIST semblent actuellement les plus adaptés [16].
Mais cette évaluation par l’imagerie semble peu corrélée aux données histologiques comme le montre l’étude de El Gazzaz et al. [17]. Ces auteurs ont évalué en imagerie la réponse des lésions après traitement et ont comparé ces données à l’histologie pour des patients ayant été transplantés. Dans cette étude menée de 2002 à 2011, 128 patients ont été inclus et traités par chimioembolisation pour 93 d’entre eux et par radiofréquence pour 20. La réponse radiologique après traitement était évaluée selon les critères RECIST 1.1 et selon les critères EASL. Ces données ont été comparées aux données histologiques : nécrose complète (100 % de nécrose), nécrose partielle (de 50 à 99 % de nécrose), et peu de nécrose (< 50 % de nécrose). Les auteurs ont montré que les données radiologiques n’étaient pas corrélées aux données anatomopathologiques, suggérant qu’il apparaissait impératif d’optimiser les critères de réponse fournis par l’imagerie.
C’est dans ce cadre que de nombreux progrès ont été faits récemment — notamment en imagerie fonctionnelle — qui pourraient permettre de détecter des modifications architecturales tumorales. L’imagerie de diffusion en IRM associée à la réalisation de cartographie d’ADC pourrait peut-être permettre de différencier les cellules tumorales viables de la nécrose, les cellules tumorales viables conservant leurs caractéristiques de restriction des mouvements de molécules d’eau au contraire des tissus nécrotiques [18].
L’imagerie de perfusion TDM ou IRM [19, 20] semble également promise à un bel avenir dans cette indication mais actuellement les principes des techniques d’acquisition et de post-traitement ne sont pas standardisés, limitant leur utilisation en pratique clinique quotidienne.
L’échographie avec injection de produit de contraste apparaît également comme une alternative prometteuse, sa limite majeure étant nous l’avons vu l’analyse non exhaustive du parenchyme hépatique. Dans cette indication, si certains auteurs trouvent un intérêt majeur [21] à la réalisation de cette technique, ceci reste controversé [22].
Modalités de suivi
Les modalités de suivi ont été mises à jour pour le Thésaurus national de cancérologie digestive (TNCD) et sont disponibles sur le site www.tncd.org.
Après résection
Il est proposé de réaliser un scanner thoracique tous les 6 mois pendant 2 ans.
Pour l’imagerie hépatique, on distingue deux périodes successives :
• la surveillance post-thérapeutique précoce : IRM (ou à défaut TDM) hépatique — échographie du foie par un opérateur entraîné en alternance tous les 3 mois pendant 2 (à 3) ans. En l’absence de facteurs de risque (nombre de nodules < 3, taille < 5 cm, absence d’envahissement vasculaire, tumeur bien différenciée), certains préconisent cette surveillance pendant seulement 1 an ;
• puis la détection de nouveaux CHC, avec deux options possibles :
Après destruction percutanée
Un scanner thoracique est effectué tous les 6 mois pendant 2 ans.
Pour l’imagerie hépatique, on distingue deux périodes successives :
• la surveillance post-thérapeutique précoce : IRM hépatique à M1 puis IRM (ou à défaut TDM) hépatique – échographie du foie par un opérateur entraîné en alternance tous les 3 mois pendant 2 (à 3) ans. En l’absence de facteurs de risque (nombre de nodules > 3, nodule > 3 cm, si utilisation d’une technique monopolaire, proximité d’un vaisseau ≥ 4 mm), certains préconisent cette surveillance pendant seulement 1an ;
• puis la détection de nouveaux CHC, avec deux attitudes possibles :
Imagerie après traitements à type de destruction tumorale
Après radiofréquence
Rappel technique concernant les radiofréquences, indications et résultats
Il s’agit d’une technique de destruction tumorale guidée par une technique d’imagerie. Une aiguille à électrode dédiée est placée dans la tumeur sous guidage échographique ou scanographique [23]. Un courant de radiofréquence est appliqué, les régions traversées par ce courant subissant une agitation ionique qui induit par friction entre les particules un échauffement tissulaire. Les cellules tumorales exposées à une température supérieure à 60 °C subiront une dénaturation cellulaire irréversible.
Les résultats obtenus avec cette technique sont excellents puisque dans l’étude de Lai et al. [24], la survie globale des patients traités par radiofréquence était similaire à celle des patients ayant bénéficié d’une résection chirurgicale (patients porteurs de 3 nodules de moins de 3 cm). Tohme et al. [25] ont confirmé ces données avec des taux de survie globale et de survie sans progression équivalente dans les deux groupes. Il semble donc que lorsque les patients sont dans les critères de Milan, RF et résection donnent des résultats similaires.
Aspects normaux précoces (délai < 2 mois)
Il est recommandé d’effectuer le premier contrôle 1 mois après la procédure. Il existe en effet avant ce délai des phénomènes périlésionnels avec présence d’une prise de contraste périphérique qui peut être la conséquence d’une inflammation du parenchyme adjacent à la zone d’ablation et qu’il ne faut pas confondre avec un résidu tumoral [26].
Scanner [27–31]
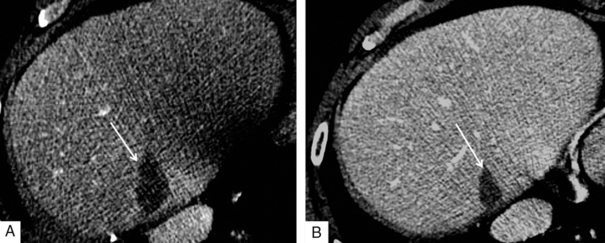
La lésion est hypodense, majoritairement homogène (72 % des cas) (fig. 7.1), avec parfois quelques plages hyperdenses spontanément qui correspondent à de la nécrose de coagulation et à des débris sanguins. La forme de la lésion traitée peut être variable, elle peut être ronde, ovale ou oblongue, en fonction du type et du nombre d’électrodes utilisées. Après injection, en cas de traitement complet de la lésion, il n’existe plus aucune prise de contraste. La zone d’ablation apparaît bien limitée. Il peut parfois exister (dans 45 %) des cas une prise de contraste périphérique, liée à des phénomènes inflammatoires secondaires à la blessure thermique. Lorsque cette prise de contraste périphérique existe, elle ne présente jamais de lavage à la phase portale ou tardive.
IRM
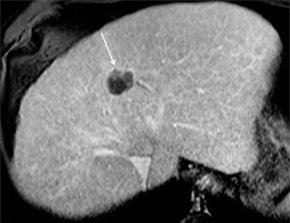
En IRM [28, 31], avant injection, sur les séquences pondérées T2 (Fast Spin Echo T2), la lésion se présente en hyposignal T2 cernée par un fin liséré en hypersignal (fig. 7.2). Lorsqu’elle se présente en hypersignal T2 franc, cela correspond une liquéfaction ou la formation d’un bilome.
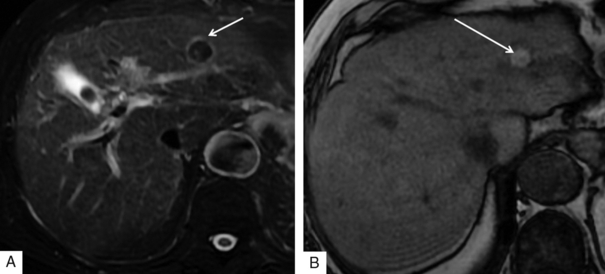
Fig. 7.2 Aspect normal en IRM après radiofréquence.
A. Séquence pondérée T2 (FSE [Fast Spin Echo] T2) : nodule hypointense cerné par un fin liseré en hypersignal (flèche). B. Séquence pondérée T1 (écho de gradient, sans injection) : hyperintensité spontanée de la lésion traitée (flèche).
Sur les séquences pondérées T1 (de type écho de gradient), la lésion est en hypersignal T1 avec et sans saturation de graisse (fig. 7.2), sans modification sur les séquences In Phase/Out of Phase. Ces aspects peuvent persister relativement longtemps au cours du temps et évoluent de façon variable, en ayant tendance à devenir beaucoup plus homogènes associés à une réduction de taille de la zone d’ablation tumorale. Après injection (fig. 7.3), la lésion ne présente pas de rehaussement en cas de traitement complet et efficace, mais il peut persister dans certains cas une prise de contraste fine, périphérique sans lavage de cette zone, dont la caractérisation apparaît limitée sur ce contrôle précoce.
Délai de réalisation de contrôles
Le premier contrôle après le traitement par RF doit être réalisé à 2 mois. Il n’y a pas de consensus sur l’examen à réaliser, le scanner étant souvent privilégié en raison de sa plus grande accessibilité. L’IRM offre une meilleure sensibilité pour la détection de ces résidus, de 89 % par rapport à 44 % pour le scanner, il semble opportun de privilégier cette technique si elle est accessible aisément [28]. La comparaison avec l’examen initial avant traitement est indispensable pur l’évaluation d’un résidu. En cas de doute, on peut proposer une surveillance plus rapprochée.
Aspects des résidus tumoraux
En scanner et en IRM, la sémiologie est identique, on observe une prise de contraste nodulaire à la phase artérielle avec lavage à la phase portale, le comportement de ce résidu étant strictement superposable à celui de la lésion initiale (fig. 7.4 à 7.6).
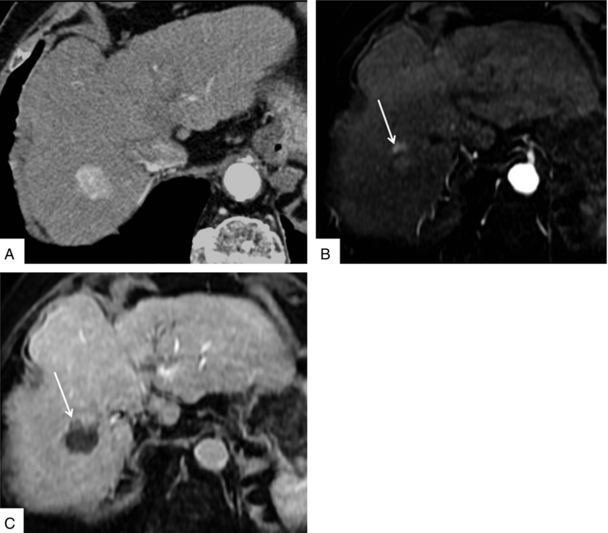
Fig. 7.4 Résidu partiel : scanner et IRM.
A. Scanner : CHC du foie droit. B. IRM, contrôle à un mois : persistance prise de contraste nodulaire à la phase artérielle (flèche). C. IRM, phase portale : lavage de cette plage nodulaire hypervasculaire correspondant à un résidu partiel.
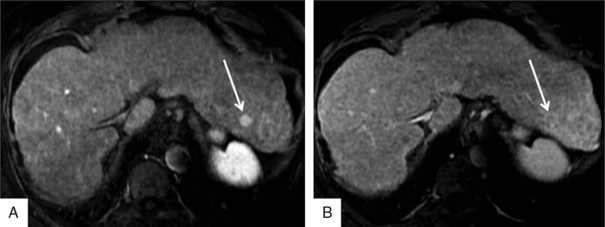
Fig. 7.5 Résidu complet : IRM.
A. IRM, phase artérielle : nodule centimétrique hypervasculaire du foie gauche (flèche). B. IRM : phase portale : lavage de la zone centrale : le nodule hypervasculaire présente toutes les caractéristiques d’un CHC selon les critères de Barcelone (BCLC : Barcelona Clinic Liver Cancer group).
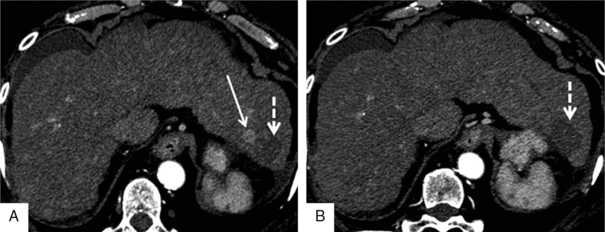
Fig. 7.6 Résidu complet : aspect IRM post-RF.
Scanner réalisé 1 mois après la procédure, phase artérielle : aspect superposable de la lésion après traitement, (flèche), la zone d’ablation tumorale est juxta-lésionnelle (flèche en pointillés).
Aspects des récidives
Imagerie des récidives
La récidive présente en imagerie en coupes après injection de produit de contraste la même sémiologie que la tumeur initiale, c’est-à-dire prise de contraste à la phase artérielle et lavage à la phase portale (fig. 7.7). Ces récidives peuvent se présenter sous forme nodulaire, ou sous forme en croissant et se situent en périphérie de la lésion traitée.
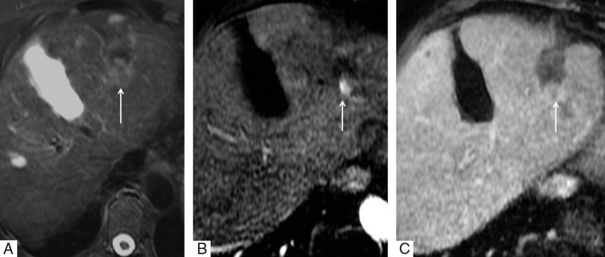
Fig. 7.7 Récidive 22 mois après la procédure.
A. IRM, séquence pondérée T2 : apparition d’un nodule à la face postérieure de la zone traitée. B. IRM, phase artérielle : hypervascularisation de ce nodule. C. IRM, phase portale : lavage de ce nodule à la phase portale ce qui correspond à du tissu tumoral et signe une récidive.
Dans l’étude de Chopra et al. portant sur 35 lésions de CHC [32], l’aspect scanographique de 12 récidives — prouvées par biopsie — a été étudié : 67 % apparaissaient sous forme d’un nodule, 25 % sous la forme d’un halo et aucune sous la forme d’un élargissement de la taille lésionnelle. Kei et al. [33] ont étudié 62 patients porteurs de 65 lésions de CHC ayant présenté une récidive locale. Ils ont classé ces récidives en extrazonales (lorsqu’elles se développent sur le versant externe de la zone d’ablation) ou intrazonales (la lésion se développe dans la zone de traitement). Ils ont ensuite étudié l’aspect morphologique de ces récidives : nodule, croissant, halo pour les lésions extrazonales (86,2 %) et elles se présentaient sous la forme d’un nodule dans 96 % des cas, et sous la forme d’un croissant dans 3 % des cas. La forme en halo et l’augmentation de taille de la zone traitée n’ont pas été retrouvées.
Facteurs de risque de résidu et de récidive
Il existe plusieurs facteurs de risque susceptibles d’influencer la survenue d’une récidive locale, facteurs liés aux caractéristiques de la lésion (taille, topographie au contact du dôme, capsule, vaisseau), au terrain (dysmorphie hépatique sous-jacente) à la technique de RF utilisée (modalité d’examen, taille de l’aiguille) et aux résultats de la RF (existence ou non d’un anneau de rehaussement périphérique, respect des marges de traitement). Dans l’étude d’Ayav et al. [34], portant sur les métastases hépatiques et les CHC, quatre facteurs de risque de reliquat ont été objectivés en analyse univariée : le sexe du patient (risque plus élevé chez les hommes), la taille de la lésion (> 30 mm), le type de lésion (récidive plus fréquente pour les CHC que pour les métastases) et la modalité technique (la récidive étant plus fréquente pour les patients ayant bénéficié d’une RF par voie transpariétale). En analyse multivariée, seule la taille et la technique étaient des facteurs de risque indépendants. Dans l’étude de Paulet et al. [35], les auteurs ont mis en évidence un taux de reliquat tumoral de 13,7 % (20 lésions/146), le CHC représentant 68 % de ces résidus. Cette étude suggère également que les lésions hyperéchogènes, hétérogènes en scanner ou hyperintenses en IRM sur les séquences pondérées T2 sont à plus fort risque de reliquat tumoral. La présence d’un anneau périphérique post-thérapeutique en IRM constitue également un facteur de risque de survenue d’un reliquat.
Les facteurs de risque de récidive locale sont multiples : la taille de la lésion notamment en cas supériorité à 3 cm. Kim et al. [36] ont objectivé ce facteur de risque comme primordial. De plus, le délai de survenue de la récidive est significativement plus élevé pour les lésions de moins de 3 cm. Plusieurs études [34, 37–39] ont démontré que la taille de la lésion initiale constituait le seul facteur de risque indépendant de récidive locale. Ceci s’explique par les difficultés techniques à traiter de grandes zones, la réalisation de plusieurs sphères d’ablation devient alors nécessaire pour traiter complètement ces lésions afin de ne pas laisser de tumeur résiduelle susceptible d’évoluer. Certains auteurs [37] fixent donc la taille limite tumorale à 3 cm pour permettre un traitement optimal.
Le respect des marges d’ablation constitue un élément important dans le risque de survenue d’une récidive. La taille de la zone traitée doit être plus importante que la lésion avec des marges d’au moins 5 mm. Dans l’étude de Kei et al. [33], la concordance entre le site de récidive et le site de marge était de 83,3 %. Ce taux de concordance élevé suggère que l’obtention de marges suffisantes est importante pour minimiser le risque de récidive locale et qu’il est essentiel de surveiller attentivement ces marges lorsqu’elles ont été insuffisantes pour des raisons techniques.
La proximité de la lésion avec une structure vasculaire constitue également un facteur de risque, mais ce point reste controversé dans la littérature. En effet le flux sanguin entraînerait une dissipation de la chaleur et donc une diminution de l’effet thermique de la RF en empêchant une bonne montée en température au sein de la lésion avec un risque majoré de marges d’ablation insuffisantes, et donc la persistance de cellules tumorales. Certains auteurs montrent que ce contact vasculaire joue un rôle significatif sur la survenue d’une récidive locale [36, 40], mais non reconnu comme tel dans d’autres études [37, 38]. Ces dernières études avancent une autre hypothèse : le tissu cirrhotique autour de la tumeur se comporterait comme un isolant thermique et favoriserait la montée en température au sein de la lésion, empêchant ainsi la transmission de la chaleur au tissu adjacent. Dans leur étude, Kei et al. [33] se sont intéressés à la concordance entre le site de récidive tumorale et le site de la zone d’ablation situé au plus près d’un vaisseau. La concordance entre ces deux sites était de 57,9 % alors que dans 41,2 % des cas, le site de récidive lésionnelle ne correspondait pas à la partie de la zone traitée contiguë au vaisseau. Dans cette étude les auteurs ont conclu que la récidive n’était pas attribuable à la proximité vasculaire.
La proximité de la lésion avec le dôme ou la capsule constitue également un sujet controversé dans la littérature. Si certains auteurs ont montré que cette proximité est un facteur de risque indépendant de récidive tumorale, d’autres ont montré l’inverse, c’est-à-dire que la récidive n’était pas significativement plus élevée pour les lésions situées près de la capsule ou du dôme que pour les lésions situées à distance de ces structures. Kei et al. [33] ont montré que 41,7 % des progressions tumorales se développant sur des CHC sous-capsulaires n’étaient pas corrélées à la zone sous-capsulaire de la zone d’ablation mais se développaient sur le versant central hépatique.
Paulet et al. [35] ont mis en évidence que la présence d’un rehaussement périphérique autour de la zone d’ablation sur le premier contrôle en IRM effectué 6 semaines après la procédure constituait un facteur de risque de récidive locale. Cette progression locale a été vue chez 34,5 % des patients porteurs de ce rehaussement périphérique alors qu’il n’est survenu que chez 5 % des patients ne présentant pas ce rehaussement périphérique.
Là encore, l’analyse comparative de l’imagerie initiale et post-thérapeutique est capitale.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree