Chapitre 5 Imagerie cardiorespiratoire
Techniques d’imagerie
Modalités d’imagerie disponibles en pathologie cardiothoracique
Radiographie du thorax standard
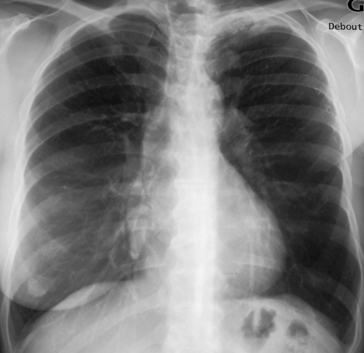
La radiographie de thorax reste la première modalité d’imagerie devant un symptôme respiratoire. Elle permet à elle seule de nombreux diagnostics et elle ne doit pas être sous-estimée. Sa normalité permet également d’éliminer certaines pathologies devant un symptôme pulmonaire (douleur thoracique, dyspnée, etc.). On réalise d’abord la radiographie de face, au mieux debout et en inspiration avec un rayon de direction postéro-antérieure. Les omoplates doivent être bien dégagées. Ensuite, selon l’indication de la radiographie et après analyse de l’incidence de face, il peut être utile de faire une incidence complémentaire (un cliché de profil, un cliché en hyperlordose ou un cliché en expiration). Le mieux est de laisser le radiologue décider de la pertinence de cette incidence complémentaire.
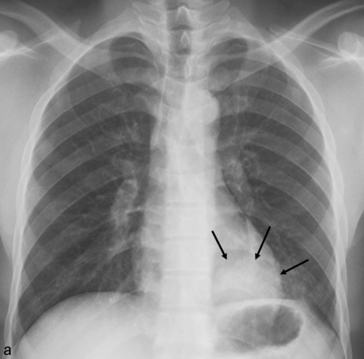
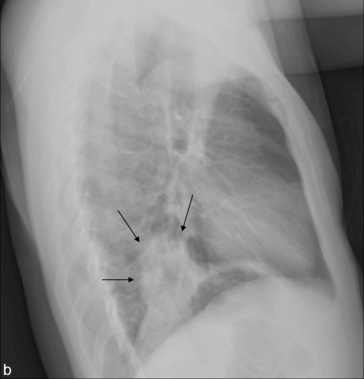
L’incidence de profil n’est pas indispensable, mais peut parfois être utile en cas de doute sur la présence d’une anomalie rétrocardiaque (fig. 5.1) ou rétrodiaphragmatique. En outre, la normalité de la radiographie de face chez un patient ayant de la fièvre peut justifier la réalisation d’un cliché de profil à la recherche d’un foyer rétrocardiaque ou rétrodiaphragmatique.
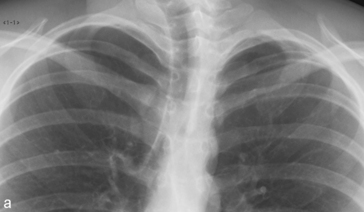
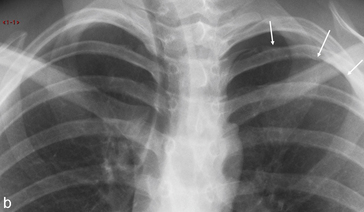
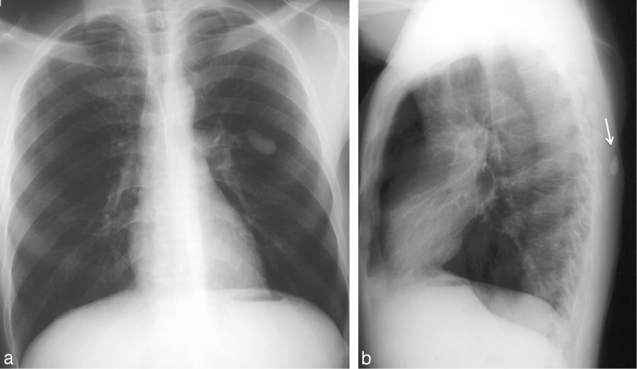
L’incidence en hyperlordose, souvent méconnue, est utile pour dégager les sommets de toutes les superpositions osseuses quand il existe un doute sur la présence d’une anomalie parenchymateuse apicale (fig. 5.2). Cette incidence permet de projeter les clavicules au-dessus des apex pulmonaires et de modifier les projections des côtes dont le cartilage chondrocostal peut être source de pseudo-nodule.
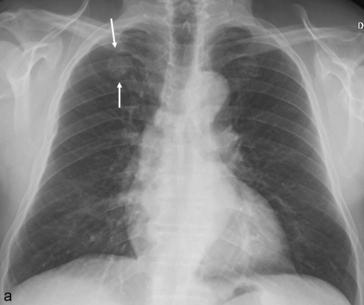
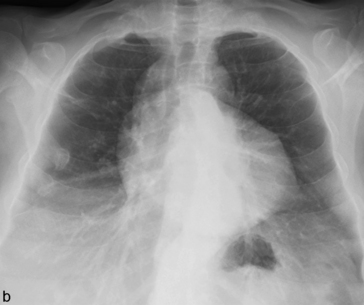
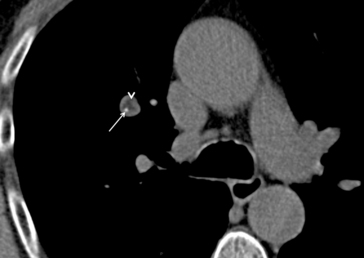
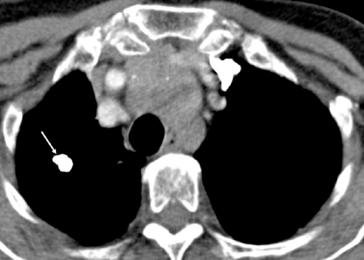
Fig. 5.2 Radiographie de thorax de face (a) et en hyperlordose (b). Asymétrie de transparence des deux apex.
Le cliché en expiration doit être réalisé en cas de suspicion de pneumothorax si la radiographie en inspiration ne montre pas de décollement pleural. Il permet d’augmenter la pression intrapleurale et donc la sensibilité de détection des petits pneumothorax (fig. 5.3).
Une quatrième « incidence » correspond aux clichés antérieurs dont l’apport diagnostique est très souvent sous-estimé. Une comparaison avec une radiographie plus ancienne est très précieuse et permet souvent d’éviter des explorations complémentaires inutiles, irradiantes et coûteuses.
Imagerie par résonance magnétique
C’est une technique prometteuse dans la recherche non irradiante d’une embolie pulmonaire.
Scintigraphie de ventilation/perfusion
C’est un examen de médecine nucléaire qui associe un aérosol de gaz (krypton ou phytate) pour l’étude de la ventilation (V) à une injection de microsphères d’albumine technétiées pour l’étude de la perfusion (Q). Les deux indications principales sont la suspicion d’embolie pulmonaire et le bilan pré-opératoire d’un cancer bronchopulmonaire ou d’un emphysème. Devant une suspicion d’embolie pulmonaire, la scintigraphie est en général indiquée lorsque la radiographie de thorax est normale, car sinon les résultats sont difficiles à interpréter. Cependant, elle ne permet de conclure que dans un tiers des cas, le résultat étant indéterminé dans deux autres tiers. C’est un examen intéressant chez la femme enceinte car le taux de résultats indéterminés est inférieur et c’est un examen moins irradiant pour la glande mammaire. Le diagnostic d’embolie pulmonaire repose sur une discordance entre une ventilation normale et une perfusion anormale.
Radiologie interventionnelle
Radiofréquence d’un nodule pulmonaire
Les indications de radiofréquence de nodule pulmonaire augmentent chez des patients non opérables. Elles peuvent s’appliquer aux métastases ou à un nodule primitif. Le geste consiste en une destruction par chaleur d’un nodule pulmonaire de moins de 3 cm. On introduit sous contrôle tomodensitométrique une aiguille de radiofréquence par voie percutanée. Le risque principal est le pneumothorax. Cette technique est en compétition avec la radiothérapie ciblée.
Mise en place d’une prothèse de la veine cave supérieure
Cette procédure de radiologie interventionnelle s’adresse à des patients ayant un syndrome cave supérieur par compression tumorale, mal toléré, ne permettant pas d’attendre l’efficacité des traitements antitumoraux. Elle concerne essentiellement les patients atteints de lymphome ou de cancer bronchopulmonaire à petites cellules.
Récupération ou repositionnement de l’extrémité d’un cathéter central
Cette technique de radiologie interventionnelle dite du « lasso » est appliquée aux cathéters « fracturés » dont l’extrémité a migré dans les cavités droites ou l’artère pulmonaire. Elle permet également de repositionner l’extrémité d’un cathéter qui a bougé dans la veine jugulaire interne par exemple. On introduit la sonde « lasso » par voie veineuse fémorale droite le plus souvent, puis on « récupère », sous contrôle scopique, l’extrémité du cathéter en resserrant la boucle du lasso sur cette dernière. Elle est ensuite repositionnée dans la veine cave ou extraite, selon le cas de figure.
Pose d’un cathéter central inséré par voie périphérique (PICC line : peripheric inserted central catheter)
Il s’agit d’un cathéter central inséré par une veine périphérique du bras, dont l’extrémité est située dans la veine cave supérieure comme un cathéter central classique (qui est posé par un chirurgien au bloc opératoire). Il s’applique aux patients nécessitant un traitement de longue durée ou dont l’abord périphérique est devenu impossible. Il permet la perfusion d’antibiotiques au long cours, la nutrition parentérale et certaines chimiothérapies, lorsque le site implantable est devenu inexploitable en cas d’infection du site, par exemple, ou en cas de refus du patient.
Sémiologie
Syndrome alvéolaire
Le syndrome alvéolaire correspond à un comblement anormal des alvéoles pulmonaires par du liquide (eau, pus, sang), un matériel protéique ou des cellules. Il se caractérise par des opacités à contours flous, confluentes, systématisées, mal limitées, sauf au contact d’une scissure, où la limite devient nette. On parle également de condensation. L’évolution est le plus souvent aiguë.
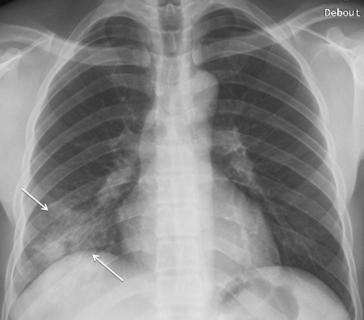
Le diagnostic est aisé sur la radiographie de thorax qui suffit souvent à elle seule à une bonne prise en charge du patient (pneumopathie, œdème aigu du poumon – OAP –, etc.). En effet, en cas de pneumopathie, on est en présence d’un syndrome de comblement alvéolaire la plupart du temps unique, qui correspond au foyer de pneumopathie (fig. 5.4). Il est le plus souvent homogène, mais certains germes peuvent être responsables d’excavations (staphyloccoque, bactérie Gram négatif, bacille de Koch, etc.). Il peut s’y associer un épanchement pleural homolatéral. Un OAP se traduit en général par des opacités alvéolaires bilatérales périhilaires « en ailes de papillon » ; le médiastin qui apparaît élargit, en raison d’une cardiomégalie, représente le corps du papillon. Il s’y associe fréquemment des épanchements pleuraux périphériques et dans les scissures, et des lignes de Kerley qui correspondent aux épaississements septaux de l’œdème interstitiel (voir le paragraphe « Syndrome interstitiel »).
Le scanner n’a pas sa place en routine dans la plupart des syndromes alvéolaires.
Les principales étiologies du syndrome alvéolaire sont :
Syndrome interstitiel
Le syndrome interstitiel correspond à une atteinte du tissu de soutien du poumon (septums interlobulaires, tissu conjonctif péribronchovasculaire ou sous-pleural). Il peut s’agir d’une infiltration par de l’œdème, des cellules inflammatoires ou tumorales ou de la fibrose. Les anomalies sont nodulaires et/ou réticulaires, à contours nets.
Aspect nodulaire
• une distribution lymphatique (le long des septums interlobulaires, péribronchovasculaire et sous-pleural) oriente vers une sarcoïdose, une lymphangite carcinomateuse, une silicose, une pneumoconiose ou un lymphome ;
• une distribution au hasard de type miliaire oriente vers une infection virale, une miliaire tuberculeuse ou carcinomateuse (fig. 5.5).
Syndrome médiastinal
Le syndrome médiastinal correspond à une anomalie intéressant un organe ou une structure du médiastin.
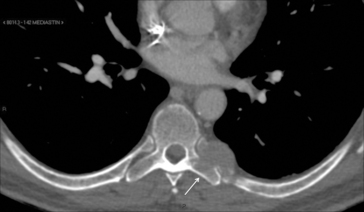
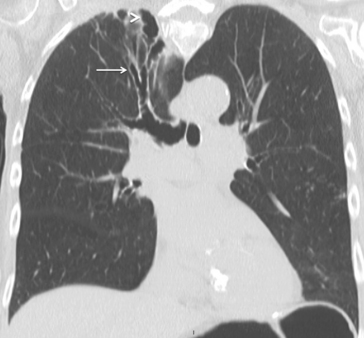
Il est détectable sur la radiographie de thorax par une modification de la silhouette médiastinale ou par le déplacement d’une ligne du médiastin. L’angle de raccordement entre la lésion et le médiastin est obtus. Le bord externe est bien visible car silhouetté par le poumon. Le bord interne est « noyé » dans l’opacité du médiastin (fig. 5.7).
Syndrome pleural
Pneumothorax
Sur une radiographie de thorax debout, l’épanchement gazeux est recherché aux apex car l’air monte. La plèvre viscérale devient visible sous la forme d’une fine ligne parallèle à la paroi car elle est silhouettée par l’air pulmonaire en dedans et l’air intrapleural en dehors. En l’absence de visibilité sur un cliché effectué en inspiration, un cliché en expiration doit être réalisé dans le but de mieux visualiser le décollement pleural. En l’absence de pneumothorax évident, il faut rechercher de l’air anormal dans les tissus sous-cutanés (emphysème sous-cutané) ou au niveau du médiastin (pneumomédiastin). Le meilleur signe de pneumothorax compressif est l’aplatissement de la coupole diaphragmatique.
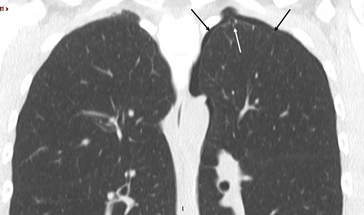
Le scanner n’est pas systématique. Il doit être effectué en cas de récidive sans cause évidente, à la recherche d’une étiologie (« bleb », bulle d’emphysème, etc.) (fig. 5.8).
Pleurésie
Sur la radiographie de thorax debout de face, l’épanchement pleural liquidien se traduit par une opacité déclive avec une ligne bordante axillaire. Un épanchement de grande abondance peut entraîner une opacité complète du poumon (« poumon blanc »). En cas d’épanchement de faible abondance, seul un émoussement du cul-de-sac est visible.
Épaississement pleural
Les épaississements pleuraux fibreux séquellaires prédominent aux apex (séquelles tuberculeuses le plus souvent) ou aux bases (séquelles de pleurésie ou d’hémothorax).
Plaques pleurales et calcifications pleurales
Il en existe deux types principaux.
• Les plaques pleurales liées à une exposition à l’amiante peuvent être ou non calcifiées. Elles sont volontiers bilatérales et prédominent sur la plèvre diaphragmatique. Sur la radiographie standard, les plaques les plus grosses et les plaques calcifiées sont les plus visibles. Elles sont faciles à identifier sur la radiographie de face quand elles sont latérales ou diaphragmatiques, car elles sont tangentielles aux rayons X. Les plaques situées sur la plèvre antérieure ou postérieure se traduisent par des opacités hétérogènes de forme inhabituelle (ne ressemblant à aucune structure anatomique connue) avec souvent un bord net et un bord flou (selon la tangence du rayon incident) (fig. 5.9).
• Les calcifications pleurales séquellaires de pleurésie tuberculeuse sont souvent unilatérales, plus volumineuses, souvent décrites comme un « os de seiche ». Il s’y associe très souvent une perte de volume pulmonaire.
Syndrome pariétal
Le syndrome pariétal comprend toutes les anomalies pariétales responsables d’une augmentation ou d’une diminution d’épaisseur de la paroi, localisée ou étendue. Sur la radiographie standard, certaines de ces anomalies peuvent être sources d’erreur diagnostique.
Diminution d’épaisseur
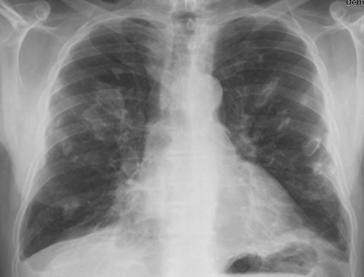
La mastectomie ou les atrophies musculaires congénitales ou acquises sont responsables d’une asymétrie de transparence des deux champs pulmonaires (fig. 5.10). Cette asymétrie a la particularité d’intéresser également les parties molles, ce qui exclut une cause pulmonaire. Il ne faut pas non plus l’interpréter comme une opacité controlatérale.
Augmentation d’épaisseur
Sur une vue de profil, l’angle de raccordement est obtus (pente douce) comme une opacité pleurale. Afin de la différencier d’une lésion pleurale, il faut rechercher une atteinte des structures pariétales (lyse costale par exemple) (fig. 5.11).
Syndrome bronchique
Le syndrome bronchique comprend les anomalies de calibre des bronches et les épaississements des parois bronchiques. Il s’y associe parfois des lésions d’emphysème.
Dilatations des bronches
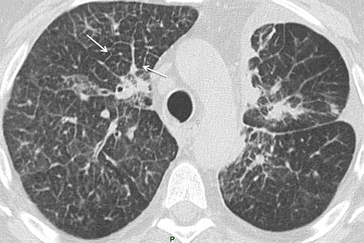
Les dilatations des bronches sont identifiées en comparant le calibre de la bronche avec celui de l’artère satellite. Il s’y associe parfois des impactions mucoïdes. Sur la radiographie de thorax, seules les dilatations relativement importantes sont visibles (dilatation sacciforme ou monoliforme marquée). Le scanner permet un bilan exhaustif de la maladie bronchique afin d’orienter la thérapeutique (fig. 5.12).
Syndrome nodulaire et syndrome cavitaire
Le syndrome nodulaire regroupe les opacités nodulaires et micronodulaires. On parle de nodule pour une lésion de moins de 3 cm et de masse au-delà. Les micronodules mesurent moins de 2, 3 ou 6 mm selon les auteurs.
On distingue le nodule pulmonaire solitaire des nodules pulmonaires multiples.
Nodule pulmonaire solitaire
La découverte d’un nodule pulmonaire solitaire sur une radiographie de thorax est fréquente. La plupart de ces nodules sont bénins, mais il ne faut pas laisser passer un nodule potentiellement malin. La démarche diagnostique doit être rigoureuse et intégrée dans l’histoire clinique.
Analyse de la radiographie de thorax
• Éliminer un faux nodule pulmonaire (encadré 5.1).
• Chercher des signes formels de bénignité (encadré 5.2).
• Comparer avec une radiographie antérieure en l’absence de critère formel de bénignité. L’absence de modification par rapport à une radiographie datant d’au moins 2 ans est un argument de poids pour la bénignité, mais n’est pas un critère à 100 %. Des clichés encore plus anciens sont très utiles.
• En l’absence de radiographie antérieure et en l’absence de critères formels de bénignité, un scanner est indiqué.
Encadré 5.2 Critères formels de bénignité sur une radiographie du thorax permettant de surseoir au scanner
• Imprégnation calcique diffuse (sauf antécédent d’ostéosarcome ou de cancer du rein). Un nodule infracentimétrique facilement visible (très contrasté) est très probablement calcifié, donc bénin.
• Macrocalcification centrale ou en « pop-corn ».
• Stabilité sur au moins 2 ans (plus l’écart entre les deux radiographies est important, plus cet argument est fort).
Analyse du scanner
• Confirmer le diagnostic de nodule pulmonaire (éliminer les faux nodules).
• Confirmer son caractère unique (le scanner peut détecter des nodules multiples, trop petits pour être visualisés sur une radiographie de thorax).
• Caractérisation du nodule (bénin, malin ou intermédiaire) :
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree