Conduite à tenir après un échec de reconstruction du ligament croisé antérieur
Anterior cruciate ligament revision surgery
Résumé
La prise en charge d’une rupture itérative après reconstruction du ligament croisé antérieur (LCA) est difficile et pose de nombreux problèmes techniques. La stratégie chirurgicale doit être établie à l’issue d’un bilan complet qui permet de prévoir les difficultés chirurgicales et d’identifier l’éventuelle anomalie ayant conduit à l’échec, particulièrement s’il s’agit d’un mauvais positionnement des tunnels ou d’une laxité périphérique négligée lors de la première intervention. Plusieurs types de greffon peuvent être utilisés pour la reprise : tendon rotulien controlatéral, tendon rotulien homolatéral, tendons du droit interne et du demi-tendineux (DIDT) ou tendon quadricipital. La difficulté essentielle est liée au positionnement des tunnels déjà présents. S’ils sont en position correcte, ils peuvent être réutilisés. S’ils sont décalés de plus de 10 mm de la position idéale, de nouveau tunnels doivent être réalisés, permettant l’utilisation de tous types de greffon. S’ils sont décalés de moins de 10 mm, ils doivent être agrandis mais le greffon doit être orienté de manière à positionner la portion ligamentaire du greffon en situation isométrique. Si cela est impossible ou s’il existe une ballonisation importante des tunnels, une chirurgie en deux temps peut être préférable, avec d’abord greffe osseuse de comblement des tunnels puis reconstruction ligamentaire. Une laxité ligamentaire périphérique associée doit être traitée dans le même temps avec reconstruction ligamentaire et/ou ostéotomie tibiale de valgisation en cas de laxité externe et reconstruction utilisant le demi-tendineux ou le tendon quadricipital en cas de laxité interne.
Summary
Treatment of recurrent rupture after ACL reconstruction is a complex issue, and raises a number of challenging technical problems. The surgical strategy must be based on thorough preoperative planning including the consideration of potential technical difficulties that might arise during surgery, and identification of the possible cause of failure such as tunnel malpositioning, or peripheral laxity that remained undiagnosed during the first operation. Several types of graft may be used for revision surgery : contra- or ipsilateral patellar, quadricipital, semi tendinosus and gracilis tendons. The main difficulty that arises concerns the placement of the already existing tunnels. If they are correctly placed they can be reused. In the case of malpositioning of more than 10 mm relative to the optimal placement site, new tunnels must be drilled with anatomically correct positioning, thereby allowing all types of grafts to be used. In the case of malpositioning of less than 10 mm, the existing tunnels must be enlarged in such a manner that the graft is isometrically placed to join the anatomical insertion of the ACL. If this is not possible, or when there is significant ballooning of the tunnel, two-step surgery must be carried out, first with a bone graft to remedy this defect, followed by ligamentous reconstruction. As ACL reconstruction failure can be due to neglected peripheral ligament laxity, particular attention must be paid to the peripheral structure while reoperating the patient. Lateral collateral ligament laxity can be treated by tibial valgisation osteotomy and/or ligamentous reconstruction, while medial collateral ligament laxity can be repaired by ligamentous reconstruction using the semi tendinosus or quadricipital tendon.
Introduction
Le diagnostic d’échec anatomique est généralement facile devant la réapparition d’une symptomatologie faite d’accidents d’instabilité et la mise en évidence d’une laxité objective à l’examen clinique. Celui-ci peut être difficile, dans certains cas où la laxité est peu importante et l’examen clinique peu démonstratif, se limitant à un Lachman arrêt « dur-retardé » ou une simple ébauche de ressaut, d’autant que seulement 0,7 % à 8 % des tableaux d’instabilité fonctionnelle sont liés à une rupture vraie du greffon [15]. Lorsqu’une plastie antéro-externe avait été associée à la greffe du LCA, le diagnostic est particulièrement difficile du fait de l’absence de ressaut. Il faut alors savoir le porter devant une symptomatologie fruste et un examen pauvre. Dans ce contexte, l’apparition d’une lésion méniscale secondaire doit toujours faire suspecter un échec anatomique de la greffe. Ailleurs, il s’agit d’une laxité nette mais avec une symptomatologie purement douloureuse, et l’attitude thérapeutique n’est pas univoque. La décision de reprise chirurgicale repose alors sur un faisceau d’arguments dont aucun n’est formel, tels que gêne fonctionnelle, laxité, motivations et attentes du patient, clichés dynamiques et imagerie par résonance magnétique (IRM).
L’échec anatomique de la greffe de LCA peut avoir plusieurs origines et être favorisé par des défauts techniques ou des particularités morphologiques liées au patient. Selon la phase à laquelle il se révèle, plusieurs tableaux cliniques peuvent être individualisés. Harner [13] sépare les ruptures précoces, survenant dans les 6 mois et correspondant à des échecs techniques, biologiques ou à une rééducation trop agressive, des ruptures tardives survenant après 1 an, d’origine traumatique.
En fait, la récidive de laxité peut se rencontrer dans quatre circonstances de signification différente [2] :
• il peut s’agir d’une rupture itérative vraie, survenant lors d’un nouvel accident sportif, après un intervalle libre de plusieurs mois ou années pendant lesquels le patient avait repris ses activités sportives. Le transplant initial était généralement bien positionné et le problème technique lors de la reprise se résume au choix du greffon et au traitement d’une éventuelle ostéolyse ;
• dans d’autres cas, la rupture itérative est « faussement traumatique » et se produit dès la reprise sportive lors d’un accident bénin. Elle est ici favorisée par un défaut technique sous-jacent (conflit entre l’échancrure et le greffon, absence d’isomérie, tension excessive ou défaut de fixation du greffon) ou par des facteurs de risques morphologiques (échancrure intercondylienne trop étroite, pente tibiale trop importante…). Lors de la reprise chirurgicale, les éventuels facteurs ayant favorisé la rupture devront être pris en compte (Tableau 1) ;
Tableau 1
Causes favorisant la rupture itérative du LCA modifié [d’après Bonnin [1], avec autorisation]
• une rupture par distension progressive peut être liée à une dégradation progressive de la greffe favorisée par les facteurs susmentionnés. La laxité apparaît alors progressivement au fur et à mesure des examens successifs postopératoires, et aucun traumatisme n’est identifié. L’IRM est souvent d’interprétation difficile dans ce contexte. Elle peut mettre en évidence un greffon hypodense ou absent mais aussi parfois un greffon de densité correcte, bien positionné mais simplement distendu ;
• une laxité d’apparition immédiate après l’intervention peut traduire un défaut de fixation lié à un problème technique ou parfois à une insuffisance de qualité osseuse ou une rééducation trop agressive.
Bilan préopératoire
Le positionnement et l’aspect de tunnels osseux doivent être analysés en détail. Si les tunnels sont bien positionnés, ils doivent être réutilisés mais dans le cas contraire, de nouveaux tunnels doivent être réalisés. L’orifice intra-articulaire du tunnel fémoral doit se situer dans le tiers postérieur de la ligne de Blumensaat et tout positionnement antérieur impose de réaliser un nouveau tunnel (Fig. 1). Au tibia, le tunnel doit rester en arrière de la ligne prolongeant la ligne de Blumensaat sur le cliché de profil en extension. Une position plus antérieure entraîne un conflit entre le greffon et l’échancrure. L’analyse radiographique dans le plan frontal est plus difficile et seules les anomalies majeures peuvent être clairement identifiées sur le bilan radiographique.
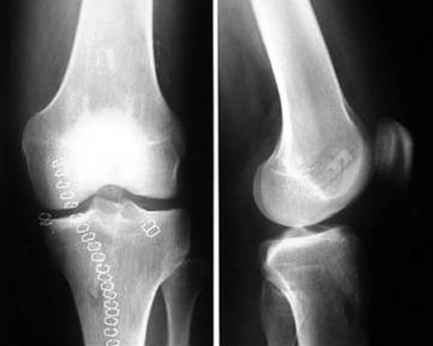
Figure 1 Position très anormale du tunnel fémoral, l’orifice intra-articulaire se situant au niveau du tiers antérieur de la ligne de Blumensaat.
L’axe fémorotibial doit être également quantifié sur une goniométrie car un genu varum excessif est un facteur de risque de rupture itérative et peut imposer la réalisation d’une ostéotomie tibiale de normocorrection. La pente tibiale postérieure doit être mesurée sur les radiographies de profil. Une pente tibiale excessive peut favoriser la rupture du LCA et une rupture itérative du greffon. En cas de rupture itérative associée à une laxité importante, une ostéotomie tibiale correctrice peut se discuter si la pente tibiale est importante, supérieure à 15˚ [7].
Choix du greffon
Plusieurs greffes peuvent être utilisées en cas de reprise pour ruptures itératives, chacune ayant leurs avantages et leurs inconvénients (Tableau 2).
Tableau 2
Les différents greffons utilisables lors d’une reprise de greffe du LCA (allogreffes exceptées) (d’après Bonnin [1])
| Avantages | Inconvénients | |
| TR homolatéral | Simplicité Bonne fixation | Impossible avant 18 mois Propriétés biomécaniques médiocres Problèmes des baguettes osseuses |
| TR controlatéral | Bonne fixation Bonnes propriétés biomécaniques Fragments osseux volumineux si besoin | Intervention sur genou sain |
| DIDT | Bonnes propriétés biomécaniques Tunnels plus petits si besoin Même genou Peu agressif | Fixation plus fragile Pas de comblement des tunnels Nécessité de nouveaux tunnels (os sain) Rapport rigidité/résistance < TR ou TQ |
| TQuadricipital | Même genou Propriétés biomécaniques | Pas de comblement du tunnel côté proximal Pas de fixation os-os côté proximal |
L’utilisation du TR controlatéral est la technique la plus utilisée [33, 34] du fait de sa fiabilité. Les propriétés du greffon sont bonnes et les baguettes osseuses permettent de combler des pertes de substance osseuse importantes dans les tunnels. Par ailleurs, en jouant sur l’orientation de la baguette osseuse, il est possible de corriger dans une certaine mesure les anomalies de positionnement des tunnels. L’utilisation du tendon controlatéral a l’avantage de fournir un greffon vierge, ayant des propriétés intactes, mais présente l’inconvénient d’agresser le genou sain. Les conséquences en sont discutées. Ainsi, Rubinstein [34], sur une série de 26 prélèvements controlatéraux, a observé 95 % de récupération quadricipitale complète à 2 ans et n’a noté aucune complication fémoropatellaire importante. Dans cette série, 55 % des patients ont souffert de tendinite rotulienne pendant la première année, sans toutefois que cela retentisse sur leurs activités.
Le prélèvement itératif du côté homolatéral a l’avantage de respecter le genou controlatéral mais le prélèvement des baguettes osseuses peut être difficile (risque de fracture de rotule) et procure un greffon de moindre qualité biologique. Coupens [6], analysant l’évolution du TR restant après prélèvement du tiers moyen du TR sur genoux vierges, a montré que l’aspect IRM n’est normal qu’au bout de 18 mois. Sur le plan biomécanique, les études animales ont fait état de moins bonnes propriétés mécaniques du greffon en cas de prélèvement itératif sur le TR. Proctor [32] a montré sur des chèvres que les propriétés mécaniques du tendon cicatriciel étaient encore anormales après 21 mois et LaPrade [24], sur des chiens, a montré que 1 an après l’opération, la résistance à la rupture d’un prélèvement itératif était encore faible comparée au tendon controlatéral.
Kartus [22], sur une série de 24 patients opérés pour rupture itérative du LCA, a comparé deux groupes. L’un comprenait 12 patients avec prélèvement du TR controlatéral et l’autre comprenait 12 patients avec prélèvement du TR homolatéral. Les résultats sur la laxité sont similaires mais les résultats fonctionnels sont significativement meilleurs dans le groupe « controlatéral ». Par ailleurs, dans le groupe « homolatéral », deux complications ont été notées : une fracture de rotule et une rupture de TR.
Woods [45], sur une série de 10 patients pour lesquels il a utilisé le tiers externe du TR homolatéral, note des résultats identiques à ceux des greffes de première intention.
O’Shea [31] note d’excellents résultats après utilisation du tiers moyen du TR homolatéral après un délai moyen de 71 mois par rapport à l’intervention initiale et après avoir vérifié par IRM la bonne qualité du TR cicatriciel.
Colosimo [3], sur une série de 13 patients après utilisation itérative du TR homolatéral, note 11 bons et très bons résultats mais un cas de tendinite rotulienne rebelle.
Eberhardt [8] note également de bons résultats après utilisation du TR homolatéral, mais cette série ne comprend que quatre prélèvements itératifs.
L’utilisation du droit interne et du demi-tendineux (DIDT) à quatre faisceaux donne un greffon de bonne qualité en ce qui concerne la résistance à la rupture : 4 140 N [12] contre 2 977 N pour le TR [4], 2 353 N pour le tendon quadricipital [38] et 2 160 N pour le LCA [44], mais avec une plus grande raideur : 855 N/mm [12] contre 455 pour le TR [4], 326 pour le tendon quadricipital [38] et 242 pour le LCA [44]. Ce greffon nécessite des tunnels de plus petit diamètre, ce qui peut être intéressant lorsque l’on veut se décaler par rapport aux tunnels préalables. En revanche, l’impossibilité de combler le contenu des anciens tunnels rend la réutilisation des tunnels initiaux difficile ou discutable, car elle aboutirait à une fixation précaire en os remanié et dans un tunnel trop large. Il est donc souvent préférable de refaire de nouveaux tunnels, séparés des tunnels initiaux, afin d’être en os sain, ce qui n’est possible que si ces derniers étaient mal positionnés.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








