Lésions collatérales médiales et lésion du ligament croisé antérieur
Medial collateral ligament rupture in the ACL-deficient knee
Résumé
L’atteinte ligamentaire périphérique interne est fréquemment associée à la rupture du ligament croisé antérieur (LCA). La prise en charge de cette lésion combinée reste difficile à l’heure actuelle car aucune étude ne prouve réellement la supériorité d’un traitement conservateur sur la reconstruction chirurgicale. Il est indispensable de faire un diagnostic précis à l’aide d’un examen clinique complet et de l’analyse de l’imagerie par résonance magnétique (IRM). En fonction du contexte, dont les impératifs sportifs du patient, de l’importance de la laxité interne et du caractère aigu ou chronique de la lésion, un geste chirurgical spécifique se discute, associé à la reconstruction du LCA. Diverses techniques chirurgicales sont envisageables en fonction du type et de la localisation lésionnels. La rééducation postopératoire semble primordiale afin d’éviter la raideur, principal écueil de ce geste chirurgical combiné.
Summary
Medial collateral ligament instability is frequently associated with anterior cruciate ligament (ACL) rupture. Treatment of this combined injury still remains difficult, as no study has yet shown the superiority of non-operative treatment compared to combined ligament reconstruction. A precise diagnosis based on clinical examination and MRI analysis is indispensable. Depending on the context and on the patient’s sports activity requirements, the degree of medial laxity and the acute or chronic state of the lesion, a patient-specific surgical procedure may be envisaged, combined with ACL reconstruction. Several surgical techniques may be considered, depending on the type and location of the ligament rupture. Post-operative rehabilitation is essential to prevent stiffness from developing in the knee, a condition which is frequently encountered in this type of combined ligament surgery.
Rappel anatomique et physiologie
Plusieurs éléments capsuloligamentaires collatéraux médiaux participent à la stabilité du genou.
Ligament collatéral médial
Il est composé de deux faisceaux (Fig. 1).
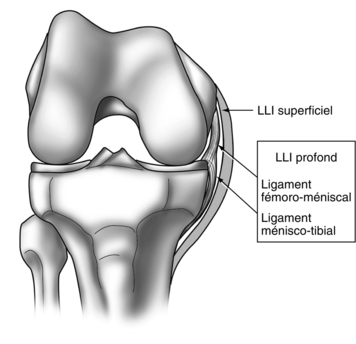
Figure 1 Anatomie du ligament collatéral médial (ligament latéral interne, LLI) : faisceaux superficiel et profond.
Faisceau profond
Le faisceau profond est plus court, intimement lié au ménisque médial sous forme d’une portion fémoroméniscale et d’une portion méniscotibiale. Ce faisceau est détendu en extension et tendu en flexion. Il se prolonge en arrière où il participe au PAPI (point d’angle postéro-interne de l’École lyonnaise [22, 23] ou ligament oblique postérieur de Hughston [13]).
Mécanismes lésionnels
L’atteinte isolée du LLI résulte d’un traumatisme en valgus, appuyé ou non. Une atteinte du PAPI est combinée en cas d’hyperrotation tibiale externe associée ou rotation interne fémorale excessive, tibia fixé au sol. Le pivot central (LCA ou LCP) subit secondairement ou de façon concomitante une déformation élastique sinon plastique. Les valeurs des contraintes en valgus nécessaires à la rupture du LLI sont discutées (150 à 400 N) [8, 19, 29]. La résistance moyenne du LCA est égale à 1 250 ± 90 N si le LLI est lésé, contre 2 110 ± 50 N si le LLI est intact [29].
Classification lésionnelle
L’atteinte interstitielle survient lorsque les fibres ligamentaires sont soumises à des forces qui n’autorisent plus une déformation élastique. Dans ce cas, il s’agit d’une déformation plastique. Ceci se traduit par des microruptures au sein du ligament pouvant aller jusqu’à la rupture [17]. En cas de rupture, les deux faisceaux sont fréquemment touchés. Une incarcération du faisceau superficiel est parfois observée [20].
Cicatrisation
Le LLI présente un fort potentiel de cicatrisation dont les modalités ont été détaillées par Frank [7]. Après le saignement initial, la phase d’inflammation dure 2 à 4 semaines. La phase suivante, de durée identique, permet d’obtenir une nouvelle matrice collagénique grâce à l’afflux de fibroblastes. Le remodelage qui suit dure de quelques semaines à quelques mois avec réorganisation tissulaire. Toutefois, certaines conditions biomécaniques sont nécessaires à une meilleure cicatrisation : la décharge, en évitant les contraintes en valgus et en translation tibiale antérieure ou postérieure, en cas de rupture du LCA ou du LCP associée.
Examen clinique
La gravité de la laxité est rapportée à l’aide de la classification de O’Donoghue [24] :
• stade I : atteinte de quelques fibres se traduisant par une douleur sans laxité ;
• stade II : rupture partielle des fibres avec épanchement articulaire, douleur et laxité modérées (bâillement inférieur à 5 mm) ;
• stade III : rupture complète interstitielle ou jonctionnelle, se traduisant par une laxité médiale avec bâillement de plus de 5 mm.
Examens complémentaires
Imagerie par résonance magnétique
L’imagerie par résonance magnétique (IRM) est l’examen de choix pour apprécier les lésions méniscoligamentaires, capsulaires ou tendineuses. L’analyse soigneuse repose sur des signes spécifiques permettant de localiser et de quantifier les lésions du complexe ligamentaire médial [21]. Neuf signes sont spécifiques, dont les plus intéressants sont la discontinuité ligamentaire (proximale ou distale), l’œdème environnant, et surtout l’effacement de graisse entre les deux plans ligamentaires.
Les lésions sont classées en trois stades IRM :
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree








